儿童青少年心肺适能和代谢综合征关联性的Meta分析
2021-01-03张开陈培友夏浩博黄颖妹
张开 陈培友 夏浩博 黄颖妹




摘 要:系統综述儿童青少年心肺适能(CRF)和代谢综合征(MS)关联性的流行病学文献,旨在明确CRF是否为儿童青少年MS的独立影响因子,以及肥胖的混杂偏倚是否会影响儿童青少年CRF与MS的关联性。方法:在PubMed、Embase、Cochrane图书馆、Web of Science、中国知网(CNKI)、万方数据库和维普网中搜索2010-2020年发表的相关文献。将各项研究中CRF与MS的关联性统计结果,依据肥胖是否被归为混杂变量分别编入模型2与模型1,并采用“RevMan 5.2”软件进行Meta分析。结果:1)共纳入19项研究,适宜进行Meta分析的有6项。模型1中93%(13/14)、模型2中32%(6/19)的研究结果显示儿童青少年的CRF与MS具有显著相关性;有79%(11/14)的研究结果显示,相较模型1,模型2中的CRF与MS的关联强度减弱甚至消失。2)模型2的Meta分析结果表明,低CRF是儿童青少年MS的风险因子[OR=1.80,95%CI:(1.44,2.26),p<0.000 1]。3)性别和年龄是CRF与MS之间关联性的重要影响因素。结论:1)现有文献无法确定心肺适能是儿童青少年代谢综合征的独立影响因子,肥胖的混杂偏倚会减弱CRF与MS的关联强度。2)男生代谢综合征的患病风险受心肺适能的影响比女生更强;与青春期前的儿童相比,青春期少年的心肺适能更适宜预测其代谢综合征的罹患风险。3)儿童青少年心肺适能影响代谢综合征的发病机制仍不完全明确,不同人群心肺适能与代谢综合征的关联程度的差异有待更深入地探究。
关键词:心肺适能;儿童青少年;代谢综合征;肥胖;Meta分析
中图分类号:G 804.5 学科代码:040302 文献标识码:A
Abstract:Epidemiological investigations on the relationship between cardiorespiratory fitness(CRF) and metabolic syndrome (MS) in children and adolescents were systematically reviewed to explicate whether CRF is an independent factor of MS in children and adolescents and whether adiposity will impact the relationship between CRF and MS. Methods: Articles published in PubMed, Embase, Cochrane library, Web of Science, CNKI, Wan Fang and VIP during 2010-2020 were retrieved. According to whether adiposity was included in the model or not, the correlation results were coded into “Model 2” and “Model 1”, respectively. Meta-analysis was also conducted by RevMan 5.2 software. Results: 1) 19 articles were identified, among which 6 are suitable for meta-analysis. 93%(13/14) studies in model 1 and 32%(6/19) in model 2 showed significant correlation between CRF and MS; 79% (11/14) studies showed that the correlation strength between CRF and MS in model 2 decreased or disappeared compared with that in model 1; 2) meta-analysis of model 2 showed that low CRF was significantly associated with the risk of MS in children and adolescents [OR=1.80,95%CI:(1.44,2.26),p<0.000 1]; 3) Gender and age are important factors influencing the relavance formed between CRF and MS. Conclusions: 1) Present literature cannot confirm whether CRF is an independout impact factor of MS in children and adolescents, the relevance strength between CRF and MS was attenuated after adjusting adiposity as a confounder. 2) The risk of MS in boys is more affected by CRF than girls, CRF is a suitable predictor of MS in adolescents than in children; 3) The biomechanism of CRF affecting MS in children and adolescents is still not fully clear, the differences in the correlation between CRF and MS in different populations also need to be further explored.
Keywords: cardiorespiratory fitness; children and adolescents; metabolic syndrome; adiposity; Meta-analysis
近年来,世界各地儿童青少年的肥胖率和肥胖程度增势迅猛,并且这种趋势预计在未来几年内仍旧会持续[1]。儿童青少年的体脂过高与高血压、血脂异常、高血糖等健康问题密切相关,而这些危险因素是诱发代谢综合征(metabolic syndrome, MS)的关键机制[2]。目前,部分国家或地区的青少年MS的流行率已超过10%[3-4],我国部分地区6~17岁儿童青少年的检出率也已超过3%[5-6]。流行病学研究显示,MS将显著提升2型糖尿病和心血管疾病的罹患风险[7],并且代谢性风险因子异常多始于儿童青少年时期[8],因此,如何防治儿童青少年MS已成为健康领域不可忽视的问题。
心肺适能(cardiorespiratory fitness, CRF)是人体健康的重要指标,其与MS的关联性在儿童青少年及成年人中均得到证实[9-10]。因而,提高CRF被认为是预防MS的有效手段[11]。然而,现有儿童青少年CRF与MS之间的关联性研究多数未考虑肥胖的混杂影响;Mintjens等[12]认为CRF与MS之间的关联强度可能被夸大。肥胖作为体质与健康促进研究中常见的混杂因素,是否对其进行控制,往往会使研究结果产生较大差异[13]。儿童青少年CRF与MS之间的关联性是否独立于肥胖因子,已有的研究结果并不一致[14-25]。目前为止,仅Oliveira等[26]发表过儿童青少年CRF与MS的相关关系的系统综述,但此综述未考虑肥胖的混杂影响,且纳入的文献数量有限。
此外,部分因素对儿童青少年CRF与MS之间的关系的影响同样值得探讨。首先,CRF与MS的关联性可能因人群的性别、年龄而异[27]。其次,BMI与腰围虽然均可作为测量肥胖“金标准”体脂率的常规替代指标[28],但两者作为混杂因子对CRF与MS的关系的影响可能存在差异[29]。最后,MS的诊断标准、CRF测试与评价、统计分析模型的选用等同样可能使CRF与MS之间的关系产生变化[12,26]。
据此,本研究对近10年将肥胖作为混杂变量的儿童青少年CRF与MS关联性文献进行系统综述,并对可能影响两者关系的因素进行了探讨。以确定CRF可否作为儿童青少年MS的独立影响因子,以及肥胖的混杂偏倚是否会影响儿童青少年CRF与MS之间的关系,以期为儿童青少年MS的防治提供理论参考。
1 研究方法
1.1 文献纳入标准
①研究类型为观察性研究。②采用临床诊断标准或通过MS的连续评估值(cMS)判断是否患有MS。③研究中将CRF与MS分别作为自变量与因变量,并将肥胖指标作为混杂因素进行统计分析。④根据WHO的年龄划分标准,本研究将受试者的年龄设定为5~19岁。⑤符合规定的检索词且在近10年发表的中英文文献。
1.2 文献排除标准
①重复文献。②研究对象存在身体残疾或精神障碍。③会议论文及摘要、综述类文献、灰色文献。
1.3 检索策略
本研究共选取7个数据库进行文献检索:PubMed、Embase、Cochrane图书馆、Web of Science、中国知网(CNKI)、万方数据和维普网。英文检索词为:(“Metabolic Syndrome” OR “Metabolic Syndrome X” OR “Metabolic X Syndrome” OR “Syndrome X” OR “Cardiometabolic Risk”) AND (“Cardiorespiratory Fitness” OR “Physical Fitness” OR “Aerobic Capacity” OR “Aerobic Endurance” OR “Aerobic Fitness” OR “Cardiorespiratory Tests”) AND (“Adolescent” OR “Youth” OR “Teen” OR “Teenager”)。中文检索词为:“心肺适能” 或者 “有氧适能” 或者 “心肺” 或者 “心肺健康” 或者 “有氧能力” 或者 “有氧耐力” 或者 “心肺测试”;“儿童” 或者 “青少年” 或者 “少年” 或者 “学龄” 或者 “少儿” 或者 “学生” 或者 “儿童青少年” 或者 “青春期”;“代谢综合征” 或者 “代謝综合症” 或者 “代谢综合征X” 或者 “胰岛素抵抗综合征” 或者 “胰岛素抵抗综合征” 或者 “胰岛素抵抗代谢综合征” 或者 “X综合征” 或者 “心血管代谢紊乱综合征”。检索词根据各数据库检索标准进行适当调整,对纳入文献列出的参考文献,采用人工检索方式进行文献追溯。
1.4 文献筛选与数据提取
2名研究者采用独立双盲的方式对标题和摘要进行筛选,对可能合适的文献进行全文筛查。当出现分歧,通过讨论达成一致。采用制作好的表格,对最终纳入的文献进行基本信息的提取。提取内容包括:①作者、发表时间;②样本信息;③MS诊断方法;④CRF测试方法;⑤肥胖表征指标;⑥统计方法;⑦研究类型。
1.5 文献质量评价与风险偏倚评估
采用QUIPS文献质量评价标准对纳入文献进行质量评价和风险评估[30]。2名研究者对每篇文献进行独立评价,当两人意见不统一时,由第3名研究者作出判断。评价内容共有6项,每项内容的评分标准为:2分(低偏倚风险)、1分(中偏倚风险)、0分(高偏倚风险)。最终,将各项评分结果累加作为文献质量的评分值[26]。
1.6 概念界定
肥胖是可能损害健康的异常或过多的脂肪堆积[31]。本研究在文献筛选过程中,未对肥胖的测评指标进行限制,但纳入文献需对其进行说明。
CRF是循环和呼吸系统在持续的体力活动中运输和利用氧气进行能量转换以支持骨骼肌活动的能力[32]。本研究未对CRF的测评方法进行限制,但纳入文献需详细阐述采用的测试手段、指标及评价标准。
MS是由一系列心血管代谢危险因子,例如:高血压、高甘油三酯、低高密度脂蛋白胆固醇(HDL-C)、空腹血糖受损、腹部肥胖症,紊乱而造成的病理状态[33]。当前最广泛使用的MS诊断标准来自美国的《国家胆固醇教育计划成人治疗组第3次报告》(NECP-ATPIII),该标准规定:当出现3个或3个以上的代谢成分异常,即被确诊为患有MS[34]。另一常用的诊断标准是由国际糖尿病联合会(IDF)提出的:将腹部肥胖作为前提,外加其他任意2项指标异常[35]。儿童青少年各项代谢因子异常的界值,目前仍未有统一的标准[36-37]。同时,与成年人相比,儿童青少年满足上述诊断标准的人群比例相对较低,因而有研究者提出,采用cMS法评估儿童青少年的患病风险:①计算患者每项指标在特定人群中的z分(z=(x-μ)/σ);②HDL-C的z分取相反数[zHDL-C×(-1)],确保各指标z分与风险因素均正相关;③加和各指标z分后,计算其平均值作为cMS得分(cMS= ∑z/n);④cMS越低,MS风险越小;⑤通常将cMS≥1SD(Gurka等[38]设定为0.75SD)判定为患有MS[39]。本研究未对MS的定义标准进行限制,但纳入文献中需对MS的诊断方法进行详细说明。
1.7 结果合成
参考健康促进领域研究中半定量式的归纳方法,对纳入文献信息进行编码[40]。①研究中模型混杂因子未包括肥胖指标时(模型1),CRF与MS之间的关联性显著,记为“+”(p<0.05)或“++”(p<0.01);不显著,记为“-”;不确定(不同性别、年龄的结果不一致),则记为“?”;未进行报告,记为“/”。②模型混杂因子包括肥胖指标时(模型2),同样按上述要求进行记录。③若模型1记为“++”或“+”而模型2记为“-”,表明肥胖对CRF与MS的关系有强烈的混杂影响,记为“HIGH”;若模型1记为“/”,无法判定肥胖的混杂影响,则记为“/NA”;其余情况,比较两种模型中关联性统计指标(β、OR值或RR值)的变化,判断混杂影响较弱或无明显影响,分别记为“LOW”或“NO”。
对纳入文獻进行定性分析,描述性结果均呈现于相应图表中。对提供有效逻辑回归数据的文献进行Meta分析;采用“RevMan 5.2”软件绘制森林图,以比值比(OR值)与95%置信区间(95%CI)为统计效应量进行定量分析。由于纳入文献CRF水平划分组数存在差异,且未能获取充分的数据对不同暴露组别的OR值进行合并[41]。因此,本研究以各文献最高水平CRF组为参照组,以最低水平CRF组为暴露风险对OR值进行合并。1项研究[24]以RR值为统计量进行分析,由于该研究MS的总体流行率<10%(男性:10.1%、女性:4.0%),可以认为RR值与OR值近似相等[42]。对未采用最高水平CRF为参照的研究[24],根据Hamling等[41]提出的方法对OR值进行重新计算。采用I2统计量进行异质性分析,当p>0.01,I2<50%,异质性可以接受,选择固定效应模型分析;当p<0.10,I2>50%,表明异质性明显,选择随机效应模型。采用“Stata 15”软件制作漏斗图,并通过Egger法检验是否存在明显的发表偏倚。根据纳入文献的特征,分别以MS诊断方法、CRF测试方法、肥胖表征指标、文献质量等因素进行亚组分析。
2 研究结果
2.1 文献筛选
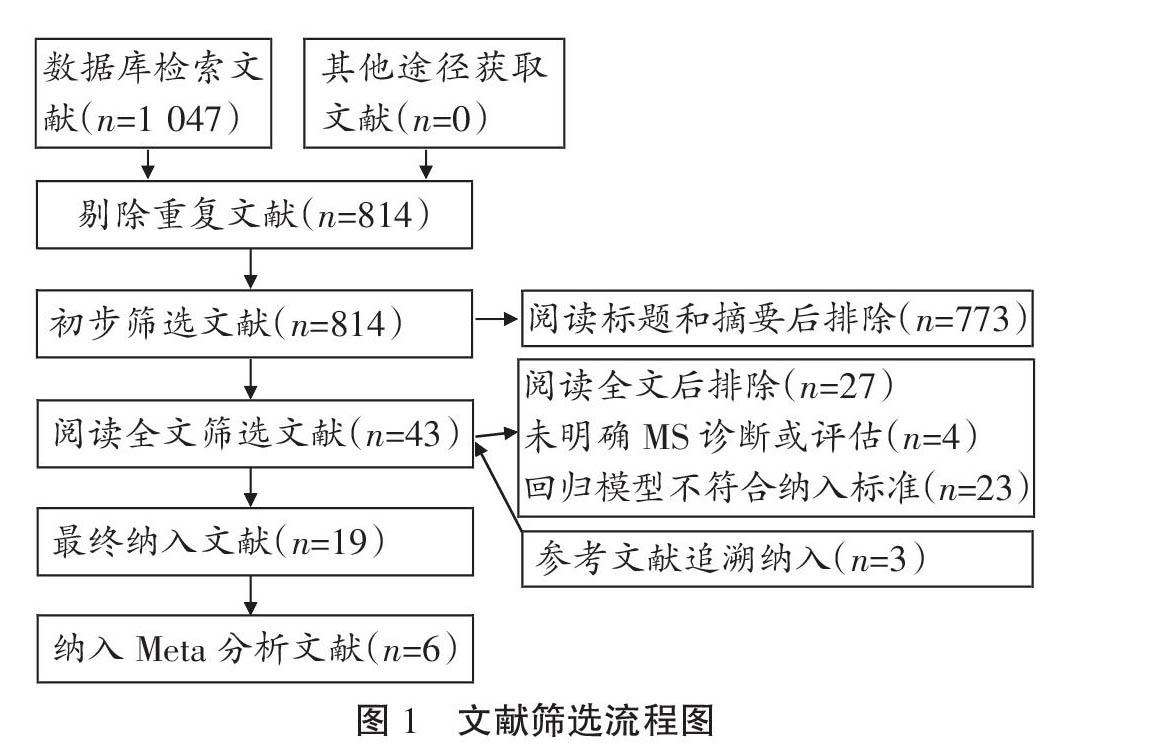
研究最终纳入19篇文献[14-25,43-49],其中6篇文献适合进行Meta分析[14,21,23-25,46],文献筛选具体流程见图1。
2.2 文献基本特征
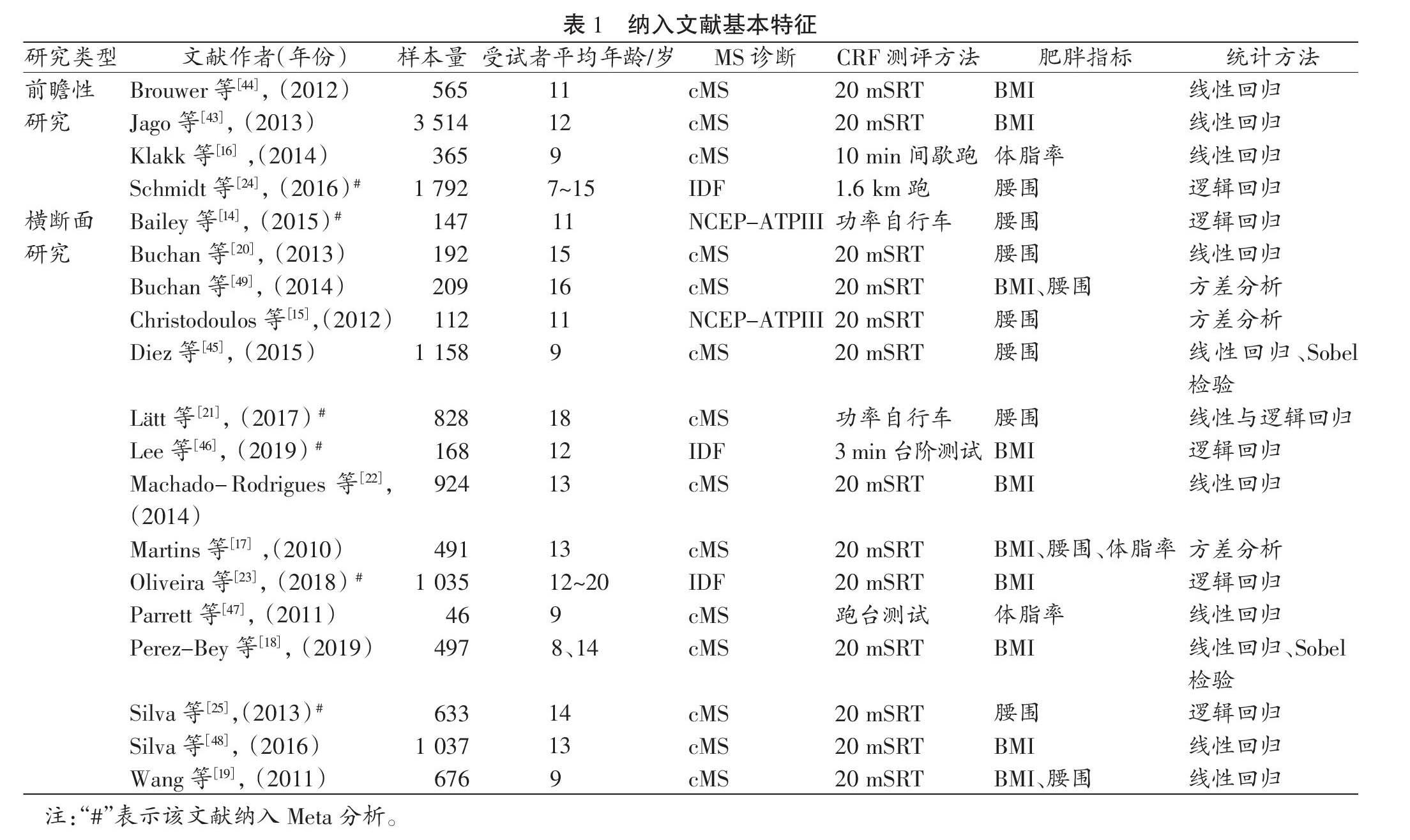
①样本信息:最终纳入的19篇文献,共计14 389名儿童青少年,样本量范围从46人至3 514人,每项研究均包含不同性别的受试对象,有1项研究[46]的样本主要由超重或肥胖人群构成,另有1项研究[23]受试人群的年龄范围为12~20岁。②研究设计类型:横断面研究为15篇[14-15,17-23,25,45-49],前瞻性研究为4篇[16,25,43-44],无病例对照研究。其中,前瞻性研究的追踪时间分别为2年[16]、2.5年[43]、5年[44]与20年[24]。③MS诊断方法:2项研究[14-15]采用NECP-ATPIII标准,3项研究[23-24,46]采用IDF标准,其余14项研究[16-22,25,43-45,47-49]采用计算cMS进行评估。④CRF测试方法:3项研究[14,21,47]采用功率自行车或跑台测试,13项研究[15,17-20,22-23,25,43-45,48-49]采用20 m往返跑(20 mSRT),其余3项研究分别采用10 min间歇跑[16]、3 min台阶测试[46]与1.6 km跑[24]。⑤肥胖指标:7项研究[14-15,21,24-25,45,49]采用腰围,7项研究[18,22-23,43-44,46,48]采用BMI,2项研究[16,47]采用体脂率,2项研究[19,49]采用BMI和腰围,余下1项研究[17]同时采用BMI、腰围和体脂率进行测评。⑥统计学方法:3项研究[15,17,49]采用多因素方差分析,5项研究[14,23-24,46-48]采用逻辑回归,8项研究[16,19,22,25,43-44,47,49]采用线性回归,2项研究[18,45]采用线性回归与Sobel检验,另有1项研究[21]同时采用线性回归与逻辑回归。各文献基本特征的归纳,详见表1。
2.3 文献质量评价
纳入文献质量评分的中位数为11分,评分一致率为85.7%。其中:5项研究[15,23,43-44,46]评分高于中位数属于高质量研究;7项研究[14,18,20,22,25,48-49]评分等于中位数属于中等质量研究;7项研究[16-17,19,21,24,45,47]属于低质量研究。各文献偏倚风险评估结果与质量评价,详见表2。
2.4 儿童青少年CRF对MS发病的影响
2.4.1 定性分析结果
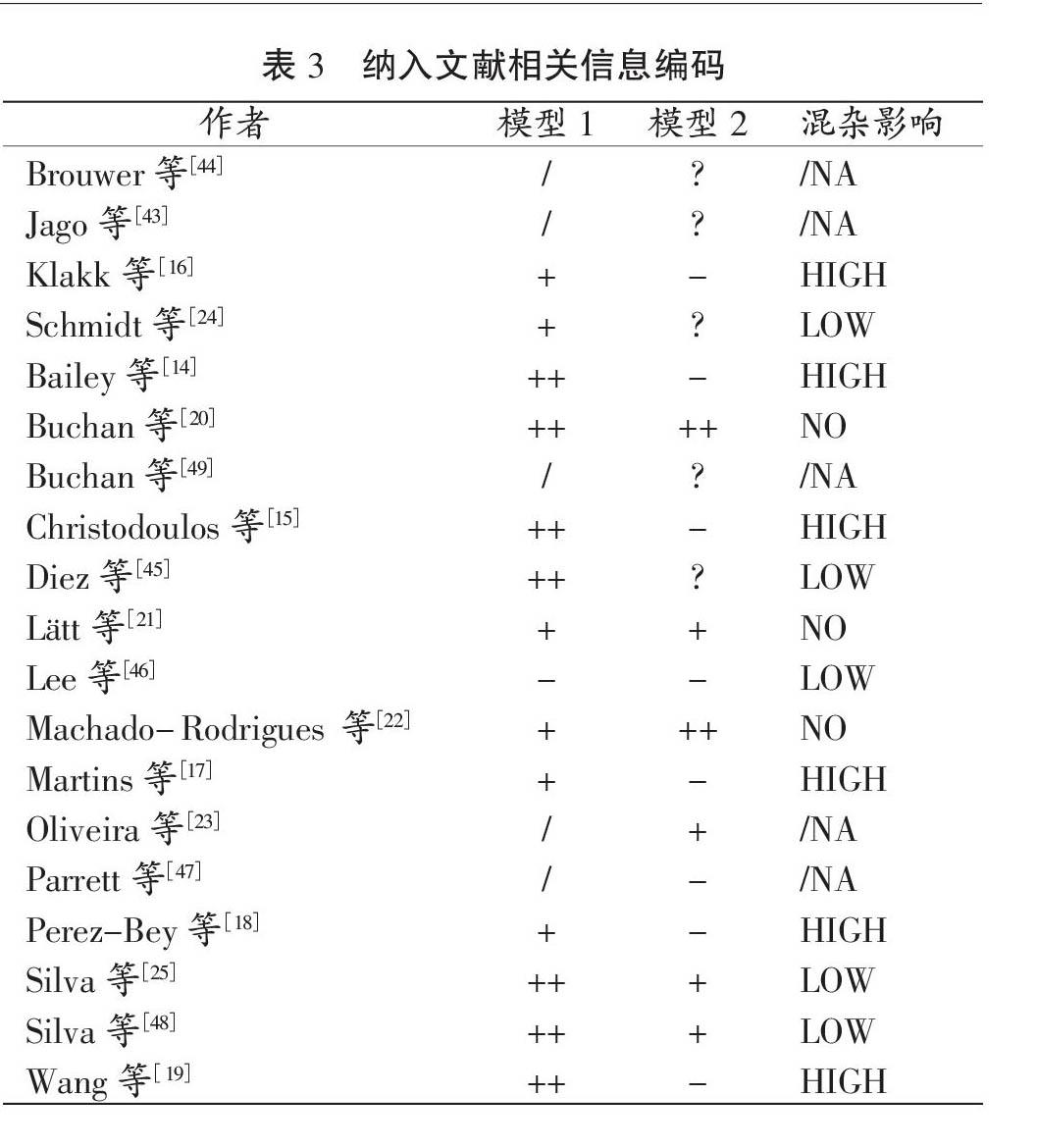
在模型1的14项[14-22,24-25,45-46,48]研究结果中,有13项[14-22,24-25,45,48]表明,CRF与MS之间存在显著关联性(占93%);在模型2的19项[14-25,43-49]研究结果中,有6项[20-23,25,48]显示了CRF对MS存在独立于肥胖的影响(占32%)。有14项研究均显示了模型1与模型2的研究结果,有11项[14-19,24-25,45-46,48]研究表明,相比于模型1,模型2中CRF与MS的关系强度下降(占79%);其中有6项研究[14-19]显示,CRF与MS在模型1中存在的显著关联性在模型2中消失。纳入文献相关信息编码详见表3。
2.4.2 Meta分析结果
4项研究[14,24-25,46]提供了模型1的有效数据;合并统计量的结果显示,当不考虑肥胖的混杂影响时,低CRF组的儿童青少年患MS的风险是高CRF组的2.13倍[OR=2.13,95%CI:(1.37,3.31),p=0.000 8](见图2)。各研究间存在异质性(I2=56%,p=0.08),选用随机效应模型合并结果,因纳入分析的文献数量较少,未进行亚组分析与发表偏倚检验。
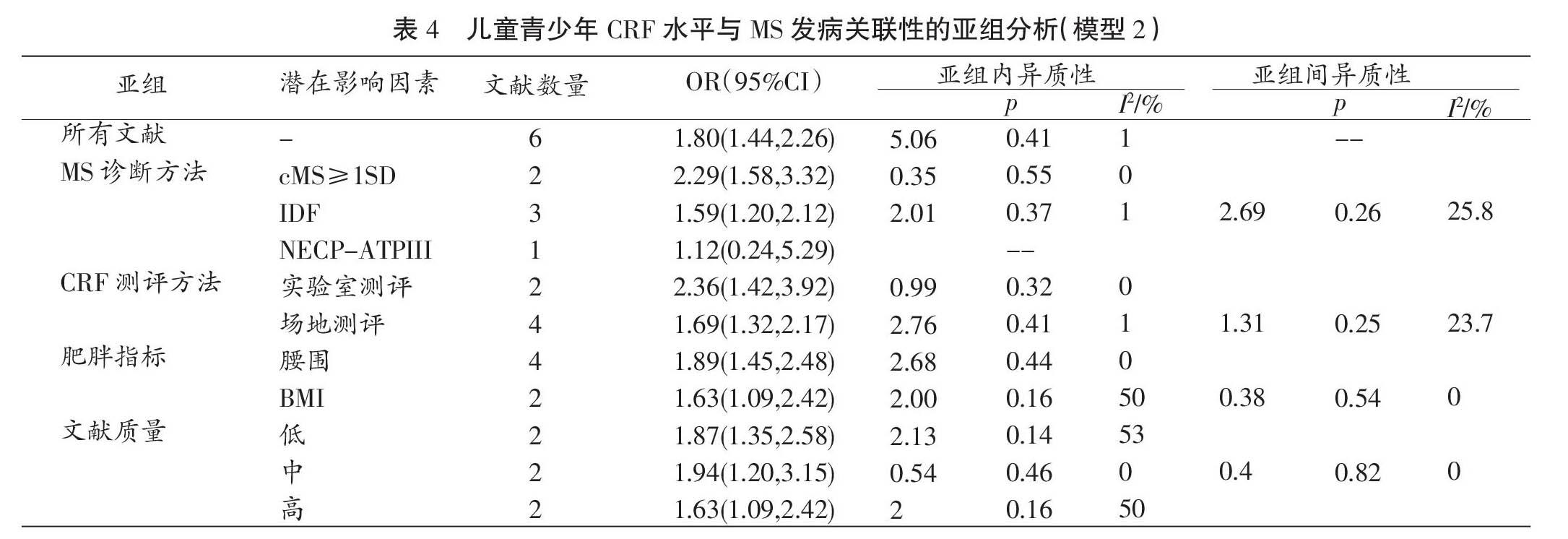
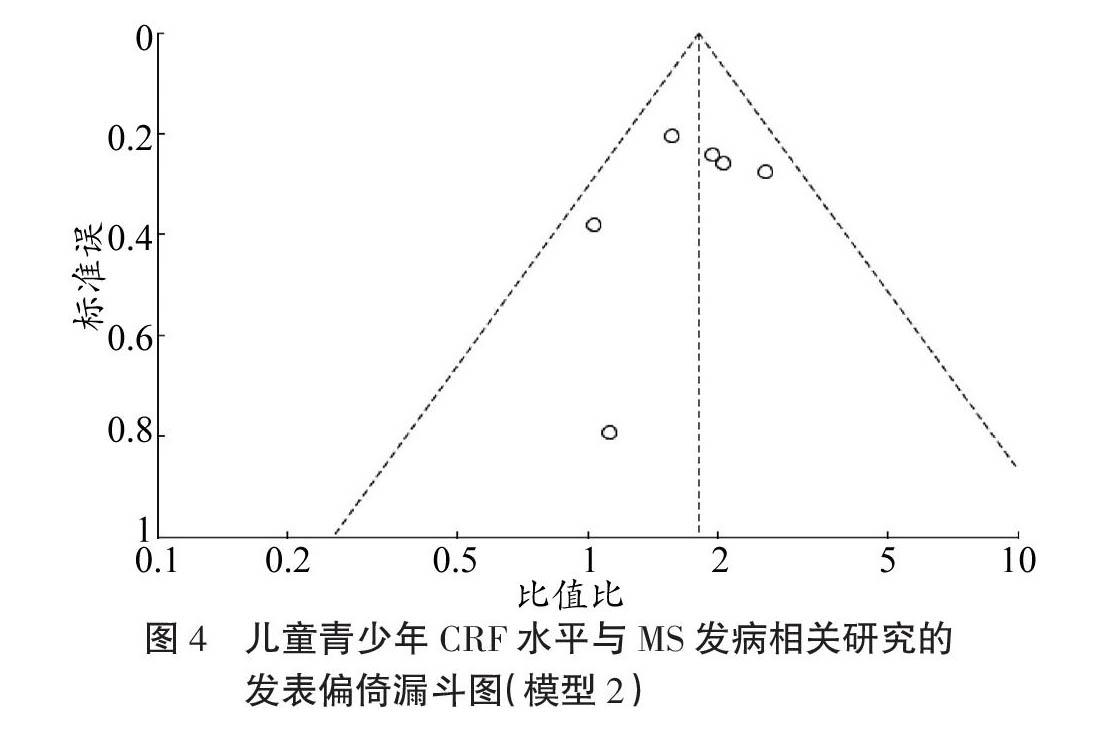
合并6项研究[14,21,23-25,46]后,模型2的统计结果表明,考虑肥胖的混杂影响时,与高CRF组的儿童青少年相比,低CRF组的儿童青少年罹患MS的风险增加80%[OR=1.80,(95%CI:1.44,2.26), p<0.000 1](见图3)。各研究间异质性无统计学意义(I2=1%,p=0.41),采用固定效应模型分析。MS诊断方法、CRF测试方法、肥胖表征指标、文献质量等亚组的组内与组间也均无明显的异质性(见表4);此外,纳入文献无明显的发表偏倚(Egger检验t=-0.77,p=0.484;漏斗图见图4)。
2.5 相关因素对CRF与MS关联性的影响
2.5.1 性别与年龄
5项研究[18,43-45,48]分别分析了男生和女生CRF与MS间的关联性。3项研究[43-45] 表明仅男生的CRF对MS患病风险存在独立影响,1项研究[18]表明男、女生的CRF对MS均无影响,余下1项研究[48]表明男、女生MS的患病风险均受到CRF影响。
WHO规定青春期一般为13~19岁[50],因此,本研究根据各纳入研究受试对象的主要年龄范围大于或小于13岁,对各项研究进行划分。结果显示,6项表明CRF对MS具有独立于肥胖影响研究的受试者的主要年龄范围大于13岁;8项[14-19,46-47]表明CRF无独立影响的研究中的6项研究[14-16,19,46-47]的受试者的主要年龄范围为5~12岁。
2.5.2 肥胖指标与MS診断方法
纳入研究分别采用的肥胖测评指标、MS诊断方法及相应的CRF与MS关联性研究结果如表5所示。
2.5.3 CRF测试与评价
根据纳入研究采用的CRF测试方法及相应的CRF与MS关联性结果,可以认为CRF的测试方法对CRF与MS之间的关联性无显著影响。
9项研究[14-15,17,21,23-25,46,49]对受试者的CRF水平进行了等级评价。其中6项研究[21,23-25,46,49]采用分位数法,其余3项研究[14-15,17]分别根据Ruiz等[51]、Bell等[52]与Fitnessgram[53]设定的评价标准对受试者的CRF水平进行了划分。
2.5.4 统计分析方法
对纳入文献编码信息归纳的结果显示,不同统计分析方法对CRF与MS之间的关联性不存在显著的影响。值得注意的是,2项研究[18,45]将肥胖作为中介变量进行了Sobel检验。Perez-Bey等[18]的分析结果显示,肥胖在不同性别儿童或青少年CRF与MS之间存在部分(中介效应比例为55.7%~81.2%)或完全中介效应;Diez等[45]同样证实了肥胖在CRF对MS影响中存在部分中介效应(中介效应比例为38.0%~39.8%)。
3 讨论
3.1 儿童青少年CRF对MS发病的影响
3.1.1 流行病学证据
纳入文献对CRF是否为儿童青少年MS的独立影响因子无法得出定论。首先,近1/3的文献[20-23,25,48]显示,CRF对MS的影响独立于肥胖,并且模型2的Meta分析结果证实,肥胖作为混杂变量的情况下,低CRF是儿童青少年MS的风险因子[OR=1.80,95%CI:(1.44,2.26),p<0.000 1],但是,超过1/3的文献[14-19,46-47]表明肥胖作为混杂因素时,CRF与MS之间无显著关联性。其次,2项纳入研究[18,45]证实,肥胖是CRF对MS产生影响的中介变量,但是中介效应是完全还是部分,仍需进一步探究。最后,本研究纳入的文献多为横断面研究,只能推断关联性而无法得出因果关系,所以,现有的依据无法准确判断儿童青少年CRF对MS发病的影响是否独立于肥胖。
模型1中93%(13/14)的结果表明,儿童青少年CRF与MS的相关性显著,肥胖作为混杂因素的模型2中仅有32%(6/19)的结果显著;并且79%(11/14)的研究结果显示相比于模型1,模型2中CRF与MS之间的关联强度减小甚至消失。此外,尽管模型2的Meta分析结果表明,低CRF的致病风险仍然显著(OR=1.80),但是与模型1(OR=2.13)相比风险有所减小,说明肥胖的混杂偏倚减弱了CRF与MS之间的关联强度。
3.1.2 病理机制
炎症反应是引起机体代谢紊乱的主要原因。目前,CRF影响MS的病理机制可以分为:阻碍炎症反应的发生与增强抗炎功效。一方面,CRF通过改变控制脂肪酸进入线粒体的酶的活性与调节脂肪氧化的酶蛋白的表达,阻止诱发炎症反应的脂肪因子的生成,以减小炎症反应[54];另一方面,CRF对白介素6及C-反应蛋白等抗炎性细胞因子有影响,CRF的提高使得机体抗炎功效增强,从而改善机体的代谢过程[55]。两种机制分别对应着CRF通过肥胖影响MS的中介路径,及CRF对MS产生独立效应的直接路径。而上述两种观点是否符合儿童青少年MS的病理机制,仍需更多的研究予以证实。
3.2 性别与年龄对CRF与MS关联性的影响
性别是影响CRF与MS之间关联性的重要因素。研究结果显示,CRF对MS的独立效应在男生中存在,在女生中则不确定。Hong等[56]对成年人的研究显示,低CRF与高MS发病率之间的相关性仅在男性中存在。在其分析的各项体质指标中,与空腹血糖和糖化血红蛋白分别唯一相关的指标是CRF和BMI。研究认为,这种性别差异的原因是男、女脂肪分布的身体部位不同,男性更易发生中心型肥胖,而女性更易患外周型肥胖。
归纳儿童青少年青春期前、后CRF与MS的关联性结果发现,青春期前儿童的CRF与MS之间无明显的关联性;青春期少年的CRF对MS产生独立于肥胖的影响。这种变化的原因是青春发育期胰岛素受体敏感性降低,进而出现胰岛素抵抗,血压、血脂与血糖异常,对CRF、肥胖与MS之间的关系产生了影响[57]。此外,代谢性风险因子受CRF的影响会随年龄的增长不断提高[27],因为CRF很大程度上由遗传基因决定,CRF与代谢性风险因子之间明确的关联性可能到青春期才会变得明显[58]。
3.3 其他因素对CRF与MS关联性的影响
3.3.1 肥胖指标
学术界对采用BMI作为衡量肥胖的指标一直存在争议,认为BMI无法对脂肪量与瘦体重进行区分[59];而腰围较BMI能更准确地反映内脏脂肪的堆积[60]。同时,相较于BMI,腰围与更多的代谢风险因子之间存在相关性[61]。因此,通常认为腰围是评估腹部肥胖及MS风险更优化的指标[62]。然而,也有研究认为,尽管BMI对肥胖的表征存在缺陷,但其是心血管疾病的预测指标,因而有一定的诊断价值[63]。本研究的结果显示,BMI或腰围作为混杂因素时,儿童青少年CRF与MS的关系无明显偏差;若将BMI或腰围作为中介变量分析,两者的中介效应量是否存在差异,则有待相关研究进一步比较分析。
3.3.2 MS诊断方法
大部分纳入文献以cMS为MS的评价方法,各研究判断各项代谢风险因子异常的临界值也略有不同,因此,无法明确不同诊断方法对CRF与MS之间关系的影响。
IDF标准将肥胖作为判断MS的必要条件,因此,肥胖在理论上的混杂影响会较小。此外,与cMS法相比,二分法的判断方法在临床上更具诊断价值,但是,二分法的判断方法会降低对观察暴露因素与结局指标之间的预测能力与统计功效[64];与之相比,cMS法的敏感性更强[60]。
3.3.3 CRF測试与评价
儿童青少年CRF的评价标准与正常参考值一直是体质健康促进研究的重点。在早期研究中,Carnethon等[65]认为只有CRF水平达到调查人群的前40%,才能产生防治MS的健康效益。而后陆续有研究认为,平均水平的CRF对预防MS的健康价值有限,唯有CRF水平较高时,才能对MS的预防起到积极的独立影响[21]。纳入的文献中,Buchan等[49]与Schmidt等[24]的研究结果均显示,当肥胖作为混杂因素后,只有最高CRF组儿童青少年MS的患病率显著低于其他组别,并证实了儿童青少年高CRF水平对阻碍MS发病可能存在的阈值效应。由于纳入文献CRF组别划分的差异,本研究的Meta分析结果仅能证实高CRF是儿童青少年MS的有效保护因子,无法确定平均水平的CRF对MS的作用。
3.3.4 统计分析方法
肥胖本身是MS的指标之一,分析CRF与MS的相关关系时直接作为混杂因子会存在统计误差[64]。但是,MS中的“肥胖”是进行是非判断的类别变量,而作为混杂因素的“肥胖”是表征身体形态水平的连续变量。即使均为肥胖人群,不同个体间的肥胖程度也会存在差异,因而会对CRF与MS之间的关系造成偏倚。因此,该分析方法具备一定的参考价值。此外,采用分层分析观察CRF对MS在不同身体形态的儿童青少年中的影响是否存在差异也是可行的方法之一[66]。基于此,有研究表明,CRF对MS的影响仅在腰围小的人群中可以观察到[67]。还有研究认为,提高CRF对不同身体形态的人群均有明显的健康价值[68]。但在该方法使用中,肥胖与CRF被假定为类别变量,而两者本质上应属于定距变量,并且分类的临界值也难以把握[45]。迄今有关CRF、肥胖与MS之间的关系研究的数理统计分析方法均不尽合理,如何避免统计误差而准确地反映三者之间的关系需要构建更合理的模型。
4 研究局限性和展望
4.1 优势与局限性
本研究的优势在于对近10年的相关文献进行了全面的检索;除横断面研究以外,还纳入了能够反映因果关联的前瞻性研究。此外,通过Meta分析对部分研究结果的统计量进行了合并,并对可能影响结果的因素进行了充分的讨论。但是,本研究依然存在较大的局限性:1)纳入文献仅限于近10年发表的中英文期刊论文,会议、报纸等其他形式的研究报告未包括在内;2)Meta分析文献数量有限,且各文献CRF与MS的测量方法与评价标准不同,可能影响结果的一致性;3)本研究讨论的因素是否会影响CRF与MS的关系需要进一步研究论证。
4.2 展望
到目前为止,MS尚未形成完全统一的诊断标准。过去的观点认为,儿童青少年的生理发育变化较快,不宜进行诊断[57]。然而,临床研究表明,有些10岁左右的儿童已暴露出多项代谢异常[69];并且现有的诊断标准可能会低估儿童的代谢异常风险[60]。因此,儿童青少年MS诊断标准的制定显得尤为重要。2012年,中华医学会参考IDF的诊断方法,根据我国儿童青少年的生长发育特点,制定了中国儿童青少年MS诊断标准[57]。但是有学者认为,儿童青少年MS发病率较低、判断肥胖的腰围界值不适用等,使得二分法的诊断标准对MS的判定有一定的局限性[60]。基于此,cMS方法受到部分学者的青睐[70],但是,cMS方法受限于特定的样本人群,若样本普遍存在代谢异常,患病风险将被严重低估。此外,cMS方法默认各代谢指标对疾病的影响权重是均等的,这与实际情况未必相符[64]。基于上述因素,如何对儿童青少年MS的患病风险进行科学和统一的测评,是亟需解决的重点问题之一。
现有研究对CRF影响MS的病理机制仅作出部分解释。不同人群CRF与MS之间关联性的差异仍缺乏合理的生物学依据,男生与女生之间及在青春期前、后的不同趋势有待生理与病理研究更深入地探究。此外,已有的CRF与MS之间关联性的研究设计存在较多缺陷。首先,MS的诱发因素存在人群特异性,能推斷暴露因素与病患结果间因果性的前瞻性研究设计极为有限。其次,CRF与MS之间的关系可能受到其他中介变量(例如:体力活动量、久坐时间等)或混杂因素(例如:个体发育程度、家庭经济状况等)的影响[12,26,64],单一回归模型无法完整反映两者之间的路径关系,所以,利用结构方程模型直观地阐明各变量之间的路径关系是该问题今后研究的重点[45]。
5 结论
1)现有文献无法确定CRF是儿童青少年MS的独立影响因子,肥胖的混杂偏倚会减弱CRF与MS之间的关联强度。2)男生MS的患病风险受CRF的影响比女生更大;与儿童青春期前相比,青春期的CRF更适合预测其MS的患病风险。3)儿童青少年CRF影响MS发病的路径机制仍未完全明晰,不同人群CRF与MS之间关联性的差异有待更深入地探究。
参考文献:
[1] WHO. Commission on ending childhood obesity[EB/OL]. (2018-09-25) [2020-04-01]. http://www.who.int/end-childhood-obesity/en/.
[2] SRINIVASAN S R, MYERS L, BERENSON G S. Predictability of childhood adiposity and insulin for developing insulin resistance syndrome (syndrome X) in young adulthood: the bogalusa heart study[J]. Diabetes, 2002, 51(1): 204.
[3] MEHAIRI A E, KHOURI A A, NAQBI M M, et al. Metabolic syndrome among emirati adolescents: a school-based study[J]. Plos One, 2013, 8(2): e56159.
[4] YOU M A, SON Y J. Prevalence of metabolic syndrome and associated risk factors among korean adolescents: analysis from the Korean national survey[J]. Asia Pac J Public Health, 2012, 24(3): 464.
[5] 于冬梅,赵丽云,马冠生,等. 7~17岁超重肥胖儿童青少年代谢综合征流行现况[J]. 卫生研究,2012,41(3): 410.
[6] 于冬梅,赵丽云,朴建华,等. 8省市儿童青少年代谢综合征流行现况及其主要影响因素[J]. 中国健康教育,2012,28(6): 431.
[7] MORRISON J A, FRIEDMAN L A, GRAY-MCGUIRE C. Metabolic syndrome in childhood predicts adult cardiovascular disease 25 years later: the princeton lipid research clinics follow-up study[J]. Pediatrics, 2007, 120(2): 340.
[8] JUONALA M, MAGNUSSEN C G, BERENSON G S, et al. Childhood adiposity, adult adiposity, and cardiovascular risk factors[J]. New England Journal of Medicine, 2011, 365(20): 1876.
[9] NETO A S, SASAKI J E, MASCARENHAS L P G, et al. Physical activity, cardiorespiratory fitness, and metabolic syndrome in adolescents: a cross-sectional study[J]. BMC Public Health, 2011, 11(674):1.
[10] LAMONTE M J, BARLOW C E, JURCA R, et al. Cardiorespiratory fitness is inversely associated with the incidence of metabolic syndrome[J]. Circulation, 2005, 112(4): 505.
[11] 許瀚,尹毅,赵燕. 运动干预对成人代谢综合征患者心血管危险因素影响的Meta分析[J]. 中国体育科技,2020,56(5): 59.
[12] MINTJENS S, MENTING M D, DAAMS J G, et al. Cardiorespiratory fitness in childhood and adolescence affects future cardiovascular risk factors: a systematic review of longitudinal studies[J]. Sports Medicine, 2018, 48(11): 2577.
[13] 张建国,王香生,黄雅君,等. 体质与健康促进研究中的混杂因素及其控制与处理[J]. 中国运动医学杂志,2010,29(6): 736.
[14] BAILEY D P, SAVORY L A, DENTON S J, et al. The association between cardiorespiratory fitness and cardiometabolic risk in children is mediated by abdominal adiposity: the HAPPY study[J]. Journal of Physical Activity & Health, 2015, 12(8): 1148.
[15] CHRISTODOULOS A D, DOUDA H T, TOKMAKIDIS S P. Cardiorespiratory fitness, metabolic risk, and inflammation in children[J]. Int J Pediatr, 2012(1): 270515.
[16] KLAKK H, GRONTVED A, MOLLER N C, et al. Prospective association of adiposity and cardiorespiratory fitness with cardiovascular risk factors in healthy children[J]. Scandinavian Journal of Medicine & Science in Sports, 2014, 24(4): 275.
[17] MARTINS C, ANDERSEN L, AIRES L, et al. Association between fitness, different indicators of fatness, and clustered cardiovascular diseases risk factors in portuguese children and adolescents[J]. The Open Sports Sciences Journal, 2010, 3(1): 149.
[18] PEREZ-BEY A, SEGURA-JIMENEZ V, FERNANDEZ-SA
NTOS J D, et al. The influence of cardiorespiratory fitness on clustered cardiovascular disease risk factors and the mediator role of body mass index in youth: the UP&DOWN study[J]. Pediatric Diabetes, 2019, 20(1): 32.
[19] WANG P G, GONG J, WANG S Q, et al. Relationship of body fat and cardiorespiratory fitness with cardiovascular risk in chinese children[J]. Plos One, 2011, 6(11): 27896.
[20] BUCHAN D S, YOUNG J D, BODDY L M, et al. Fitness and adiposity are independently associated with cardiometabolic risk in youth[J]. Biomed Research International, 2013(11): 261698.
[21] L?魧TT E, J?譈RIM?魧E J, HARRO J, et al. Low fitness is associated with metabolic risk independently of central adiposity in a cohort of 18-year-olds[J]. Scandinavian Journal of Medicine & Science in Sports, 2018, 28(3): 1084.
[22] MACHADO-RODRIGUES A M, LEITE N, COELHO-E-SIL
VA M J, et al. Independent association of clustered metabolic risk factors with cardiorespiratory fitness in youth aged 11-17 years[J]. Annals of Human Biology, 2014, 41(3): 271.
[23] OLIVEIRA R G, GUEDES D P. Physical activity, cardiorespiratory fitness and metabolic syndrome in adolescents[J]. Revista Brasileira De Medicina Do Esporte, 2018, 24(4): 253.
[24] SCHMIDT M D, MAGNUSSEN C G, REES E, et al. Childhood fitness reduces the long-term cardiometabolic risks associated with childhood obesity[J]. International Journal of Obesity, 2016, 40(7): 1134.
[25] SILVA G, AIRES L, MARTINS C, et al. Cardiorespiratory fitness associates with metabolic risk independent of central adiposity[J]. International Journal of Sports Medicine, 2013, 34(10): 912.
[26] OLIVEIRA R G, GUEDES D P. Physical activity, sedentary behavior, cardiorespiratory fitness and metabolic syndrome in adolescents: systematic review and meta-analysis of observational evidence[J]. Plos One, 2016, 11(12): e0168503.
[27] ONDRAK K S, MCMURRAY R G, BANGDIWALA S I, et al. Influence of aerobic power and percent body fat on cardiovascular disease risk in youth[J]. J Adolesc Health, 2007, 41(2): 146.
[28] LUTOSLAWSKA G, MALARA M, TOMASZEWSKI P, et al. Relationship between the percentage of body fat and surrogate indices of fatness in male and female polish active and sedentary students[J]. J Physiol Anthropol, 2014, 33(1): 10.
[29] 侯亞苹,羊柳,席波. 腰围、腰围身高比、体重指数预测儿童青少年代谢紊乱的效果比较[J]. 中国儿童保健杂志, 2018,26(3): 239.
[30] HAYDEN J A, VAN DER WINDT D A, CARTWRIGHT J L, et al. Assessing bias in studies of prognostic factors[J]. Ann Intern Med, 2013, 158(4): 280.
[31] Obesity[EB/OL]. (2014-09-15) [2020-04-01]. https://www.who.int/topics/obesity/en/.
[32] ARMSTRONG N, TOMKINSON G, EKELUND U. Aerobic fitness and its relationship to sport, exercise training and habitual physical activity during youth[J]. Br J Sports Med, 2011, 45(11): 849.
[33] CORNIER M A, DABELEA D, HERNANDEZ T L, et al. The metabolic syndrome[J]. Endocr Rev, 2008, 29(7): 777.
[34] Expert Panel on Detection. Evaluation and treatment of high blood cholesterol in adults: Executive summary of the third report of the National Cholesterol Education Program (NCEP) expert panel on detection, evaluation, and treatment of high blood cholesterol in adults(Adult Treatment Panel III)[J]. JAMA, 2001, 285(19): 2486.
[35] ZIMMET P, ALBERTI K G, KAUFMAN F, et al. The metabolic
syndrome in children and adolescents - an IDF consensus report[J]. Pediatr Diabetes, 2007, 8(5): 299.
[36] AGUDELO G M, BEDOYA G, ESTRADA A, et al. Variations in the prevalence of metabolic syndrome in adolescents according to different criteria used for diagnosis: which definition should be chosen for this age group?[J]. Metab Syndr Relat Disord, 2014, 12(4): 202.
[37] JOLLIFFE C J, JANSSEN I. Development of age-specific adolescent metabolic syndrome criteria that are linked to the adult treatment panel III and international diabetes federation criteria[J]. J Am Coll Cardiol, 2007, 49(8): 891.
[38] GURKA M J, ICE C L, SUN S S, et al. A confirmatory factor analysis of the metabolic syndrome in adolescents: an examination of sex and racial/ethnic differences[J]. Cardiovasc Diabetol, 2012, 11(1): 128.
[39] WIJNDAELE K, BEUNEN G, DUVIGNEAUD N, et al. A continuous metabolic syndrome risk score: utility for epidemiological analyses[J]. Diabetes Care, 2006, 29(10): 2329.
[40] 張丹青,孙建刚,刘雪琦,等. 基于可穿戴设备的儿童青少年身体活动干预效果综述[J]. 上海体育学院学报,2019, 43(5): 41.
[41] HAMLING J, LEE P, WEITKUNAT R, et al. Facilitating meta-analyses by deriving relative effect and precision estimates for alternative comparisons from a set of estimates presented by exposure level or disease category[J]. Stat Med, 2008, 27(7): 954.
[42] ZHANG J, YU K F. What’s the relative risk? a method of correcting the odds ratio in cohort studies of common outcomes[J]. JAMA, 1998, 280(19): 1690.
[43] JAGO R, DREWS K L, MCMURRAY R G, et al. BMI change, fitness change and cardiometabolic risk factors among 8th grade youth[J]. Pediatric Exercise Science, 2013, 25(1): 52.
[44] BROUWER S I, STOLK R P, LIEM E T, et al. The role of fitness in the association between fatness and cardiometabolic risk from childhood to adolescence[J]. Pediatric Diabetes, 2013, 14(1): 57.
[45] DIEZ F A, SANCHEZ L M, MORA R R, et al. Obesity as a mediator of the influence of cardiorespiratory fitness on cardiometabolic risk: a mediation analysis[J]. Diabetes Care, 2014, 37(3): 855.
[46] LEE H S, JEONG W W, CHOI Y J, et al. Association between physical fitness and cardiometabolic risk of children and adolescents in korea[J]. Korean J Fam Med, 2019, 40(3): 159.
[47] PARRETT A L, VALENTINE R J, ARNGRIMSSON S A, et al. Adiposity, activity, fitness, and c-reactive protein in children[J]. Medicine and Science in Sports and Exercise, 2010, 42(11): 1981.
[48] SILVA D, WERNECK A O, COLLINGS P, et al. Cardiorespiratory fitness is related to metabolic risk independent of physical activity in boys but not girls from southern brazil[J]. Am J Hum Biol, 2016, 28(4): 534.
[49] BUCHAN D S, YOUNG J D, BODDY L M, et al. Independent associations between cardiorespiratory fitness, waist circumference, BMI, and clustered cardiometabolic risk in adolescents[J]. American Journal of Human Biology, 2014, 26(1): 29.
[50] Maternal, newborn, child and adolescent health: adolescent development[EB/OL]. (2011-06-15) [2020-04-01]. https://www.who.int/maternal_child_adolescent/topics/adolescence/
developmen-t/en/.
[51] RUIZ J R, ORTEGA F B, RIZZO N S, et al. High cardiovascular fitness is associated with low metabolic risk score in children: the european youth heart study[J]. Pediatr Res, 2007, 61(3): 350.
[52] BELL R D, MACEK M, RUTENFRANZ J, et al. Health factors and risk indicators of cardiovascular diseases during childhood and adolescence[M]. Champaign: Human Kinetics Publishing, 1986: 39-42.
[53] The Cooper Institute. Fitnessgram & activitygram test administration manual-updated 4th edition[M]. Champaign: Human Kinetics Publishing, 2004: 29-34.
[54] SALTIEL A R, OLEFSKY J M. Inflammatory mechanisms linking obesity and metabolic disease[J]. J Clin Invest, 2017, 127(1): 1.
[55] WEDELL-NEERGAARD A S, KROGH-MADSEN R, PETERSEN G L, et al. Cardiorespiratory fitness and the metabolic syndrome: roles of inflammation and abdominal obesity[J]. Plos One, 2018, 13(3): e0194991.
[56] HONG S, LEE J, PARK J, et al. Association between cardiorespiratory fitness and the prevalence of metabolic syndrome among korean adults: a cross sectional study[J]. BMC Public Health, 2014, 14(1): 481.
[57] 梁黎,傅君芬. 中國儿童青少年代谢综合征定义和防治建议[J]. 中华儿科杂志,2012,50(6): 420.
[58] JAGO R, DREWS K L, MCMURRAY R G, et al. Fatness, fitness, and cardiometabolic risk factors among sixth-grade youth[J]. Medicine and Science in Sports and Exercise, 2010, 42(8): 1502.
[59] PASCO J A, HOLLOWAY K L, DOBBINS A G, et al. Body mass index and measures of body fat for defining obesity and underweight: a cross-sectional, population-based study[J]. BMC Obesity, 2014, 1(1): 9.
[60] 张艳涛. 儿童和青少年代谢综合征诊断和治疗的研究进展[J]. 国际儿科学杂志, 2018, 45(5): 397.
[61] LUK?魣CS A, HORV?魣TH E, M?魣T?魪 Z, et al. Abdominal obesity increases metabolic risk factors in non-obese adults: a Hungarian cross-sectional study[J]. BMC Public Health, 2019, 19(1): 1533.
[62] AYE M, SAZALI M. Waist circumference and BMI cut-off points to predict risk factors for metabolic syndrome among outpatients in a district hospital[J]. Singapore Med J, 2012, 53(8): 545.
[63] ORTEGA F B, SUI X, LAVIE C J, et al. Body mass index, the most widely used but also widely criticized index: would a criterion standard measure of total body fat be a better predictor of cardiovascular disease mortality?[J]. Mayo Clin Proc, 2016, 91(4): 443.
[64] STEELE R M, BRAGE S, CORDER K, et al. Physical activity, cardiorespiratory fitness, and the metabolic syndrome in youth[J]. J Appl Physiol, 2008, 105(1): 342.
[65] CARNETHON M R, GIDDING S S, NEHGME R, et al. Cardiorespiratory fitness in young adulthood and the development of cardiovascular disease risk factors[J]. JAMA, 2003, 290(23): 3092.
[66] EISENMANN J C, WELK G J, IHMELS M, et al. Fatness, fitness, and cardiovascular disease risk factors in children and adolescents[J]. Med Sci Sports Exerc, 2007, 39(8): 1251.
[67] KUK J L, LEE S. Independent associations between cardiorespiratory fitness and abdominal obesity with metabolic risk in adolescents and adults[J]. Obesity, 2010, 18(10): 2061.
[68] ORTEGA F B, LAVIE C J, BLAIR S N. Obesity and cardiovascular disease[J]. Circ Res, 2016, 118(11): 1752.
[69] TOBISCH B, BLATNICZKY L, BARKAI L. Cardiometabolic risk factors and insulin resistance in obese children and adolescents: relation to puberty[J]. Pediatr Obes, 2015, 10(1): 37.
[70] HESSE M B, YOUNG G, MURRAY R D. Evaluating health risk using a continuous metabolic syndrome score in obese children[J]. J Pediatr Endocrinol Metab, 2016, 29(4): 451.
