便秘患者肛管直肠动力变化特征及与临床症状的相关性
2020-12-31李丽罗玲花钟丽林宏城
李丽 罗玲花 钟丽 林宏城
中山大学附属第六医院,广东省结直肠盆底疾病研究重点实验室(广州510655)
便秘(chronic constipation)是一种常见的胃肠疾病,在全球发病率很高,在美国流行率估计在2% ~27%之间,而我国人群中的发病率为3.1% ~67.8%(平均8.2%)[1-2]。便秘包括功能性便秘、阿片引起的便秘、便秘型肠易激综合征和功能性排便障碍4种亚型[3-5],其中功能性排便障碍在普通人群发病率不确定,约占便秘人群的20% ~80%不等,女性发病率约为男性的3倍[6]。当便秘患者采取4 ~6周经验性治疗无效后,就应考虑做生理学的检查,识别便秘的类型,以确定治疗方式[4-5],其中肛管直肠压力测定就是识别便秘亚型的重要检查之一,是功能性排便障碍重要的检查手段。在肛管直肠压力测定中,如果存在腹盆肌不协调运动时,就考虑可能存在功能性排便障碍,包括直肠推进力不够及肛管矛盾收缩或松弛不够[7-8]。球囊排出实验也是诊断功能性排便障碍的重要手段,当腹盆不协调运动同时伴有球囊排出异常时,即可确诊功能性排便障碍[9-10]。压力测定和球囊排出实验可用于便秘的初筛检查[11]。但实际上,这些检查并没有哪一项是诊断金标准,并且相关检查之间缺乏统一性,约20%便秘人群与正常人群存在检查结果的重叠。因此,本报告将所有诊断为便秘患者的压力测定指标及球囊排出实验进行分析,观察便秘患者肛管松弛率、球囊排出时间、直肠-肛管压力差的变化特征,同时将各指标与便秘症状评分进行比较,分析各指标是否与临床症状之间具有相关性,探讨测压与球囊排出实验对临床评估的价值,为肛门直肠测压在临床的应用价值提供更多的证据。
1 材料与方法
1.1 研究对象回顾性整理分析2019年1月至2020年6月在中山大学附属第六医院盆底中心进行高分辨肛门直肠测压检查的187例便秘患者资料,包括高分辨测压数据中的模拟排便肛门松弛率、直肠肛管压力差、球囊排出时间及KESS量表评分。其中男88例(47.1%),女99例(52.9%),平均年龄(46.1±13.6)岁,所有患者均有签署知情同意书。
1.2 纳入与排除标准纳入标准(1)必须包括以下两项或两项以上:>25%的排粪感到费力;>25%的排粪为干球粪或硬粪;>25%的排粪有不尽感;>25%的排粪有肛门直肠梗阻(或堵塞)感;>25%的排粪需要手法辅助;每周自发排粪少于3次。(2)不用泻药时很少出现稀粪。(3)不符合IBS的诊断标准。诊断前症状出现至少6个月,且近3个月内满足症状要求。排除标准:(1)由于肠道肿瘤等器质性疾病所致便秘;(2)具有肛肠疾病手术史;(3)年龄在18岁以下,70岁以上。
1.3 材料与设备ManoScanTM高分辨率测压系统由美国GIVEN公司生产,其肛肠电极采用的是固态电容压力感应技术,其长度为64 mm,直径10.75 mm,电极表面横向分布16个,纵向分布16个,总共256个传感器通道,每个传感器长4 mm,宽2 mm,电极使用时,表面安装一个ManoShiedTM一次性保护套膜,套膜前端具有容量400 cc、长3.3 cm的球囊,球囊内具有一个直肠感受器。系统配置A300采集器主机对数据进行实时采集,数据分辨率可以达到0.1 mmHg。采用ManoView AR 2x的分析软件。
1.4 检查方法
1.4.1 肛管直肠压力测定检查前2 h用快速灌肠剂清空直肠下段大便,患者左侧卧位,屈髋屈膝90°,检查前指检了解肛门直肠结构,电极校准后涂以石蜡油,轻柔地将电极沿肛管插入直肠,调整电极位置,电极poster点对准患者肛缘6点钟,肛管高压带显示在肛管压力区域中央可视范围内。助手固定电极,待图像稳定后,操作者分别检测并记录:(1)肛管静息压力,患者静止状态下的压力图像,采集20 s;(2)最大收缩压力,嘱患者用力收缩并持续20 s,采集肛管压力图像;(3)模拟排便、嘱患者做排便动作,持续20 s,采集肛管及直肠压力图像;(4)直肠-肛管抑制反射,每次向直肠球囊快速充盈10、20、30、40、50、60 mL气体并迅速将气体抽空,采集肛管压力变化图像;(5)直肠黏膜感觉阈值,缓慢匀速向直肠球囊充盈空气,记录直肠初始感觉阈值、初始排便阈值及最大耐受阈值。拔出电极后保存数据。
1.4.2 球囊排出实验患者左侧卧位,曲髋屈膝90°,将涂有石蜡油的带球囊导管缓慢插入直肠内,向球囊内充盈50 mL气体,夹闭三通,嘱患者坐于坐便器上,脚踩矮凳,将球囊排出,同时开始记录球囊排出时间,5 min仍未排出,则停止检查,手动放气拉出球囊。
1.4.3 KESS 症状评分Knowles-Eccersley-Scott KESS症状评分量表包括便秘病程、泻药的使用、排便频率、是否出现有便意而排便失败的情况、排便不尽感、腹部疼痛、腹胀、灌肠或者用手帮助的次数、排便时间、排便困难程度以及不用泻药时的粪便性状11个条目,最高得分39分,得分越高,病情越严重,对直肠排出失调型识别率较高,根据表中的症状可以对便秘进行分型[12]。患者在护士指导下填写个人基本资料及KESS症状评分量表,并签署知情同意书。
1.5 统计学方法采用SPSS 25.0软件进行统计学分析。对分类变量采用率、构成比等指标进行统计描述,对定量变量采用均数±标准差进行描述。单因素分析使用Spearman秩相关进行变量间的相关性分析,症状总分的影响因素分析采用多重线性回归,自变量筛选方法为步进法(stepwise),检验水准α=0.05(双侧)。
2 结果
2.1 患者生理及肛门直肠测压状况每次测量的括约肌松弛率及平均松弛率均<20%,压力差即直肠肛管压力梯度均为负值,将球囊排出分为2 min内、5 min内及5 min未排出三类,5 min内球囊能排出的平均时间在2 min以内,见表1。
表1 患者生理及肛门直肠测压状况Tab.1 Physiological and anorectal manometry ±s

表1 患者生理及肛门直肠测压状况Tab.1 Physiological and anorectal manometry ±s
注:a,平均测量值为该指标三次测量的平均值;b,此处的球囊排出时间仅针对119 例在5 min 内已经排出球囊的患者计算
生理指标年龄(岁)身高(cm)体重(kg)BMI(kg/m2)松弛率(%)测量次数1测量次数2测量次数3平均测量值a压力差(mmHg)测量次数1测量次数2测量次数3平均测量值a球囊有无排出2 min 内有排出[例(%)]5 min 内有排出[例(%)]5 min 内未排出[例(%)]球囊排出时间b数值/例数46.1±13.6 164.3±7.6 59.1±10.6 21.8±3.2 10.3±28.6 14.6±23.6 11.8±27.9 10.8±24.1-55.1±36.9-51.9±33.7-50.9±36.2-53.1±31.8 102(54.5)119(63.6)68(36.4)65.2±66.9
2.2 KESS 评分量表得分情况11个条目中,得分最高的条目为“排便不尽感”(3.79±1.19)分;其次为“排便困难程度”(3.23 ± 1.31)分;得分最低为“排便频率”(1.45±0.78)分,得分越高代表临床症状越重,见表2。
表2 患者的KESS 评分量表得分情况Tab.2 Knowles-Eccersley-Scot(tKESS)score of patients ±s
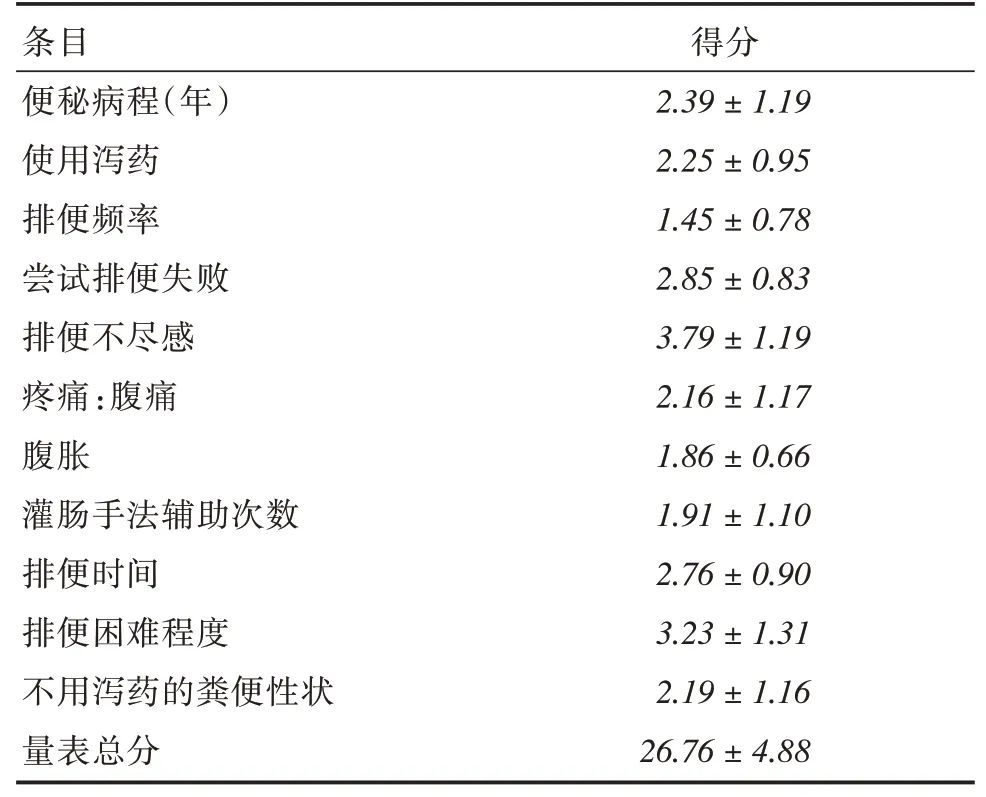
表2 患者的KESS 评分量表得分情况Tab.2 Knowles-Eccersley-Scot(tKESS)score of patients ±s
条目便秘病程(年)使用泻药排便频率尝试排便失败排便不尽感疼痛:腹痛腹胀灌肠手法辅助次数排便时间排便困难程度不用泻药的粪便性状量表总分得分2.39±1.19 2.25±0.95 1.45±0.78 2.85±0.83 3.79±1.19 2.16±1.17 1.86±0.66 1.91±1.10 2.76±0.90 3.23±1.31 2.19±1.16 26.76±4.88
2.3 患者的KESS 量表评分与肛管直肠动力特征相关性第一次测量中,量表总分与压力差的相关系数具有统计学意义(P <0.05),相关系数为负数,表明量表总分与第一次测量的压力差呈现负相关,即压力差越大(越接近正值),量表总分得分越低,临床症状越轻。相关程度为低度相关(的绝对值小于0.4)。第二次第三次测量及症状总分与球囊排出时间、松弛率之间差异无统计学意义(P >0.05),见图1、表3。
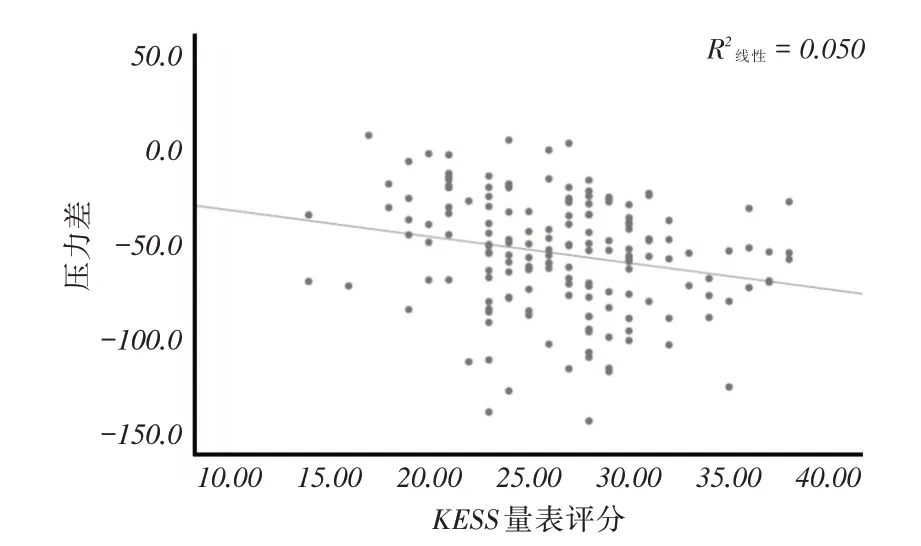
图1 187 例患者的KESS 量表评分与第一次测量压力差的散点图Fig.1 Scattered point diagram of Kess scale score and first measurement pressure difference in 187 patients
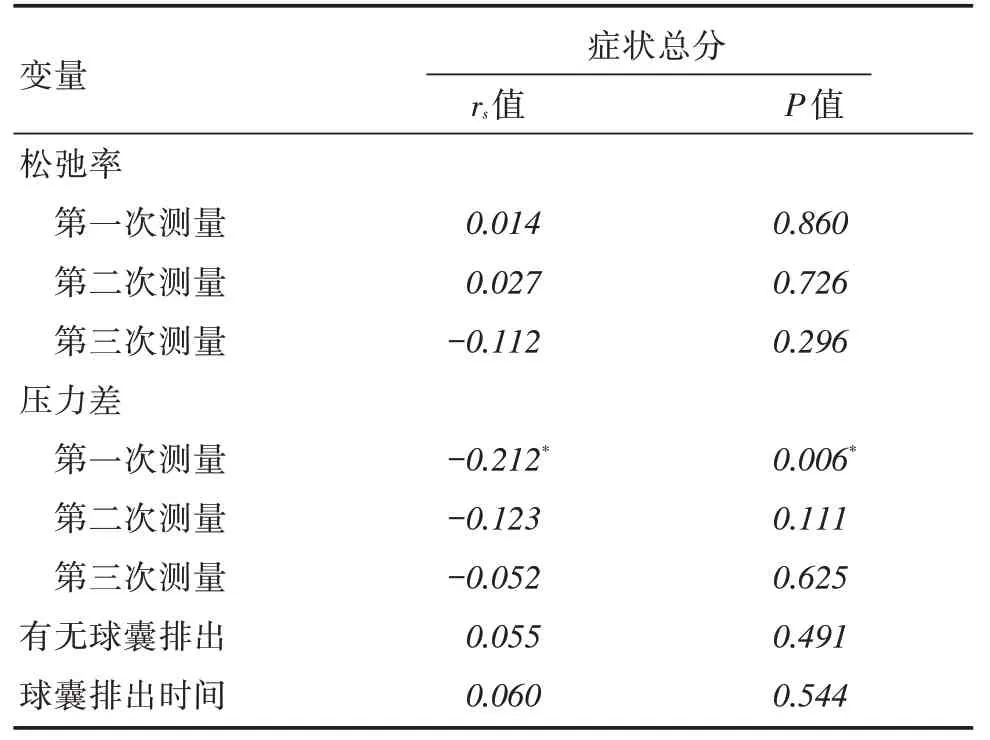
表3 患者症状总分与松弛率、压力差及球囊排出的秩相关系数Tab.3 Rank correlation coefficient of total symptom score with relaxation rate,pressure difference and balloon forcing
2.4 患者症状总分与肛管直肠动力特征回归分析将症状总分与第一次测量的松弛率、压力差及球囊排出时间做回归分析,回归方程为Y =-0.022压力差+25.445,F = 4.229,P = 0.041,回归方程具有统计学意义,模型R2值为0.026。压力差每增加一个单位,症状总分下降0.022分,见表4、5。
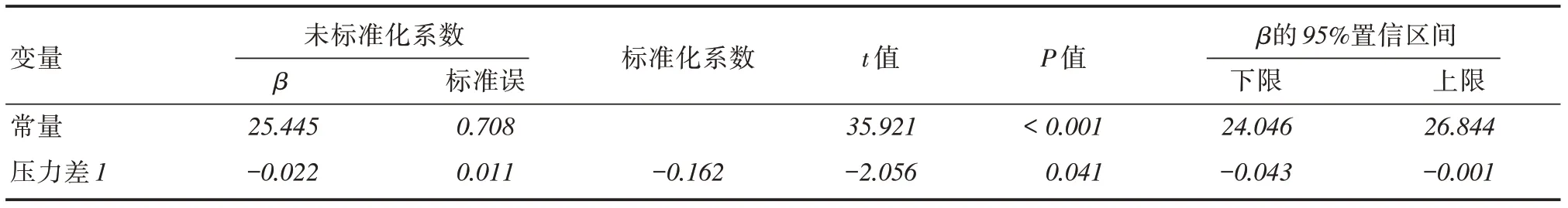
表4 多重线性回归方程系数表Tab.4 Coefficient table of multiple linear regression equation
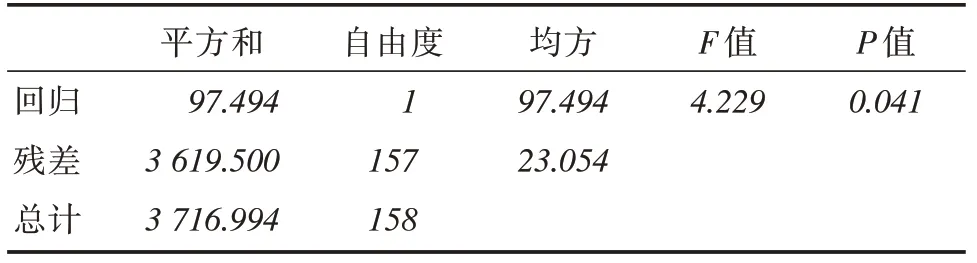
表5 回归方程方差分析结果表Tab.5 Results of variance analysis of regression equation
3 讨论
三次模拟排便肛门括约肌的松弛率分别为(10.3±28.6)%、(14.6±23.6)%、(11.8±27.9)%,三次松弛率的平均值为(10.8±24.1)%,均小于20%,通常意义来讲在肛管直肠测压过程中如果模拟排便的松弛率小于20%即可以认为是排便障碍与括约肌不松弛或是松弛不够有关[10],本研究显示,排便障碍人群存在模拟排便时括约肌松弛不够的现象。但是本研究将松弛率与临床症状进行相关性分析,并没有得出有统计学意义的结果,也就是说,松弛率的大小并未反映临床症状的轻重,分析原因一方面可能是模拟排便时,采取的是左侧卧位的姿势,并不是生理排便姿势,另一方面在对功能性排便障碍进行解释的时候,还需要评估患者直肠推进力的大小,单纯讨论松弛率与临床症状的相关性还不够严谨。
在三次模拟排便过程中所记录到的直肠肛管压力差分别为(-55.1 ± 36.9)mmHg、(-51.9 ±33.7)mmHg、(-50.9 ± 36.2)mmHg,三次测量的平均值为-53.1±31.8,可以看见,模拟排便过程中直肠肛管的压力差即压力梯度为负值。而在正常人群中,模拟排便的压力梯度也为负数,且随着年龄的增加,压力梯度越接近正数,因此压力梯度对排便障碍的诊断价值是值得探讨的[13]。但是将压力梯度与临床症状评分进行相关性分析发现第一次测量中,量表总分与压力差的相关系数具有统计学意义,P <0.05,相关系数为负数,表明量表总分与压力差呈现负相关,即压力差越大(越接近正值),量表总分得分越低,临床症状越轻。再对数据进行回归分析发现压力差每增加一个单位,症状总分下降0.022分。从分析结果可以看出,直肠推进力越高,模拟排便时,括约肌残余压力越低,排便模式越接近正常排便模式,临床症状越轻。本分析结果显示压力差与临床症状相关程度为低度相关(的绝对值小于0.4),模型R2值为0.026,解释作用较弱,分析原因可能是对于排便困难的症状,影响因素是多方面的包括病程,性别,年龄,基础疾病,患者主诉,身高体重比等等,另外,本文采用的排便方式是左侧卧位排便,事实上在排便过程中,坐位的直肠压力高于左侧位置,肛门压力低于左侧位置,因此要提高压力梯度在排便障碍患者中的临床诊断价值,应该采取生理性排便体位-坐位排便[14]。
将球囊排出时间进行分析发现,5 min内能将球囊排出的患者有119例,而在2 min内能排出的患者有102例,且球囊排出的平均时间在2 min以内,这与标准定义球囊排出时间是一致的。再将球囊排出与临床症状进行分析,未发现有明显的相关性,可能与球囊排出并不能模仿真实粪便,且部分患者存在假阴性的情况有关。
本报告的新颖之处是将动力学变化特征与临床症状结合起来,以希望从生理学变化指标与临床症状之间找到一定相关性,即球囊排出时间越长、肛管舒张越少、直肠肛管压力差越小预示着症状越重,评分越高。而本报告只在直肠肛管压力差与临床症状之间找到一定相关性,因此应该将更多的重心放在关注直肠肛管压力差这一指标上。
本报告不足之处是虽然在肛管直肠压力差与临床症状之间找到一定相关性,但是统计结果显示,结果解释性不强。今后应充分利用高分辨技术可以提供的基于振幅、距离和时间的数据,探讨出新的分析模式,来提高肛管直肠测压的临床诊断价值。
