连续血液净化对脓毒性休克患儿炎性指标及预后的影响
2020-12-30李杰李珍吴霏
李杰 , 李珍 , 吴霏
(开封市儿童医院 1 重症监护室, 2 急诊科, 河南 开封 475000)
脓毒性休克多见于免疫低下的儿童, 可造成内脏多器官损伤, 严重威胁患儿生命安全。 现阶段, 针对脓毒性休克患儿,临床多通过机械通气、 液体复苏、 控制感染等措施帮助其延缓病情进展, 继而改善预后[1]。 然而部分患儿经治疗后, 仍会出现病情反复现象, 继发各种并发症, 从而加大治疗难度。 连续血液净化 (continuous blood purification, CBP) 又名连续肾脏替代治疗, 是一种外源性清除方式, 可在一定程度上减少血液循环中的水分和溶质, 维持内环境稳态[2]。 基于此, 本研究选取我院收治的脓毒性休克患儿90 例, 探讨CBP 对其炎性指标及预后的影响, 以期为临床治疗该病提供更多参考依据。
1 资料与方法
1.1 一般资料选取2017 年 6 月至 2019 年 5 月我院收治的 90例脓毒性休克患儿作为研究对象, 根据治疗方法的不同分为两组各 45 例。 对照组男 27 例, 女 18 例; 年龄 5 个月 ~ 8 岁,平均年龄 (5.87 ± 1.32) 岁; 小儿危重病例评分表 (PCIS) 评分 56 ~ 65 分, 平均 PCIS 评分 (61.04 ± 2.89) 分。 观察组男 25例, 女 20 例; 年龄 5 个月 ~ 8 岁, 平均年龄 (5.93 ± 1.30) 岁;PCIS 评分 54 ~ 64 分, 平均 PCIS 评分 (61.08 ± 2.83) 分。 两组的一般资料比较, 差异无统计学意义 (P >0.05), 可进行比较。
1.2 入选标准纳入标准: ①符合关于脓毒性休克的相关诊断标准[3]; ②具有 CBP 指征; ③患儿临床资料完善; ④急性生理与慢性健康评分系统Ⅱ评分≥15 分。 排除标准: ①先天性免疫缺陷患儿; ②遗传代谢性疾病、 慢性肾功能障碍患儿; ③急性肺栓塞、 全身性炎性反应患儿; ④各种原因放弃治疗的患儿。
1.3 治疗方法对照组患儿行常规治疗: ①采用肺保护性通气策略进行机械通气; ②处理原发病并保证能量营养供给; ③依据本地细菌流行病学以及原发病学特点, 于确诊1 h 内予以患儿抗感染治疗, 获得药敏结果后改用窄谱抗菌药物治疗; ④确诊6 h 内完成液体复苏; ⑤在充分扩容基础上, 根据需要使用心血管活性药物; ⑥纠正水电解质平衡, 维护各器官功能等。观察组患儿在对照组基础上行CBP 治疗: 经患儿颈内静脉或股静脉插管, 并留置导管; 调节血液净化机 (北京戴博瑞克技术发展有限公司, 型号: DX-10) 至连续性静脉血液滤过模式,选择适宜的管路及聚砜膜, 随后进行体外循环管路血浆预冲;采用前后稀释法输注置换液, 其中A 液为3 000 mL 等渗盐水、500 mL 注射用水、 50 mL 50%葡糖糖溶液、 10 mL 氯化钾以及2 g 葡萄糖酸钙混合液, B 液为250 mL 碳酸氢钠, 同步输注,速率维持4 000 mL/h, 前后稀释方式输入量分别占置换液的80%和 20%, 血泵转速设置为 30 ~ 100 mL/min, 滤器更换频率为 1 次/24 h, 连续治疗 72 h。 血液净化开始时从血管通道动脉端推注5 000 IU 低分子量肝素钠注射液 (齐鲁制药有限公司, 国药准字 H20030428, 规格 0.2 mL ∶2 500 IU), 之后每个小时追加上述剂量的四分之一。
1.4 观察指标①炎性指标: 比较两组治疗前、 治疗 3 d 后的血清降钙素原 (PCT)、 白细胞计数 (WBC)、 C 反应蛋白(CRP) 水平, 以全自动生化分析仪 (中山市新锐医疗设备科技有限公司, 型号: XR320) 测定。 ②预后情况: 比较两组的重症监护室转出时间、 28 d 生存率及并发症发生率。
1.5 统计学方法采用 SPSS 25.0 软件处理数据。 计量资料以表示, 采用 t 检验; 计数资料以百分比表示, 采用 χ2检验。P <0.05 为差异具有统计学意义。
2 结果
2.1 炎性指标治疗前, 两组的 PCT、 WBC、 CRP 水平比较,差异无统计学意义 (P >0.05); 治疗 3 d 后, 两组的 PCT、 WBC、CRP 水平均降低, 且观察组低于对照组 (P <0.05)。 见表 1。
表1 两组治疗前后的炎性指标水平比较 ()
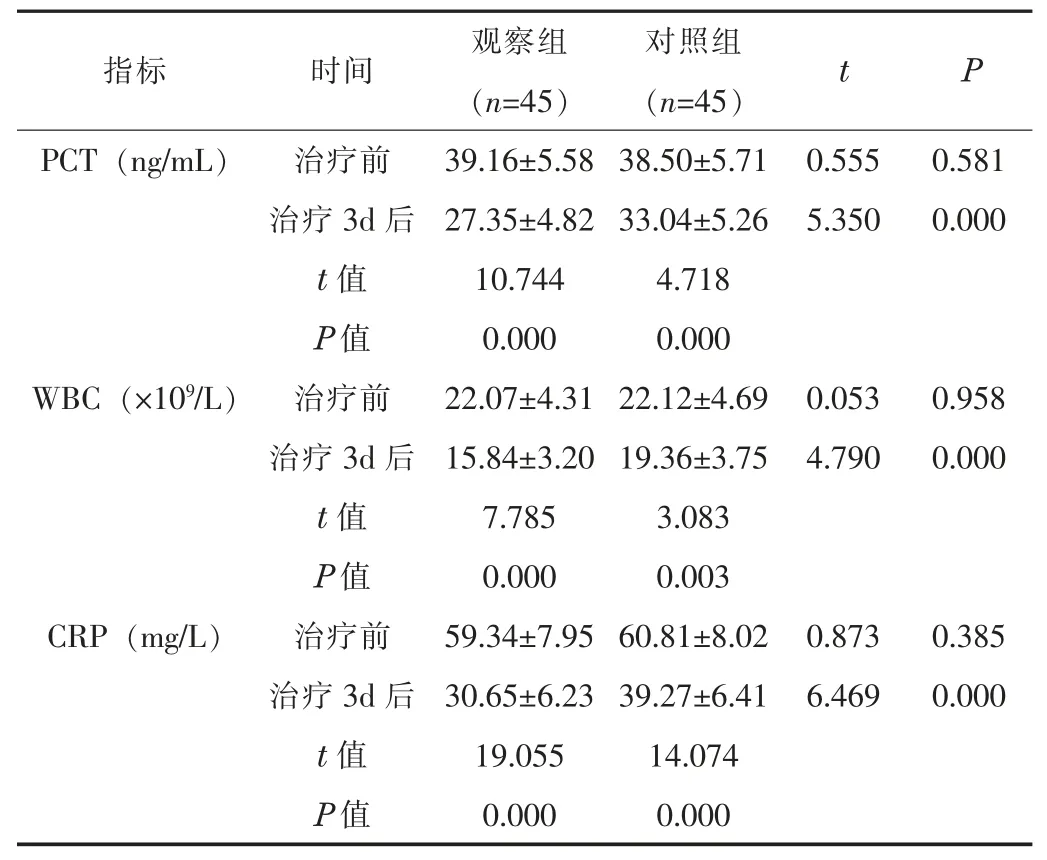
表1 两组治疗前后的炎性指标水平比较 ()
指标 时间 观察组(n=45)对照组(n=45) t P PCT (ng/mL) 治疗前 39.16±5.58 38.50±5.71 0.555 0.581治疗 3d 后 27.35±4.82 33.04±5.26 5.350 0.000 t 值 10.744 4.718 P 值 0.000 0.000 WBC (×109/L) 治疗前 22.07±4.31 22.12±4.69 0.053 0.958治疗 3d 后 15.84±3.20 19.36±3.75 4.790 0.000 t 值 7.785 3.083 P 值 0.000 0.003 CRP (mg/L) 治疗前 59.34±7.95 60.81±8.02 0.873 0.385治疗 3d 后 30.65±6.23 39.27±6.41 6.469 0.000 t 值 19.055 14.074 P 值 0.000 0.000
2.2 预后观察组的重症监护室转出时间短于对照组, 28 d 生存率高于对照组, 并发症发生率低于对照组 (P <0.05)。 见表 2。
表 2 两组的预后情况比较 [, n (%)]
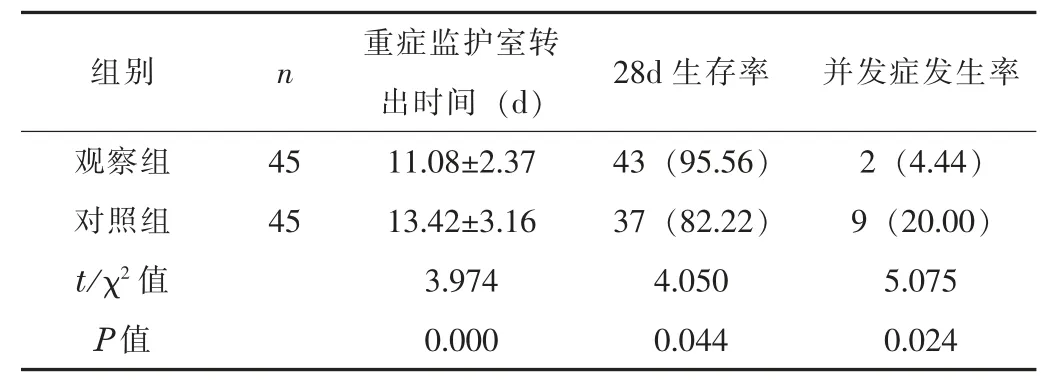
表 2 两组的预后情况比较 [, n (%)]
组别 n 重症监护室转出时间 (d) 28d 生存率 并发症发生率观察组 45 11.08±2.37 43 (95.56) 2 (4.44)对照组 45 13.42±3.16 37 (82.22) 9 (20.00)t/χ2 值 3.974 4.050 5.075 P 值 0.000 0.044 0.024
3 讨论
小儿脓毒症是由各类感染、 创伤引发的全身炎性反应综合征, 可进一步发展为严重脓毒症和脓毒性休克, 致使组织灌注不足、 器官功能障碍, 威胁患儿健康及生命安全[4]。 研究[5]表明, 当患者出现脓毒性休克症状时, 体内炎性介质呈瀑布样释放, 且种类繁多, 既有抗炎介质也有促炎介质, 不仅会促使机体炎性反应加重、 扩大, 还会造成免疫系统失衡, 故积极采取有效措施以阻断连锁炎性反应至关重要。 然而在现阶段, 临床抗炎、 抗感染措施仍以药物治疗为主, 效果不稳定且并发症较多。 因此, 积极探寻更为有效的治疗方式具有重要意义。
本研究结果显示, 两组治疗 3 d 后的 PCT、 WBC、 CRP 水平均降低, 且观察组低于对照组 (P <0.05); 此外, 观察组的重症监护室转出时间短于对照组, 28 d 生存率高于对照组, 并发症发生率低于对照组 (P <0.05); 表明连续血液净化可调节脓毒性休克患儿的炎性指标, 改善预后。 分析原因在于: CBP的作用机制主要体现在两个方面, 一是快速清除血液循环及组织中的炎性介质, 阻断其对组织器官的进一步损害, 即使在炎性反应晚期, 也可有效保护血管内皮细胞, 促进机体免疫内稳态重建; 二是能够纠正酸中毒、 肠壁水肿以及高代谢状态, 提高肺氧合能力, 调节脏器血液灌注, 进而为手术、 药物应用等治疗创造条件[6]。 与常规治疗不同的是, CBP 能够持续稳定地调节电解质及水盐代谢, 按需提供营养及药物治疗, 同时稳定血流动力学[7-8]。 另外, CBP 清除溶质的方式主要为吸附、 对流以及弥散, 通过吸附可有效清除患儿血液中的肽类、 TNF 三聚体等大分子物质; 通过对流可有效清除PCT、 CRP 等中分子物质; 通过弥散则可有效清除尿素氮等小分子物质。 由于可在保证有效循环血量的同时, 平稳消除炎性因子、 减轻血管内皮细胞损伤、 改善内环境, 故CBP 可有效调节各项炎性指标, 保护脏器功能, 促进免疫平衡状态的恢复, 进而缩短治疗时间,提高临床救治成功率。 联合抗凝治疗, 则可有效抑制体外循环中凝血系统的活化, 预防深静脉血栓等并发症的发生。
综上所述, 连续血液净化可调节脓毒性休克患儿的炎性指标, 改善预后, 值得临床推广应用。
