低剂量多层螺旋CT对新型冠状病毒肺炎的诊断价值
2020-12-30张树桐陈燕浩甘棋心刘海芬陈道川钟倩男
闫 菲 张树桐 陈燕浩 甘棋心 刘海芬 蒋 祺 陈道川 钟倩男
新型冠状病毒肺炎(COVID-19)患者中老年人和有慢性基础疾病、孕妇及儿童亦为易感人群[1-2]。为保证COVID-19的检出率与诊断准确率,同时尽可能减少患者尤其孕妇及儿童的射线暴露,本研究对低剂量CT(low-dose CT,LDCT)诊断COVID-19的效果进行探讨。
1 资料与方法
1.1 一般资料
收集整理2020年1月25日至2020年3月10日武汉市中心医院(1600例)和湖南中医药高等专科学校附属第一医院发热门诊就诊的(400例)患者,其中男性1 082例,女性918例;年龄15~89岁,中位年龄52岁。依据CT检查时扫描剂量的不同将其分为低剂量组和常规剂量组,每组1000例。患者有发热、干咳及肌肉酸痛症状,CT诊断COVID-19均经痰标本和(或)咽试纸逆转录-聚合酶链反应(reverse transcription-polymerase chain reaction,RT-PCR)核酸检测为阳性。所有患者均对本研究知情及自愿参与,并签署知情同意书。
1.2 纳入与排除标准
(1)纳入标准:①患者有发热、干咳及肌肉酸痛3个常见症状之一;②有COVID-19流行病学史。
(2)排除标准:①影像学资料缺失;②患者呼吸控制差,图像不清;③未行RT-PCR核酸检测。
1.3 仪器设备
采用Definition AS型64排128层螺旋CT(德国西门子公司)。
1.4 检查方法
(1)CT检查:①低剂量扫描参数。管电压为120 kV,并应用自动管电流调制技术调节管电流,且在扫描选项卡中勾选CARE Dose 4D选项,管电流为15~75 mAs,螺距为1.2∶1,视野(field of view,FOV)为35 cm×35 cm,球管旋转一周时间为0.5 s,层厚为2 mm;②常规低剂量扫描参数。管电压为120 kV,管电流为55~250 mAs,螺距为1.2∶1,FOV为35 cm×35 cm,层厚2 mm。
(2)图像重建:①采用原始数据迭代重建法对肺窗与纵膈窗进行图像重建;②肺窗纵膈窗横断位重建层厚为2 mm,间隔为2 mm,并重建肺窗冠矢状位,层厚为2 mm,间隔为2 mm,且重建出肺窗1 mm薄层图像;③肺窗窗宽、窗位为1500 HU和-500 HU,纵隔窗窗宽和窗位分别为350 HU和50 HU;④患者体重、身高不同等原因,导致扫描参数不同,统计低剂量组与常规剂量组患者扫描剂量及管电流,并进行比较。
(3)扫描参数:低剂量组容积CT剂量指数(CT volume dose index,CTDIvol)为(1.78±0.33)mGy,其权重CT剂量指数为常规剂量组(7.32±0.56)mGy的24.3%;低剂量组的扫描总管电流为(38.91±8.27)mAs,为常规剂量组(148.30±0.27)mAs的26.2%。低剂量CT扫描参数合理使用低剂量(as low as reasonably achievable,ALARA)优化原则,且同时应用自动管电流调制(combined application reduce exposure,CARE)Dose 4D技术调节管电流,使用CARE Dose 4D动态剂量调制技术,符合多数专家学者研究的肺部低剂量扫描参数[2]。
1.5 观察与评价指标
(1)扫描参数及CT征象:分析两组CT扫描参数及CT征象,所有图像均由2名副高级以上职称的影像诊断医师进行阅片,包括病变的形态、分布、征象、纵隔淋巴结和胸腔积液情况等,意见不同时经讨论后取得一致。
(2)诊断检出:对比分析两组诊断检出率。
1.6 统计学方法
应用SPSS22.0统计学软件处理数据,两组扫描参数对照采用独立样本t检验,两组病例诊断情况对照及CT征象对照采用x2检验,检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 两组诊断检出率比较
(1)病例检出情况:两组COVID-19患者CT诊断均经痰标本和(或)RT-PCR核酸检测阳性确诊,低剂量组CT检出阳性为176例,常规剂量组CT检出阳性为194例,两组CT检出率比较差异无统计学意义(x2=1.074,P>0.05),见表1。

表1 两组病例情况比较(例)
(2)病例分期情况:两组COVID-19患者的CT图像早期、进展期及消散期的分期情况见表2。
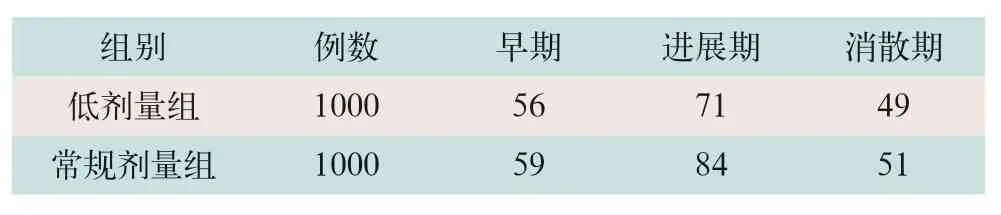
表2 两组CT图像分期情况比较(例)
2.2 两组病变分布及征象
分别统计低剂量组及常规剂量组患者病灶累及单侧肺叶或双侧肺叶,病灶胸膜下分布为主,3~8 mm磨玻璃密度小结节灶,细网格状磨玻璃密度灶,实变灶,纤维条索灶,合并胸腔积液,合并纵膈肺门淋巴结肿大。两组CT征象比较均无统计学意义,见表3。
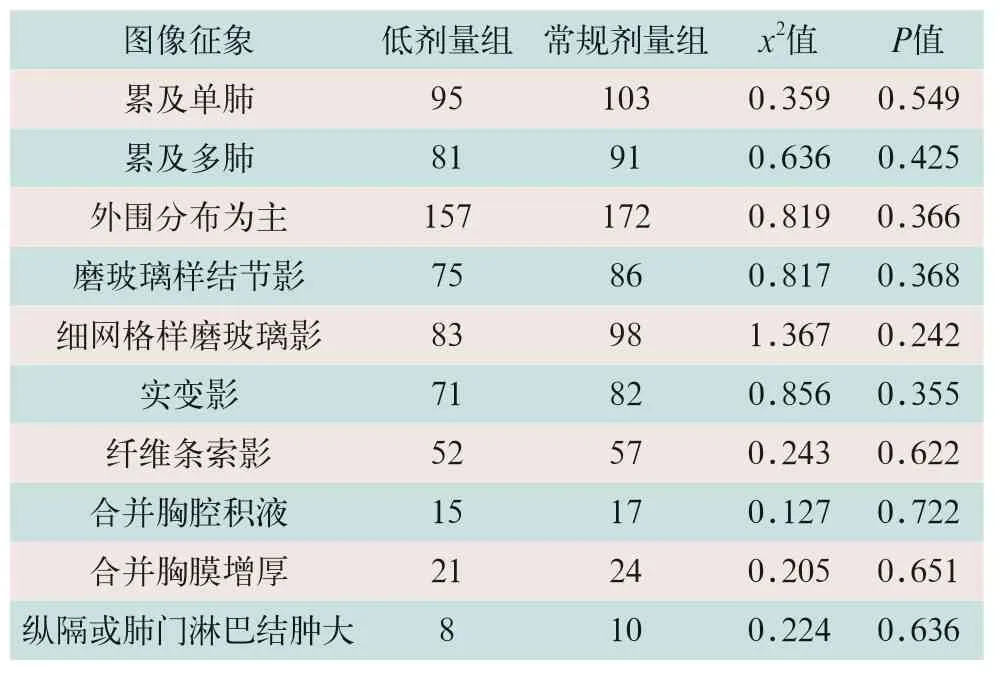
表3 两组CT图像征象表现情况(例)
2.3 典型病例分析
(1)病例一:患者女性,68岁,因咳嗽12 d、发热1 d收治,影像学表现为LDCT示双肺多发斑片状磨玻璃密度影,见图1。
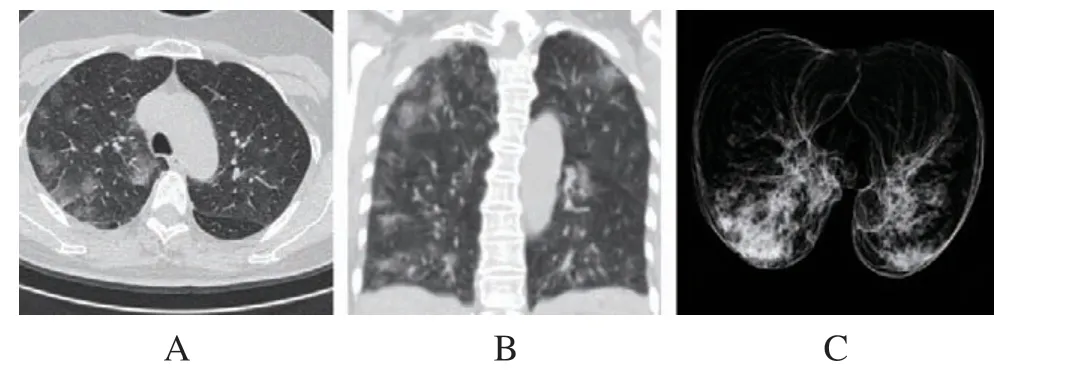
图1 双肺多发斑片状磨玻璃密度影LDCT影像
(2)病例二:患者男性,79岁,因咳嗽7 d,发热1 d收治,影像学表现为LDCT示左肺及右下肺多发片状磨玻璃密度影,右中肺多发3~8 mm磨玻璃小结节灶,典型马赛克镶嵌征;最小密度投影显示病灶分布,见图2。
(3)病例三:患者女性,65岁,因咳嗽7 d收治,影像学表现为LDCT示双肺多发斑片状磨玻璃密度影,最小密度投影显示病灶分布,见图3。
(4)病例四:患者女性,50岁,因关节、肌肉酸痛3 d收治,影像学表现为LDCT示左肺多发片状磨玻璃密度影,典型铺路石征,最小密度投影显示病灶分布,见图4。
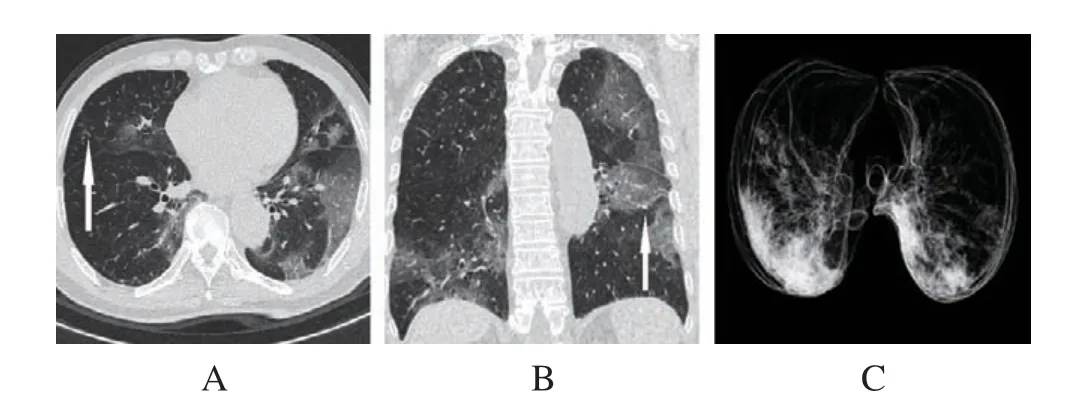
图2 右中肺多发磨玻璃小结节灶及左肺马赛克镶嵌征LDCT影像
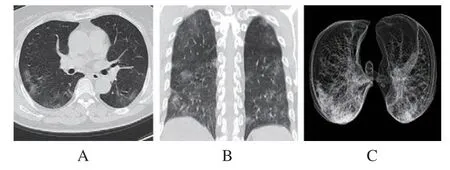
图3 双肺多发斑片状磨玻璃密度影LDCT影像
注:图中A、b为双肺多发斑片状磨玻璃密度影;C为最小密度投影的病灶分布

图4 左肺多发片状磨玻璃密度影LDCT影像
3 讨论
新型冠状病毒(novel coronavirus,2019-nCoV)感染是以肺部炎性病变为主的疾病,较少引起肠道、肝脏和神经系统的损害,目前已致全球公共卫生处于紧急戒备状态[3]。因此,2019-nCoV感染的早发现、早隔离及早诊治尤其重要。近期一项大样本研究[4]显示,2019-nCoV感染者中男性多见(占58.1%),症状中最常见为发热(占87.9%),其次为咳嗽(占67.7%),罕见症状有腹泻(占3.7%)、呕吐(占5.0%)。但这些临床表现并不具有特异性,对于2019-nCoV感染的早期识别价值有限。
核酸检测阳性是确诊的金标准,常用标本有咽试纸、痰液、支气管肺泡灌洗液以及血液标本等。但实际操作表明核酸检测的假阴性率较高,可能与早期标本病毒载量低、标本采集质量不好以及检测过程不严谨等因素有关[5-7]。对影像学表现高度疑似者进行反复核酸检测[7]对于疾病的监控和早期诊断意义重大。疫情期间,专家强烈推荐容积CT扫描薄层重建取代胸片检查以免漏诊。常规容积CT扫描辐射剂量大,给绝大部分的非COVID-19筛查带来较大剂量辐射。本研究数据表明,不论是病例的检出率还是CT征象的诊断,低剂量组与常规剂量组间均无统计学差异,所以,LDCT在COVID-19筛查中具备明显的优势,可以部分取代常规剂量肺部CT检查。
2019-nCoV诊疗方案第七版指出,病灶早期呈现多发小斑片状及间质改变,以肺外带明显,进而发展为双肺多发磨玻璃影、浸润影,严重者可出现肺实变,胸腔积液少见[1]。肺磨玻璃影表现为肺密度轻度增加,支气管和血管轮廓可见,形似磨玻璃,在2019-nCoV感染早期即可出现,随病情的进展,实变增多。混合磨玻璃密度灶内可见毫米级细网格样改变,网格即为均匀增厚的小叶内间隔。空气支气管征为病灶内细支气管壁轻度增厚,走形僵直,管腔内清晰、通畅,管腔不狭窄。病灶以双肺野外1/3分布为主,且近后胸壁处肺野病灶较近前胸壁处肺野病灶多。COVID-19较具特征性的表现为马赛克镶嵌征为病灶与未受累肺以小叶、亚段及肺叶为界,分界清晰[8-9]。
4 结论
LDCT技术在降低辐射剂量的同时,通过专用重建算法技术有效去除伪影,保证图像的空间分辨率和密度分辨率,可达到对肺部病灶的诊断要求,为影像诊断提供有效的技术支持。LDCT优势在于对肺部显示图像质量接近常规CT,而劣势在于对纵隔、胸壁等显示相对较差[10]。COVID-19的影像学表现主要为肺实质的多发病灶,胸腔积液及纵隔淋巴结增大罕见。因此,将LDCT应用于COVID-19的筛查,在充分发挥其优势的同时规避其劣势。低剂量CT可在减少患者医疗辐射伤害的情况下满足诊断需求,对该病的筛查和诊断具有重要意义。