螺旋断层放射治疗对肿瘤治疗的有效性和安全性系统评估*
2020-12-30史黎炜邱英鹏连蓉娜田金徽
高 亚 肖 月 史黎炜 邱英鹏 连蓉娜④ 田金徽⑤*
放射治疗是肿瘤治疗的主要手段之一,恶性肿瘤患者约有75%~80%在治疗的不同阶段需要采取放射治疗。螺旋断层扫描(helical tomotherapy,HT)放射治疗是高端通用放射治疗装置,具有三维立体适形放射治疗(three dimensional conformal radiation therapy,3D-CRT)、调强放射治疗(intensity modulated radiation therapy,IMRT)、图像引导放射治疗(image guided radiation therapy,IGRT)、剂量引导放射治疗(dose guided radiation therapy,DGRT)、自适应放射治疗(adaptive radiation therapy,ART)等多种放射治疗技术的一些通用特点,被证实具有较好的靶体积剂量一致性和均匀性[1-2]。为支持国家甲乙类医用设备合理配置和应用管理决策,本研究利用文献系统评价方法评估HT放射治疗的有效性、安全性和剂量分布情况,比较HT与同类技术针对不同肿瘤治疗的安全性和疗效优势。
1 材料与方法
1.1 文献检索
检索美国国家医学图书网(PubMed)、荷兰医学数据库(EMBASE)、考克兰图书馆(The Cochrane Library)、中国知网、万方数据库、维普资讯网和中国生物医学文献数据库并筛选文献,同时补充检索正在研究和追踪纳入研究的参考文献,检索实施时间为2018年1月。检索词包括tomotherapy、TOMO、HIART、tomohelical、tomodirect、cancer、拓姆刀、断层螺旋照射和肿瘤等关键词。
1.2 文献纳入及排除标准
(1)纳入标准:①确诊为肿瘤的患者;②放射治疗方法中试验组为HT,对照组为常规放射治疗、调强等同类放化疗方法,除了放射治疗方法不同之外,两组其余干预方案完全相同;③测量指标为生存率、局部控制率、复发率、反应率、毒性发生率和剂量分布等。
(2)排除标准:①单组研究(单臂研究);②单一剂量学研究;③书信、评论、消息及无法获取测量指标数据的研究等。
1.3 文献筛选、资料提取和质量评价
系统评价采用Meta分析、HT与其他放射治疗对照的研究。根据预先设计的研究类型、肿瘤类型、放射治疗方法与剂量、基础治疗、研究对象年龄、性别和数量和测量指标资料提取表内容提取资料;采用纽卡斯尔-渥太华量表(Newcastle-Ottawa scale,NOS)[3]评价纳入研究方法学质量,如遇分歧则交由第三方裁定。
1.4 统计学方法
采用Stata12.0软件进行数据分析。对于计量资料,采用权重均数差(weighted mean difference,WMD)及其95%置信区间(confidence interval,95%CI)表示效应量,纳入研究间的异质性采用x2检验进行分析,以P<0.05为差异有统计学意义。若95%CI包含0为P≥0.05,而不包含0为P<0.05;对于计数资料,采用比值比(OR)及其95%CI表示效应量,若95%CI包含1为P≥0.05,而不包含1为P<0.05。结合I2定量判断异质性大小,若各研究间统计学异质性较小为P>0.1,I2<50%,则采用固定效应模型进行Meta分析;若各研究间统计学异质性较大为P<0.1,I2≥50%,分析其异质性来源,若各研究结果间存在统计学异质性而无临床异质性时,采用随机效应模型进行Meta分析。对无法进行对比分析的数据采用描述性分析,并报告结果。
2 结果
2.1 文献纳入
按照预先制定的检索策略,检索主要的中外文数据库,共获得中文、外文文献1 517篇和2 317篇,去除重复的文献后分别剩余674篇和1 075篇。排除不符合纳入标准的文献,最终筛选出纳入对照研究文献32篇(文献[6-37])以及系统评价文献2篇(文献[4-5])。
2.2 系统评价
系统评价文献均来自中国,且关注头颈部肿瘤和乳腺癌。HT较IMRT的计划靶区剂量(planning target volume,PTV)分布更均匀,对高剂量照射区域正常组织及器官的保护均优于IMRT。纳入系统评价文献的基本特征与主要结果见表1。
2.3 对照研究基本特征与质量评价
对照研究共涉及口腔癌、淋巴瘤、前列腺癌、乳腺癌、肝癌肾上腺转移、子宫内膜癌、头颈部肿瘤、宫颈癌、鼻咽癌、肛管癌、膀胱癌、胃癌、中枢神经系统肿瘤、直肠癌以及肺癌。①基础治疗:包括手术、化疗、内分泌治疗及阴道近距离放射治疗;②放射治疗:包括常规直线加速器(linear accelerator,LINAC)放射治疗、IMRT、滑动式IMRT(sliding windows IMRT,SW-IMRT)、固定视野IMRT(fixed field IMRT,FF-IMRT)、5野IMRT(five-field IMRT,5F-IMRT)、二维体外照射放射治疗(two-dimensional external beam radiotherapy,2D-EBRT)、三维EBRT(threedimensional EBRT,3D-EBRT)、容积旋转调强治疗(volumetric modulated arc therapy,VMAT)、快速旋转调强(RapidArc)放射治疗以及3D-CRT等;③结局指标:主要有总生存率、无进展生率、局部控制率、复发率、反应率、无转移生存率、无病生存率、无结肠切除生存率和毒性发生率。

表1 系统评价的基本特征与主要结果
纳入研究方法学质量总体尚可,无<5分的研究,其中6分文献8篇,分别为[8]、[15]、[20]、[22]、[24]和[27-29];7分文献10篇,分别为[7]、[9]、[12]、[17]、[18]、[21]、[25]和[30-32],8分文献14篇,分别为[6]、[10]、[11]、[13]、[14]、[16]、[19]、[23]、[26]和[33-37]。纳入文献质量评价结果见表2。
2.4 不同癌症对照研究
2.4.1 口腔癌
(1)HT与IMRT比较[6]:①疗效,HT治疗5年总生存率和5年局部控制率均高于IMRT治疗,差异有统计学意义(P<0.05),在5年无进展生存率、5年远处复发率及5年无区域复发率方面差异无统计学意义;②毒性,HT治疗1级急性白细胞减少、1级急性血小板减少和2级体重减轻发生率低于IMRT治疗,差异有统计学意义(P<0.05),而在1~2级贫血、2~4级白细胞减少、2~3级血小板减少、1~2级口腔干燥、1~3级黏膜炎、1~3级皮炎、1、3级体重减轻和1~3级吞咽困难方面的差异无统计学意义。
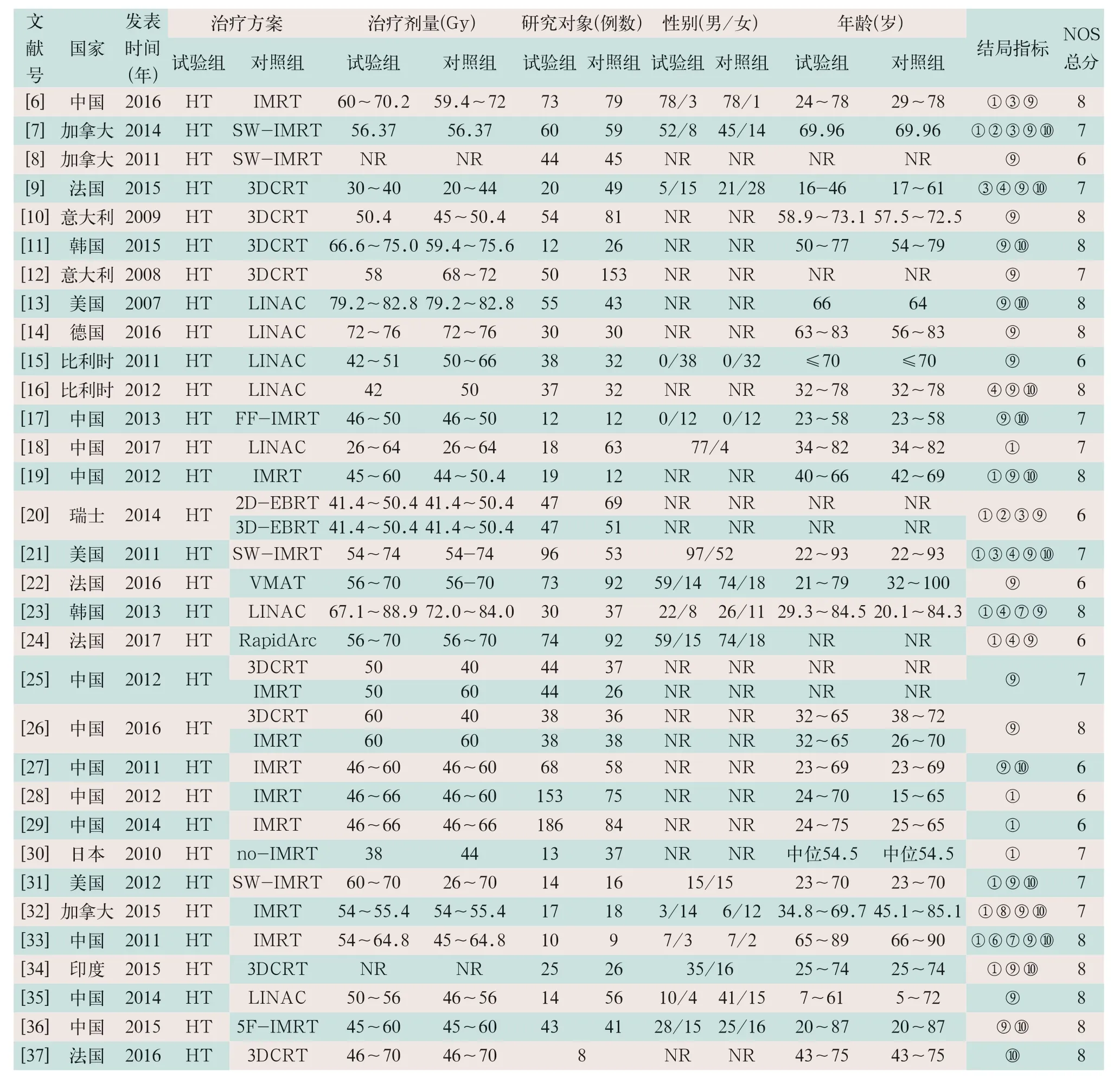
表2 纳入原始研究基本特征和方法学质量评价结果
(2)HT与SW-IMRT比较[7-8]:①疗效,在3年总生存率、3年无进展生存率、局部控制率和远处复发率方面差异无统计学意义;②毒性,HT治疗在6个月、12个月和24个月后2级以上口腔干燥明显低于SW-IMRT治疗,差异有统计学意义(P<0.05);③靶区剂量分布,HT治疗PTV和Dmax均高于SW-IMRT治疗;④高危器官剂量,HT治疗在全部腮腺、对侧腮腺及同侧腮腺剂量分布方面低于SW-IMRT治疗,差异有统计学意义(P<0.05)。
2.4.2 淋巴瘤
HT与3D-CRT比较[9]:①毒性,在1级皮炎、1级黏膜炎、1~2级吞咽困难和1级放射性肺炎发生率方面差异无统计学意义;②靶区剂量分布,HT治疗适形度指数和靶区均匀指数(HI)优于3D-CRT治疗,差异有统计学意义(P<0.05);③高危器官剂量,在心脏和肺脏的平均剂量、V4Gy(%)、V15Gy(%)、V20Gy(%)和V30Gy(%)方面差异无统计学意义。
2.4.3 前列腺癌
(1)HT与3D-CRT比较[10-12]:①毒性,HT治疗2级以上的上消化道和肠道毒性的发生率低于3D-CRT治疗,差异有统计学意义(P<0.05),而在1级下消化道、2级肠道、2级以上的下消化道、2级及以上泌尿生殖道和2级以上直肠毒性反应方面的差异无统计学意义;②剂量分布,HT治疗直肠和膀胱平均剂量与D80剂量低于3D-CRT治疗,差异有统计学意义(P<0.05)。
(2)HT与LINAC比较[13-14]:①毒性,HT治疗1级泌尿生殖道毒性发生率低于LINAC治疗,差异有统计学意义(P<0.05),而在0级、2级和3级泌尿生殖道毒性和0级、1级和2级急性肠道毒性方面的差异无统计学意义;②剂量分布显示,HT治疗高危器官直肠和膀胱剂量低于LINAC治疗,差异有统计学意义(P<0.05),而在直肠外肠道剂量方面差异无统计学意义。
2.4.4 乳腺癌
(1)HT与LINAC比较[15-16]:①疗效,在第二肿瘤发生率、复发或进展方面差异无统计学意义;②毒性,在治疗2个月、1~2年的皮肤毒性、上肢淋巴水肿、胸壁纤维化和心功能下降发生率方面的差异无统计学意义(见图1);③剂量分布,HT治疗心脏、对侧乳腺剂量分布低于LINAC治疗,差异有统计学意义(P<0.05),而在同侧肺脏剂量分布方面的差异无统计学意义。
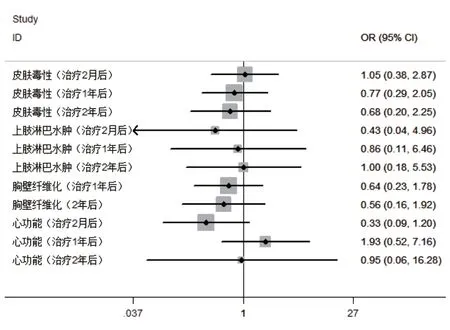
图1 HT与LINACT治疗乳腺癌的毒性比较
(2)HT与FF-IMRT比较[17]:①毒性,在1级皮肤毒性和0级骨髓抑制方面差异无统计学意义;②剂量分布,HT治疗HI明显优于FF-IMRT治疗,差异有统计学意义(P<0.05),而在PTV方面的差异无统计学意义;③危及器官,HT治疗心脏、双侧肺脏和同侧肺脏剂量分布优于FF-IMRT治疗,差异有统计学意义(P<0.05)。
2.4.5 肾上腺转移性肝癌
HT与LINAC比较[18]:毒性在1~3级白细胞减少和血小板减少,1~2级皮肤毒性、肝脏损害、厌食和恶心,1级呕吐、腹泻、胃肠损害和肾脏损害等的方面差异无统计学意义。
2.4.6 子宫内膜癌
(1)HT与IMRT比较[19]:①疗效,在3年总生存率、3年无进展生存率和3年局部控制率方面的差异无统计学意义;②毒性,HT治疗1级、2级腹泻发生率低于IMRT治疗,差异有统计学意义(P<0.05);③剂量分布,HT治疗HI和适形度指数(conformity index,CI)优于IMRT治疗,而在PTV方面的差异无统计学意义;④高危器官剂量,HT治疗的左、右侧股骨头、直肠、小肠和膀胱低于IMRT治疗,差异有统计学意义(P<0.05)。
(2)HT与2D-EBRT和(或)3D-EBRT比较[20]:HT治疗第二肿瘤发生率(0%)明显低于2D-EBRT治疗(12%)和3D-EBRT治疗(5%)。
2.4.7 头颈部肿瘤
(1)HT与SW-IMRT比较[21]:①疗效,在2年总生存率、2年无远处转移生存率和2年局部控制率方面的差异无统计学意义;②毒性,在3级以上急性融合性黏膜炎、总晚期毒性、晚期吞咽困难和晚期口腔干燥方面的差异无统计学意义;③剂量分布,HT治疗双侧腮腺平均剂量和V30Gy(%)剂量低于SWIMRT治疗,差异有统计学意义(P<0.05);④高危器官剂量,HT治疗脊髓、脑干高危器官的剂量低于SW-IMRT,而在口腔、喉高危器官的剂量高于SWIMRT。
(2)HT与VMAT比较[22]:毒性在3级以上总体疼痛、唾液腺损伤、真菌病、血液学、全身、神经系统、消化紊乱、感染、肾脏毒性、皮肤毒性和融合性黏膜炎介于5%~10%之间。
(3)HT与LINAC比较[23]:①疗效,在局部无复发生存率方面差异有统计学意义(P<0.05),而在总生存率、无远处转移生存率方面差异无统计学意义;②毒性,在1~2级晚期吞咽困难、1~2级晚期口腔干燥方面差异有统计学意义(P<0.05),而在急性吞咽困难、急性口腔干燥和急性融合性黏膜炎方面差异无统计学意义。
(4)HT与RapidArc比较[24]:①疗效,在肿瘤特异性存活率、18个月局部控制率方面差异有统计学意义(P<0.05),而在总生存率、无进展生存率方面差异无统计学意义;②毒性,急性毒性方面在3级以上疼痛、血液学障碍、消化系统障碍、融合性黏膜炎、霉菌病、神经系统障碍、感染、肾毒性和唾液紊乱等方面差异无统计学意义,晚期毒性方面2级以上总晚期毒性、疼痛、皮肤毒性、霉菌病、神经系统障碍、宫颈水肿、感染、纤维化和唾液紊乱方面差异无统计学意义,见图2。
2.4.8 宫颈癌
(1)HT与3D-CRT比较[25-26]:在毒性方面HT放射治疗期间1级急性直肠反应、放射治疗后3个月1级直肠反应和膀胱反应发生率均低于3D-CRT治疗,差异有统计学意义(P<0.05)。
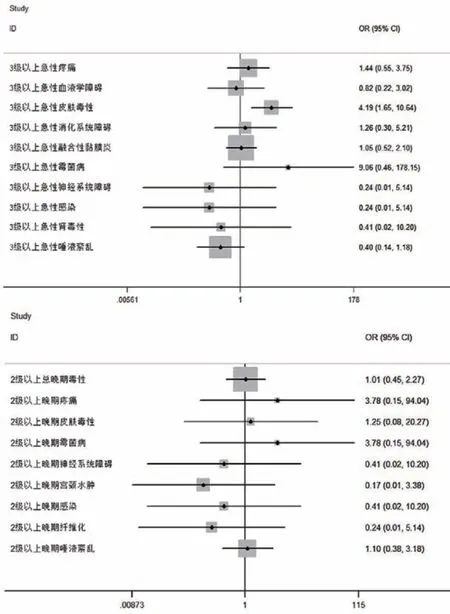
图2 HT与RapidArc治疗头颈部肿瘤的急性和慢性毒性比较
(2)HT与IMRT比较[25-29]:①疗效,在1年、2年及3年总生存率方面差异无统计学意义;②毒性,在放射治疗期间1级直肠反应、放射治疗后3个月1级急性直肠反应和急性膀胱反应、急性白细胞减少症、急性血小板减少症和急性贫血方面差异无统计学意义;③剂量分布,HT治疗PTV和CI高于IMRT治疗,差异有统计学意义(P<0.05),而HI低于IMRT治疗,差异有统计学意义(P<0.05);④高危器官剂量,HT治疗直肠和膀胱最大剂量,V30Gy(%)、V40Gy(%)及V50Gy(%)时的直肠和膀胱剂量方均低于IMRT治疗,差异有统计学意义(P<0.05)。
2.4.9 鼻咽癌
(1)HT与no-IMRT比较[30]:①疗效,HT治疗1年、3年总生存率及3年局部无进展生存率均显著高于no-IMRT治疗;②毒性,HT治疗3级以上总晚期毒性发生率(7.0%)远低于no-IMRT治疗(16.22%)。
(2)HT与SW-IMRT比较[31]:①疗效,在2年总生存率、2年局部控制率方面差异无统计学意义;②毒性,在3级以上急性融合性黏膜炎、总晚期毒性、晚期吞咽困难、晚期口腔干燥和唾液紊乱方面差异无统计学意义;③高危器官剂量,HT治疗对侧腮腺、脊髓、同侧内耳和同侧中耳的剂量均低于SW-IMRT治疗,差异有统计学意义(P<0.05),而在视交叉、脑干、口腔、颞叶、下颌骨、对侧内耳以及对侧中耳的剂量方面差异无统计学意义。
2.4.10 肛管癌
HT与IMRT比较[32]:①疗效,在3年总生存率、3年无病生存率和3年无结肠切除率生存率方面差异无统计学意义;②毒性,在2级以上急性中性粒细胞减少症、急性发热性中性粒细胞减少症、急性血小板减少症、急性贫血、急性皮肤毒性、急性下消化道障碍、急性上消化道障碍和急性泌尿生殖器障碍方面差异均无统计学意义(见图3);③剂量分布,HT治疗HI和一致性指数(uniformity index,UI)低于IMRT治疗,差异有统计学意义(P<0.05);④高危器官剂量,在膀胱、骨髓、股骨头、腹膜腔、外阴和皮肤剂量等方面差异有统计学意义(P<0.05),而在脊髓、脑干和口腔剂量等方面差异无统计学意义。
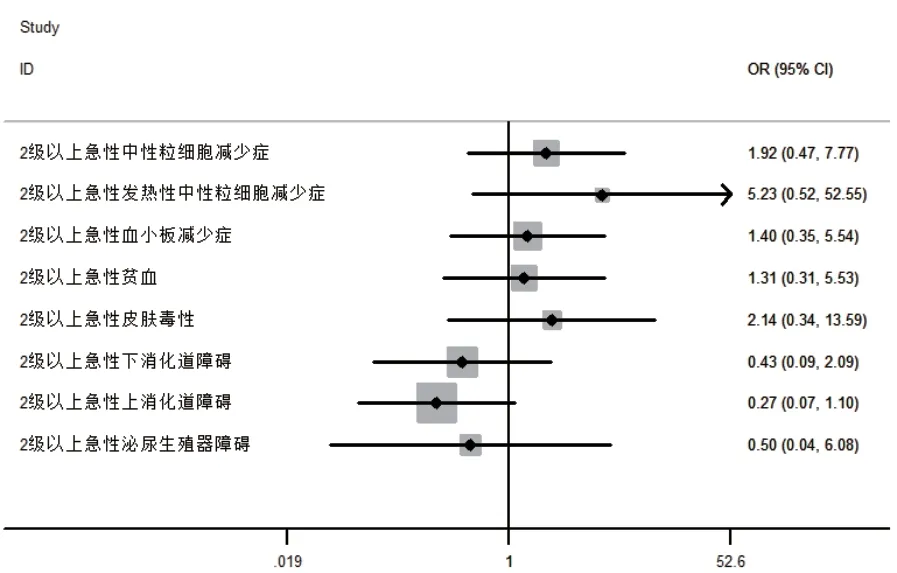
图3 HT与IMRT治疗肛管癌的毒性比较
2.4.11 膀胱癌
HT与IMRT比较[33]:①疗效,HT治疗2年总生存率、2年无病生存率均高于IMRT治疗;②毒性,在3级以上急性白细胞减少症、3级以上急性贫血以及2级急性腹泻方面差异均无统计学意义;③剂量分布,HT治疗UI低于IMRT治疗,差异有统计学意义(P<0.05),在CI方面差异无统计学意义;④高危器官剂量,HT治疗右股骨头、左股骨头、直肠和小肠等高危器官剂量均低于IMRT治疗,差异有统计学意义(P<0.05)。
2.4.12 胃癌
HT与3D-CRT比较[34]:①疗效,在3年总生存率、3年局部无转移生存率方面差异均无统计学意义;②毒性,在0级、1级急性白细胞减少症和急性血小板减少症、放射治疗期间0级、1级急性上消化道障碍方面差异均无统计学意义;③高危器官剂量,HT治疗右肾、左肾剂量低于3D-CRT治疗,差异有统计学意义(P<0.05),而HT治疗肝脏剂量高于3D-CRT治疗,差异有统计学意义(P<0.05)。
2.4.13 中枢神经系统肿瘤
HT与LINAC比较[35]:毒性在0级急性贫血、急性重度骨髓抑制方面HT与LINAC治疗比较,差异有统计学意义(P<0.05),而在0级急性白细胞减少症、0级急性血小板减少症方面差异均无统计学意义。
2.4.14 直肠癌
HT与5F-IMRT比较[36]:①毒性,在急性白细胞减少症和1级及以上急性贫血方面差异有统计学意义(P<0.05),而在急性血小板减少症、急性腹泻以及急性膀胱反应方面差异无统计学意义;②高危器官剂量,HT治疗小肠剂量低于3D-CRT治疗,差异有统计学意义(P<0.05),而在骨盆剂量方面的差异无统计学意义。
2.4.15 非小细胞肺癌
HT与3D-CRT比较[37]:①高危器官剂量,在46 Gy时肺的靶区剂量、食管的剂量、骨髓的剂量、心脏剂量和臂丛剂量方面差异无统计学意义,在66 Gy时,HT治疗脊髓的最大剂量和臂丛的最大剂量低于3D-CRT治疗,差异有统计学意义(P<0.05),而HT治疗肺的V5Gy和V13Gy的剂量高于3D-CRT治疗,差异有统计学意义(P<0.05)。
3 讨论
本研究纳入的34篇文献,主要集中在剂量和安全性研究方面。①基于系统评价,与IMRT相比,HT靶区剂量分布更均匀,对高剂量照射区域正常组织及器官具有保护作用;②基于原始研究合并结果,HT治疗毒性反应种类主要为消化道毒性、泌尿生殖道毒性、血液毒性、肠道毒性、皮肤黏膜毒性和口腔干燥,严重毒性反应(≥3级)发生率较低。HT在一定程度上提高了治疗肿瘤的生存率,降低复发率和高危器官的剂量。在主要肿瘤病种治疗方面,具体分析结果如下。
(1)口腔癌治疗:与SW-IMRT相比,HT可以提高局部控制率,降低口腔干燥毒性发生率;与IMRT相比,HT可以降低1级血液毒性发生率。
(2)淋巴瘤治疗:HT的适形度指数和靶区均匀指数方面优于3D-CRT。
(3)前列腺癌治疗:与3D-CRT相比,HT可以降低2级以上的上消化道毒性和肠道毒性的发生率;与LINAC相比,HT可以降低1级泌尿生殖道毒性的发生率。
(4)乳腺癌治疗:与LINAC相比,HT可以降低皮肤毒性发生率和心脏剂量;HT的适形度指数以及心脏、双侧肺脏和同侧肺脏剂量分布方面优于FFIMRT。
(5)子宫内膜癌治疗:与IMRT相比,HT可以提高3年总生存率,降低1级、2级腹泻发生率;与2D-EBRT和3D-EBRT相比,HT可以降低第二肿瘤的发生率。
(6)头颈部肿瘤治疗:HT在脊髓、脑干两个高危器官的剂量低于SW-IMRT;HT与LINAC相比,可以提高1年、2年总生存率,1年、2年局部无复发生存率以及1年无远处转移生存率,可以降低远处转移率、局部复发率、病死率以及2级晚期吞咽困难和口腔干燥发生率;与RapidArc相比,可以提高肿瘤特异性存活率和18个月局部控制率。
(7)宫颈癌治疗:HT与3D-CRT相比,可以降低1级急性直肠反应和膀胱反应发生率;与IMRT相比,HT可以提高1年、2年及3年总生存率。
(8)鼻咽癌治疗:HT与SW-IMRT相比,可以降低侧腮腺、脊髓、同侧内耳、同侧中耳等高危器官的剂量。
(9)肛管癌治疗:HT与IMRT相比,可以降低膀胱、股骨头、腹膜腔、外阴和皮肤等高危器官剂量。
(10)膀胱癌治疗:HT与IMRT相比,可以降低左右股骨头、直肠和小肠等高危器官的剂量。
(11)胃癌治疗:HT与3D-CRT相比,可以降低肾脏和肝脏等高危器官的剂量。
(12)直肠癌治疗:HT与5F-IMRT相比,可以降低2级以下血液毒性发生率。
(13)非小细胞肺癌治疗:HT与3D-CRT相比,可以降低66 Gy时脊髓和臂丛的最大剂量。
4 结论
本研究纳入的文献研究以HT与其他放射治疗技术比较的研究为主,虽然其证据质量(方法学质量)不如随机对照试验,但仍为安全性和剂量研究的主要证据。同时,临床疗效研究较少,尤其是长期随访研究证据少,缺乏同类技术的比较研究,无随机对照试验和经济学评估证据,正在研究的临床试验尚未发表研究结果,有进一步更新本研究的必要。