利奈唑胺联合常规抗结核药物治疗结核性脑膜炎有效性与安全性的Meta分析
2020-12-28文朋程登贵蒋其俊罗雪陈欢
文朋 程登贵 蒋其俊 罗雪 陈欢

摘 要 目的:系统评价利奈唑胺(LZD)联合常规抗结核药治疗结核性脑膜炎(TBM)的疗效和安全性,为临床用药提供循证参考。方法:计算机检索PubMed、Cochrane图书馆、Embase、中国知网、万方数据等,收集LZD联合常规抗结核药物(试验组)对比常规抗结核药物(对照组)的随机对照试验(RCT),检索时限均为建库起至2020年1月。筛选文献、提取资料后,采用Cochrane 系统评价员手册5.2 推荐的偏倚风险评估工具对纳入文献质量进行评价,采用Rev Man 5.3软件进行Meta分析,并对结果进行敏感性分析和发表偏倚分析。结果:共纳入9项RCT,共计602例患者。Meta分析结果显示,试验组患者总有效率[OR=4.05,95%CI(2.26,7.26),P<0.000 01]、脑脊液蛋白含量变化幅度[MD=0.48,95%CI(0.20,0.77),P=0.000 8]、脑脊液白细胞计数变化幅度[MD=44.43,95%CI(20.06,68.81),P=0.000 4]、脑脊液糖/同步血糖变化幅度[MD=0.09,95%CI(0.05,0.14),P<0.000 1]均显著高于对照组,两组患者脑脊液氯化物含量变化幅度[MD=8.08,95%CI(-0.64,16.80),P=0.07]和不良反应发生率[OR=1.34,95%CI(0.57,3.11),P=0.50] 比较,差异均无统计学意义。以脑积液蛋白含量变化幅度、脑脊液糖/同步血糖变化幅度为指标的敏感性分析结果显示,与剔除前比较有显著性差异;以脑脊液白细胞计数变化幅度、脑脊液氯化物含量变化幅度为指标的敏感性分析结果显示,与剔除前比较无显著性差异。发表偏倚分析结果显示,本研究存在一定的发表偏倚。结论:LZD联合常规抗结核药治疗TBM的疗效和安全性均较好。由于敏感性分析结果不一致,且存在发表偏倚,故所得结论尚需更多大样本、多中心研究进一步证实。
关键词 利奈唑胺;抗结核药物;结核性脑膜炎;Meta分析;疗效;安全性
中圖分类号 R529.3 文献标志码 A 文章编号 1001-0408(2020)22-2781-05
DOI 10.6039/j.issn.1001-0408.2020.22.16
ABSTRACT OBJECTIVE: To systematically evaluate the efficacy and safety of linezolid (LZD) combined with routine anti- tuberculosis drugs in the treatment of tuberculous meningitis (TBM), so as to provide evidence-based reference for clinical medi- cation. METHODS: Retireved from PubMed, Cochrane Library, Embase, CNKI and Wanfang database, randomized controlled trials (RCT) of LZD combined with routine anti-tuberculosis drugs (trial group) versus routine anti-tuberculosis drugs (control group) were collected from the inception to Jan. 2020. After literature screening and data extraction, the quality of the included literature were evaluated with bias risk assessment tool recommended by Cochrane system evaluator handbook 5.2. Meta-analysis was conducted by using Rev Man 5.3 software, and sensitivity analysis and publication bias analysis were performed. RESULTS: Totally 9 RCTs involving 602 patients were included. Meta-analysis showed that total response rate [OR=4.05, 95%CI (2.26, 7.26), P<0.000 01], changes of protein content of cerebrospinal fluid [MD=0.48,95%CI(0.20,0.77),P=0.000 8], changes of white blood cells count of cerebrospinal fluid [MD=44.43, 95%CI (20.06, 68.81), P=0.000 4], changes of cerebrospinal fluid glucose/synchronous blood glucose [MD=0.09,95%CI(0.05,0.14),P<0.000 1] of trial group were significantly higher than those of control group. There was no statistical significance in the changes of chloride content of cerebrospinal fluid [MD=8.08,95%CI(-0.64,16.80),P=0.07] and the incidence of ADR [OR=1.34,95%CI(0.57,3.11),P=0.50] between 2 groups. The results of sensitivity analysis showed that there were significant differences comparison with before exclusion when the change of protein content in cerebrospinal fluid and the change of glucose/synchronous blood glucose in cerebrospinal fluid were taken as indexes, and there was no significant difference comparison with before exclusion when the changes of white blood cell count and chloride content in cerebrospinal fluid were taken as indexes. The results of publication bias analysis showed that there was a certain publication bias in this study. CONCLUSIONS: LZD combined with conventional anti-tuberculosis drugs is effective and safe for TBM. Because the inconsistent results of sensitivity analysis and publication bias exists in publication bias analysis, the conclusions need to be further confirmed by more large sample and multi-center studies.
KEYWORDS Linezolid; Anti-tuberculosis drugs; Tuber- culous meningitis; Meta-analysis; Therapeutic efficacy; Safety
结核性脑膜炎(Tuberculous meningitis,TBM)是由结核分枝杆菌入侵蛛网膜下腔引起软脑膜、蛛网膜感染进而累及脑血管,同时部分可累及脑实质和脊髓的中枢神经系统感染,主要症状为发热、抽搐、颈项强直和恶心呕吐;当进展为重症TBM时,其具有病情重、起病急和患者预后差的特点,且发病率和致死率均较高[1]。临床常用治疗TBM的药物有异烟肼、吡嗪酰胺、乙胺丁醇和利福平,但疗效欠佳、患者预后差[2]。利奈唑胺(Linezolid,LZD)属噁唑烷酮类抗菌药物,对结核分枝杆菌有一定的抑制活性[3]。有研究认为,该药可较好地透过血脑屏障,可在脑脊液中维持较高的药物浓度[4],现已被《热病:桑德福抗微生物治疗指南(第48版)》[5]推荐用于多耐药肺结核的治疗。近年来多项研究表明,LZD联合常规抗结核药治疗TBM具有一定的疗效,但这些研究大多均为小样本的临床研究[6-8]。此外,根据利奈唑胺药品说明书,其用药疗程限制在 28 d以内[9];但根据《热病:桑德福抗微生物治疗指南(第48版)》[5],治疗TBM的疗程至少需持续12个月,因此临床使用LZD治疗TBM时应充分权衡其有效性及其潜在的安全性风险。 为此,本研究采用Meta分析的方法系统评价了LZD联合常规抗结核药物治疗TBM的疗效和安全性,旨在为临床用药提供循证参考。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究类型 国内外公开发表的随机对照试验(RCT);语种限定为英文和中文。
1.1.2 研究对象 均符合《结核病》[10]中TBM的相关诊断标准;患者年龄≥18岁,性别不限。
1.1.3 干预措施 对照组患者给予常规抗结核药物治疗,包括异烟肼、吡嗪酰胺、乙胺丁醇、利福平;试验组患者在对照组治疗的基础上给予LZD。两组患者用药剂量、疗程均不限。
1.1.4 结局指标 ①总有效率;②脑脊液蛋白含量变化幅度;③脑脊液白细胞计数变化幅度;④脑脊液糖/同步血糖变化幅度;⑤脑脊液氯含量变化幅度;⑥不良反应。疗效判定标准——显效:临床症状和体征基本消失,脑脊液各项常规和生化指标基本恢复正常,颅脑磁共振成像(MRI)较用药前明显改善;有效:临床症状和体征有所改善,脑脊液蛋白质、白细胞计数均下降60%以上,脑脊液压力基本恢复正常,颅脑MRI较用药前病灶缩小或部分吸收;无效:临床症状和体征无改善,脑脊液各项常规和生化指标改善不明显,颅脑MRI较用药前无改善或病灶未吸收;总有效率=(显效例数+有效例数)/总例数×100%[11-12]。
1.1.5 排除标准 ①无对照组,仅为单纯描述性文献;②诊断及疗效判定标准不规范的文献;③未描述样本资料的文献;④数据不全及重复发表的文献;⑤个案报道;⑥会议论文;⑦动物实验研究。
1.2 文献检索策略
计算机检索PubMed、Cochrane图书馆、Embase、中国知网、万方数据库等。中文检索词为“利奈唑胺”“TBM”“抗结核药物”,检索式为“主题词=利奈唑胺AND结核性脑膜炎”;英文检索词为“Linezolid”“Tuberculous meningitis”“Antituberculous drugs”,检索式为(“Linezolid”[Mesh])AND(“Tuberculous meningitis”[Mesh])。检索时限均为各数据库建库起至2020年1月。
1.3 文献筛选与资料提取
由2名研究者独立按纳入与排除标准阅读文献以确定是否为合格文献;若存在分歧则由第3位研究者进行评定,决定是否纳入。提取资料包括第一作者及发表年份、患者例数、疾病程度、干预措施及结局指标等。
1.4 文献质量评价
采用Cochrane 系统评价员手册5.2 推荐的偏倚风险评估工具对纳入文献质量进行评价,主要包括随机方法、盲法、分配隐藏、结果数据的完整性、选择性报告研究结果和其他偏倚来源等6个方面,每个方面均分为低偏倚风险、高偏倚风险和不清楚[13]。
1.5 统计学方法
采用Rev Man 5.3统计软件进行Meta分析。连续型变量采用均数差(MD)及其95%置信区间(CI)表示;计数资料采用相对危险度(OR)及其95%CI表示。采用χ 2检验评估各研究间的异质性。若P>0.1或I 2≤50%,表示各研究间无统计学异质性,采用固定效应模型进行分析;反之,则采用随机效应模型进行分析。明显的临床异质性采用敏感性分析或进行描述性分析;采用倒漏斗图评价发表偏倚。P<0.05为差异有统计学意义。
2 结果
2.1 文献筛选流程与纳入研究的基本信息
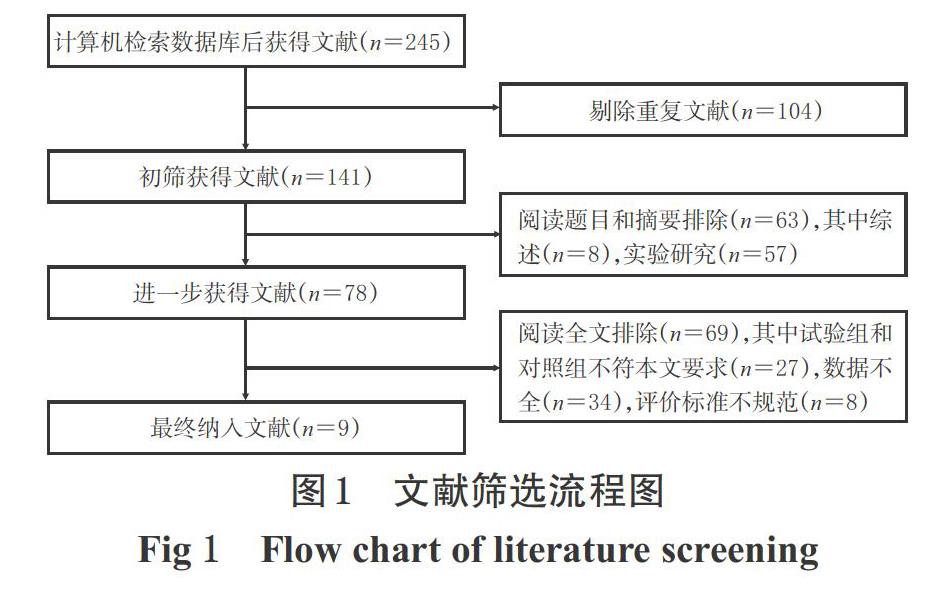
初检共获得相关文献245篇,按照纳入与排除标准,浏览标题和摘要并阅读全文后,最终纳入9篇文献[6-8,11-12,14-17],共计602例患者,其中試验组298例、对照组304例。文献筛选流程见图1,纳入研究的基本信息见表1。
2.2 文献质量评价结果
9项研究[6-8,11-12,14-17]均为RCT;其中,2项研究[14,17]描述了具体的随机序列产生方法,1篇研究[17]使用盲法,3项研究[6,11,13]仅有随机字样,4项研究[7-8,15-16]随机方法存在高偏倚风险;所有研究数据均完整,均未选择性报告研究结果、均未明确说明分配隐藏和不清楚是否存在其他偏倚来源,详见图2、图3。
2.3 Meta分析结果
2.3.1 总有效率 6项研究[6-7,11-12,14,17]报道了总有效率,各研究间无统计学异质性(P=0.89,I 2=0),采用固定效应模型进行Meta分析,详见图4。Meta分析结果显示,试验组患者的总有效率显著高于对照组[OR=4.05,95%CI(2.26,7.26),P<0.000 01]。
2.3.2 脑脊液蛋白含量变化幅度 8项研究[6-8,11-12,15-17]报道了脑脊液蛋白含量变化幅度,各研究间有统计学异质性(P<0.000 01,I 2=95%),采用随机效应模型进行Meta分析,详见图5。Meta分析结果显示,试验组患者脑脊液蛋白含量变化幅度显著高于对照组[MD=0.48,95%CI(0.20,0.77),P=0.000 8]。
2.3.3 脑脊液白细胞计数变化幅度 8项研究[6-8,11-12,15-17] 报道了脑脊液白细胞计数变化幅度,各研究间有统计学异质性(P<0.000 01,I 2=98%),采用随机效应模型进行Meta分析,详见图6。Meta分析结果显示,试验组患者脑脊液白细胞计数变化幅度显著高于对照组[MD=44.43,95%CI(20.06,68.81),P=0.000 4]。
2.3.4 脑脊液糖/同步血糖变化幅度 4项研究[8,15-17]报道了脑脊液糖/同步血糖变化幅度,各研究间有统计学异质性(P<0.000 01,I 2=89%),采用随机效应模型进行Meta分析,详见图7。Meta分析结果显示,试验组患者脑脊液糖/同步血糖变化幅度显著高于对照组[MD=0.09,95%CI(0.05,0.14),P<0.000 1]。
2.3.5 脑脊液氯化物含量变化幅度 4项研究[8,11-12,17]报道了脑脊液氯化物含量变化幅度,各研究间有统计学异质性(P<0.000 01,I 2=95%),采用随机效应模型进行Meta分析,详见图8。Meta分析结果显示,两组患者脑脊液氯化物含量变化幅度比较,差异无统计学意义[MD=8.08,95%CI(-0.64,16.80),P=0.07]。
2.3.6 不良反应 3项研究[7,15-16] 报道了不良反应发生情况,各研究间无统计学异质性(P=0.59,I 2=0),采用固定效应模型进行Meta分析,详见图9。Meta分析结果显示,两组患者不良反应发生率比较,差异无统计学意义[OR=1.34,95%CI(0.57,3.11),P=0.50]。
2.4 敏感性分析
以脑积液蛋白含量变化幅度为指标进行敏感性分析,在逐一剔除各项研究后结果发现,文献[6,15]为异质性的主要来源,与剔除前比较,异质性降低,有显著性差异[MD=0.35,95%CI(0.28,0.43),P<0.000 01]。以脑脊液糖/同步血糖变化幅度为指标进行敏感性分析,在逐一剔除各项研究后结果发现,文献[8]为主要异质性来源,与剔除前比较,异质性降低,有显著性差异[MD=0.08,95%CI(0.06,0.10),P<0.000 01]。以脑脊液白细胞计数变化幅度、脑脊液氯化物含量变化幅度为指标进行敏感性分析,在逐一剔除各项研究后未发现明显异质性的主要来源,与剔除前比较差异均无统计学意义。
2.5 发表偏倚分析
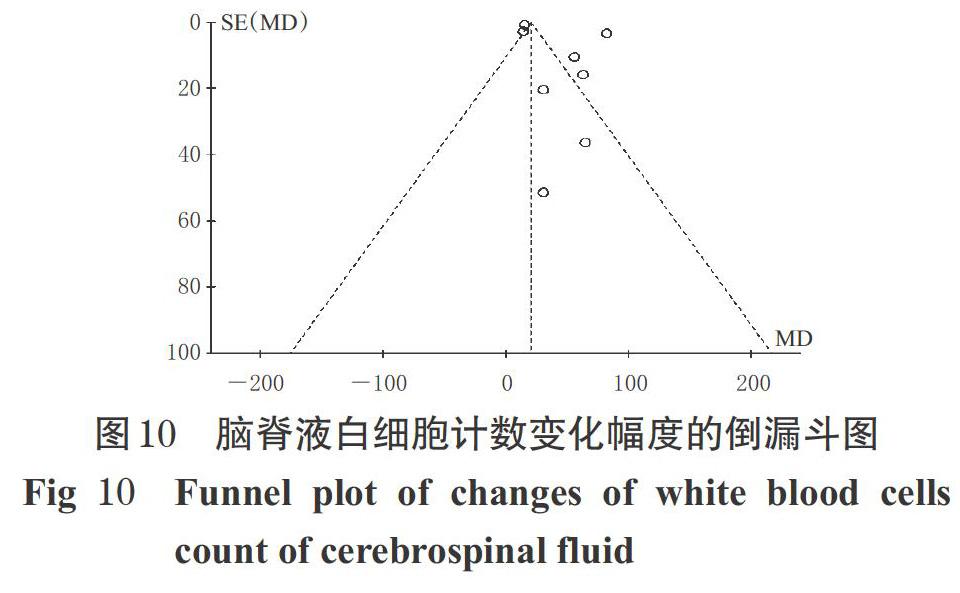
以脑脊液白细胞计数变化幅度为指标绘制倒漏斗图,结果见图10。由图10可知,各研究散点分布不对称,有部分研究散点分布在倒漏斗图范围外,提示本研究存在发表偏倚的可能性较大。
3 讨论
结核病是严重的全球性健康问题之一,据相关研究显示,2019年,全球新发结核病患者约996万,其中我国新发患者约83.3万,约占全球发病人数的8.4%,仅次于印度及印度尼西亚,疾病负担位于全球第3位[18]。TBM是目前最严重的肺外结核感染,其在结核病流行地区更易发生,约占结核病的5%~15%;该病可发生于任何年龄段,且致残率、病死率均较高[19]。由于TBM早期起病隐匿,患者早期症状不明显,易被误诊或不被重视,从而延误最佳治疗时间;待疾病发展至中晚期后,患者会出现脑脊液循环障碍、颅内压升高等症状,造成脑实质损害,总体预后较差[20]。目前,临床尚无特异性治疗TBM的药物,通常采用常规抗结核药物,如利福平、异烟肼、吡嗪酰胺等,由于该病原菌存在耐药性,加之血脑屏障作用,使得很多常规抗结核药物在治疗TBM时无法发挥药效,疗效欠佳且患者预后较差(尤其是重症TBM)[21]。
LZD是一种新型人工合成的抗革兰氏阳性菌药物,属噁唑烷酮类抗菌药物,抗菌能力较强,可通过抑制RNA翻译过程而达到抑制结核分枝杆菌蛋白质合成的目的,对耐药性革兰氏阳性菌的抑制效果更为显著,且与其他药物不存在交叉耐药反应,安全性好,可在早期发挥快速杀菌、控制感染的作用[22]。有研究发现,LZD能正常穿透血脑屏障,维持病灶区域的药物浓度,有效对抗耐药菌[23]。近年来已有学者证实,LZD治疗难治性耐药TBM具有显著的疗效,可有效改善患者葡萄糖含量、蛋白定量和白细胞计数等脑脊液检查指标水平,还可通过调控脑脊液中神经生长因子、内皮素及其受体、白细胞介素水平来显著改善危重TBM患者的格拉斯哥昏迷评分[24]。
本研究结果显示,试验组患者总有效率、脑脊液蛋白含量变化幅度、脑脊液白细胞计数变化幅度、脑脊液糖/同步血糖變化幅度均显著高于对照组;而两组患者脑脊液氯化物含量变化幅度比较,差异无统计学意义。这提示,LZD联合常规抗结核药物可有效减轻TBM患者颅内感染程度,缓解临床症状。LZD的不良反应主要为骨髓抑制(包括贫血、白细胞减少)、末梢神经炎和乳酸性酸中毒等[25]。本研究结果显示,两组患者不良反应发生率比较,差异无统计学意义。笔者认为,LZD虽然存在上述不良反应,但在控制用药时间及使用剂量的情况下,一般不会对患者造成明显的影响,并且经停药及对症处理后,患者不良反应相关症状会逐步消失,因此LZD联合常规抗结核药物治疗TBM在不良反应方面具有可控性,即安全性较好。
综上所述,LZD联合抗结核药治疗TBM的疗效和安全性均较好。但由于敏感性分析结果不一致,且存在发表偏倚,加之本研究存在如下局限性:(1)纳入研究的样本量较小,且仅为单中心研究,可能会引起结果偏倚;(2)纳入研究使用药物剂量及治疗时间不尽相同,可能对评价结果造成影响;故此结论尚需更多中心、大样本研究进一步证实。
参考文献
[ 1 ] VERMA R,MAHAPATRO S,KUMAR A,et al. Platelet dysfunction and coagulation assessment in patients of tuberculous meningitis[J]. Neurol Sci,2020,41(8):2103- 2110.
[ 2 ] 王建云,周莹荃,贾忠,等.不同药物预防抗结核药物致肝损害的疗效比较[J].西部中医药,2017,30(6):66-68.
[ 3 ] BLUME J,K?STLER J,WEISSERT R. Benefit of ELISpot in early diagnosis of tuberculous meningoencephalitis:case report and literature review[J]. eNeurologicalSci,2015,1(3/4):51-53.
[ 4 ] 钟剑峰,沈斌,邱佳,等.利奈唑胺联合左氧氟沙星在结核性脑膜炎强化期应用的疗效和安全性研究[J].中国全科医学,2019,22(2):215-219.
[ 5 ] SANFORD J.热病:桑福德抗微生物治疗指南:第48版[M].范洪伟,译.北京:中国协和医科大学出版社,2019:140-147.
[ 6 ] 刘子林,何佩娟,章玉坤.利奈唑胺与抗结核药物联用对重症结核性脑膜炎患者的临床疗效及其对脑脊液检测指标水平的影响[J].抗感染药学,2018,15(1):124-127.
[ 7 ] 陈永芳,陈裕.短期加用利奈唑胺治疗难治性结核性脑膜脑炎的疗效分析[J].中国实用神经疾病杂志,2019,22(2):192-196.
[ 8 ] 王鑫,石学萍.加用利奈唑胺治疗重症结核性脑膜炎的疗效评价[J].临床医药文献杂志,2018,5(65):43、46.
[ 9 ] 李卫,江慧贤,黄华英,等.某院住院患者利奈唑胺超说明书用药分析[J].中国药业,2018,27(23):93-95.
[10] 马玙,朱莉贞,潘毓萱.结核病[M].北京:人民卫生出版社,2006:254-262.
[11] 白英姝.利奈唑胺治疗结核性脑膜炎的效果研究[J].中国卫生标准管理,2016,7(5):67-68.
[12] 邱建东,买尔旦·阿不来,王鑫,等.利奈唑胺联合抗结核药物治疗重症结核性脑膜炎36例临床研究[J].世界最新医学信息文摘,2018,18(51):133-134.
[13] 张苹,张小满,陈莉军,等.认知行为疗法对癌症患者非正式照顾者生活质量及抑郁情绪的影响的系统评价[J].中国医药导报,2019,16(7):161-165、181.
[14] 劉家斌,杨云珠,罗叶婷.利奈唑胺与抗结核药物联用对患者重症结核性脑膜炎的疗效及其对脑脊液CRP、NSE水平改善的影响[J].抗感染药学,2018,15(11):2021- 2024.
[15] 朱烽烽,沈兴华.利奈唑胺治疗危重结核性脑膜炎的效果分析及对患者脑脊液神经生长因子及其受体的影响研究[J].临床和实验医学杂志,2018,17(5):503-506.
[16] SUN F,RUAN Q,WANG J,et al. Linezolid manifests a rapid and dramatic therapeutic effect for patients with life- threatening tuberculous meningitis[J]. Antimicrob Agents Chemother,2014,58(10):6297-6301.
[17] 佟勃杉,赵立,赵龙山,等.利奈唑胺片治疗结核性脑膜炎的临床研究[J].中国临床药理学杂志,2020,36(1):14-17.
[18] World Health Organization. World Health Organization(2019)global tuberculosis report 2019[EB/OL]. [2020-10-11]. https://www.who.int/tb/publications/global_report/en/.
[19] 赵方方,贺仁忠.细胞因子在结核性脑膜炎发病中的研究进展[J].检验医学与临床,2019,16(16):2409-2412.
[20] 李雪莲,李洁,陈红梅,等.结核性脑膜炎并发颅神经损伤的临床特征分析[J].中国防痨杂志,2019,41(1):24-30.
[21] 刘珂伟,张立群.耐药性结核性脑膜炎的治疗进展[J].中华结核和呼吸杂志,2019,42(5):382-385.
[22] 时翠林,牛广豪,王霞芳,等.耐药结核病治疗药物研究进展[J].中华结核和呼吸杂志,2020,43(1):58-63.
[23] 许怡,张志,田岳,等.河北省五市结核分枝杆菌耐药情况及耐多药菌株对利奈唑胺的敏感性[J].中国感染控制杂志,2018,17(3):191-195.
[24] 陈晓红,吴国兰,林剑东,等.利奈唑胺治疗难治性耐药结核性脑膜炎1例及文献复习[J].临床药物治疗杂志,2018,16(4):29-34.
[25] 周玥,杨明,赵曜,等.利奈唑胺不良反应研究进展[J].中国药房,2010,21(2):179-181.
(收稿日期:2020-07-06 修回日期:2020-10-11)
(编辑:陈 宏)
