以弥漫性肺结节为表现的原发性脑膜瘤1例
2020-12-24赵玥铭
张 静,赵玥铭
(南京医科大学附属南京医院(南京市第一医院)呼吸与危重症医学科,江苏 南京 210006)
以弥漫性肺结节为表现的疾病有很多,如:肺结核、肺淋巴瘤、肺良性肿瘤、过敏性肺炎等。而肺原发性弥漫性肺脑膜瘤的病例极其罕见,自1952年Weiss等[1]人提出以来文献报道仅有十余例。本文现报道1例以弥漫性肺结节为表现的肺原发性脑膜瘤,旨在探讨其可能发生机制及影像学特征并学习相关文献。
1 病例资料
患者女性,74岁,因“体检发现两肺弥漫性病变1年余”入院。患者2016年因冠状动脉粥样硬化性心脏病在我院心内科行冠脉支架置入手术,术前完善相关检查胸部CT提示:两肺弥漫性结节灶,伴纵隔部分淋巴结增大,患者未重视。2018年1月23日复查胸部CT示两肺弥漫性小结节,部分小空洞,两肺少许囊性透亮区,与2016年基本相仿,后为进一步明确诊断收住入院。患者无咳嗽、咳痰。既往有“高血压病,2型糖尿病,冠状动脉粥样硬化性心脏病,冠脉支架置入手术”病史,平素血压控制良好,血糖控制欠佳。否认吸烟史,否认接触化学物质及放射线史。否认近期外地旅游及禽类接触史。否认食物、药物过敏史。否认家族遗传性疾病。入院后体格检查示:全身皮肤粘膜无黄染,全身浅表淋巴结无明显肿大,胸廓无畸形,两肺语颤对称无明显异常,两肺呼吸音粗,未闻及明显干湿性啰音。心律齐,腹部查体未见明显异常。未见杵状指及关节红肿畸形。入院后完善实验室检查:血常规:白细胞为4.94×109/L,中性粒细胞百分比68.4%,嗜酸性粒细胞百分比1.2%,淋巴细胞百分比22.9%,血红蛋白141 g/L,血小板166×109/L。肝功能:白蛋白36.4 g/L,脂蛋白a 1101 mg/L,余未见异常。糖化血红蛋白:9.0%。肺功能示:用药前后均有通气功能正常,弥散功能正常,支气管舒张实验阴性。肾功能、血沉、肌钙蛋白I、甲状腺功能十项、PRO-BNP、抗核抗体谱全套、早期类风湿性关节炎、G、GM、γ-干扰素、C-反应蛋白、EB病毒、结核效应T、痰培养、痰找抗酸、痰找真菌、D-二聚体、肿瘤指标、皮肤点刺实验:正常。
头颅CT检查未见明显异常。胸部增强CT检查示:两肺弥漫性小结节,部分小空洞,两肺少许囊样透亮区。气管镜检查示:镜下显示正常支气管粘膜。左下叶外后基底段经支气管镜肺活检病理示:“左下叶”镜检示部分肺组织纤维母细胞增生,伴胶原化及少量淋巴细胞浸润,部分肺组织未见明显异常。气管镜刷片“左下叶前基底段支气管”镜检示大量柱状上皮,未见肿瘤细胞。肺泡灌洗液细胞计数示柱状上皮约70%,组织细胞约20%,淋巴细胞约10%,肺泡灌洗液中。后与家属沟通,转至我院胸外科于2018年3月14日在全麻单操作孔胸腔镜下右肺下叶基底段肺活检术。术后病理示:肺间质上皮样细胞增生性病变,免疫组化:ema(+),vimentin(+),CD56(+),pr(+),ar(-),ttf-1(-),sma(-),desmin(-),hmb45(-)。结合患者肺组织病理类型及影像学表现,诊断为:弥漫性肺脑膜瘤样变。
患者出院后1年复查胸部CT:双肺弥漫性结节无明显改变。患者目前仍无明显相关呼吸道不适主诉。
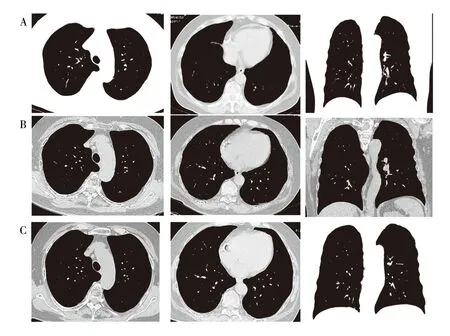
图1 A:2016年12月两肺见弥漫毛玻璃结节,内见囊性空腔,下肺多于上肺,周围多于中央,叶间裂见结节,
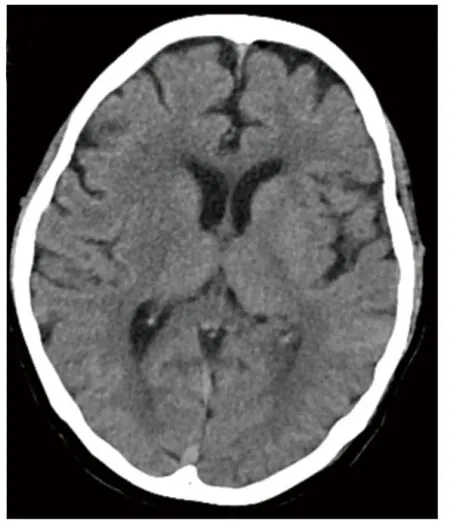
图2 头颅薄层CT扫描提示:未见明显占位
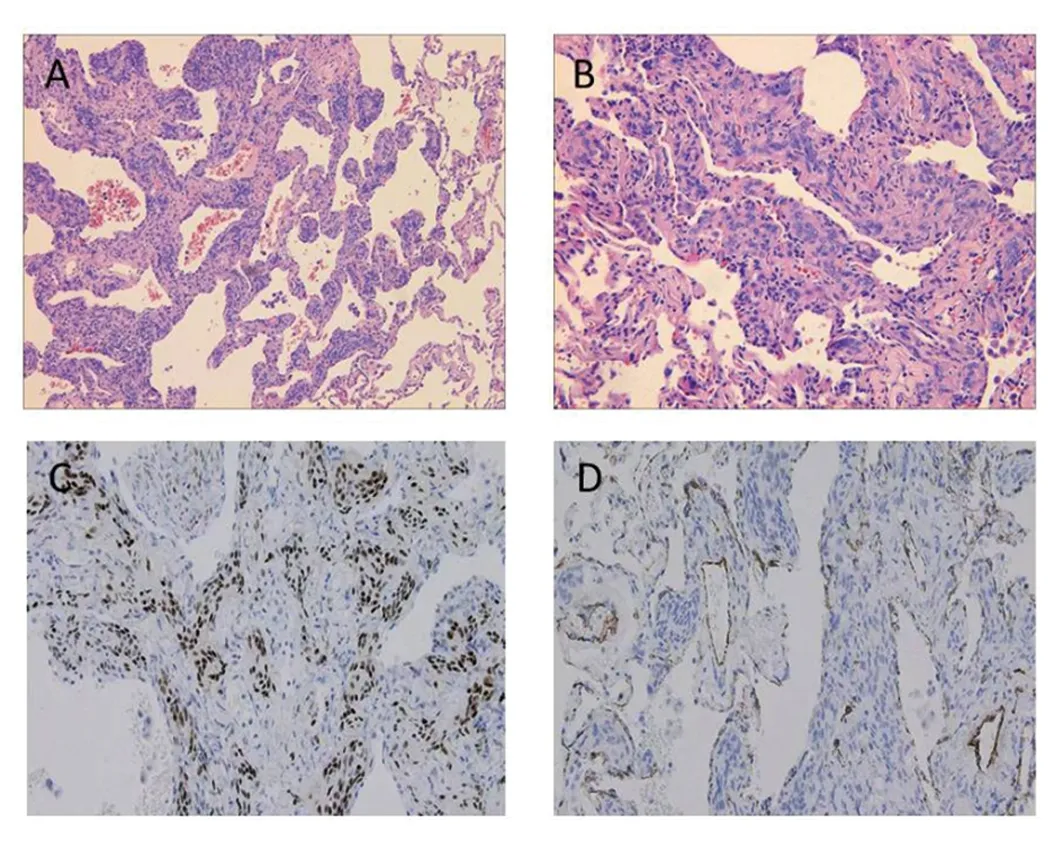
图3 A:低倍镜下,病变境界较清,位于肺泡间隔内并围绕肺泡腔(×10);B:肿瘤细胞呈卵圆形,边界不清,胞质嗜酸性,细胞核卵圆形,围绕血管分布(×20);C:肿瘤细胞弥漫性表达AR,EnVision法;D:肿瘤细胞不表达CD34,EnVision法
2 讨论
脑膜瘤被认为是一种大部分良性、生长缓慢、最可能起源于脑膜上皮蛛网膜层细胞的肿瘤,大部分发生于颅内、椎管内和眶内[2]。而发生于颅外的脑膜瘤非常罕见,目前的文献报道包括了皮肤、软组织、肺部等部位[3-6]。
发病机制 颅外脑膜瘤的组织发生机制尚目前无定论。有研究者们提出了包括蛛网膜细胞在胚胎发育过程停滞于硬膜外;蛛网膜细胞随着周围神经或血管的发育而迁移穿出颅骨孔以及来源于潜在间充质细胞等[6]。而对于肺原发性脑膜瘤(Primary Pulmonary meningioma,PPM)的起源,有作者认为,脑膜细胞的胸内分化、胚胎异位残留可能是其发病机制[7]。另外一些作者则推测,PPM可能源于肺内的微小的脑膜炎样结节(Minute pulmonary meningothelial-like nodules,MPMNs)[8-9]。一项关于肺活检、肺叶切出组织及尸检的研究指出,MPMNs的患病率分别为1.1%~13.8%、0.07%和4.9%。研究者们认为此差异可能是由于非尸检病人的检查方法的不同、样本合并其余肺部疾病有关,他们认为这个结果提示了肺部疾病存在刺激MPMNs生长的可能[10]。另一方面,有研究者发现,与MPMNs相比,在脑膜瘤中常见的22号染色体长臂上的NF2基因缺乏,在PPM中的发生率要更低[11-12]。
临床特点 目前,PPM的诊断主要依赖影像学及病理。以往的研究表明,大多数PPM为周边型、圆形、边界清晰,CT扫描呈均匀型。而肺转移瘤的典型CT表现则为单发或多发、圆形、边界清楚、边缘光滑,肿瘤周围有一层毛玻璃阴影晕,可引起出血。其他鉴别诊断包括硬化性血管瘤、透明肉芽肿、肺内纤维性肿瘤和炎性假瘤等。但最终诊断还是需要病理检查结果。有研究者指出,MPMNs可广泛分布于双肺,这种情况被称为“弥漫性肺脑膜瘤病(diffuse pulmonary meningotheliomatosis,DPM)”,在影像学检查中,DPM通常表现为弥漫性,多个大小不等的两肺结节(100微米到11毫米之间),呈随机分布,最终的确诊仍需要病理结果[13]。而DPM的临床意义尚不清楚,关于其知识仅限于案例报告,与我们的患者类似的是,DPM的患者通常无症状,其通常治疗是观察随访,一例随访的两年的案例显示,DPM患者的肺部结节无明显变化[8]。
鉴别诊断:(1)粟粒性肺结核:常表现为单侧或不对称的两侧肺门淋巴结肿大,肺部病灶呈现三均一:大小、分布、密度,且患者通常有发热、盗汗等结核中毒症状,病理结果为:干酪坏死性肉芽肿。(2)肺血行转移性肿瘤:大部分血性肺转移瘤结节较大,大小不等、且边界清整,分布于肺底、周边部和胸膜下,与血流分布有关。病理可见肿瘤细胞。(3)结节病:最常见受侵袭的部位是肺门,其次为纵膈林巴洁、肺、眼、皮肤、肝、脾等,通常表现为对称性肺门淋巴结肿大,呈马铃状,常伴皮肤结节性红斑、发热、关节红肿。可伴眼葡萄膜炎,BALF中淋巴显著增,巨噬细胞增多,T淋巴细胞增多。病理通常表现为:非干酪样坏死性肉芽肿。(4)癌性淋巴管瘤:结节呈淋巴管周围分分布,小叶间隔呈串珠样变,可见克雷氏征,多有原发肿瘤病史。(5)矽肺结节:有粟粒状结节影,分布不均匀,形成上淡下浓的特征,患者一般都有粉尘接触病史。(6)肺血吸虫病:早期有粟粒状结节影,其结节密度较淡,大小不一,分布不均匀,以中下肺野及内中带多见,血常规中可见嗜酸性粒细胞多见。一般都有疫水接触史。
治疗及预后 对于孤立性PPM,目前首选的治疗方法仍然是手术切除治疗,目前胸腔镜+快速病理基本成为医师的第一选择,一般情况下患者预后较好。对于DPM,在明确病理后,目前以随访为主。有研究者统计了22例手术治疗的PPM,这22例患者中肺叶切除12例,楔形切除9例,全肺切除1例。20例患者在中位随访30个月(5~96月)后存活,无疾病[14]。但也有案例报道,患者手术后半年即发现同侧肺叶转移,再次行二次手术切除,4个月后发现在肝脏及胸壁复发,这与患者的良恶性程度有关[15]。
本案例肺原发性脑膜瘤表现为非典型的弥漫性肺结节形式,最终通过手术楔形切除部分病灶后,以病理确诊。目前继续定期随访此患者,观察有无新发的颅内病灶及肺部病灶。此案例不仅提高了我们对DPM临床表现及影像特征的认识,同时也为我们在以弥漫性肺结节为影像学表现的疾病鉴别诊断时,提供了一个新的思路。
