强化平衡训练对脑卒中患者跌倒预防效果的Meta分析
2020-12-24蔡维维张蕊馨
蔡维维,谢 晖,王 飞,张蕊馨
(1.蚌埠医学院护理学院;2.蚌埠市第三人民医院护理部,安徽 蚌埠 233030)
脑卒中是目前全球第二大死亡原因,也是致残的首要原因[1-2]。37%的脑卒中患者在住院康复期间至少发生一次跌倒[3],多达70%的脑卒中患者在出院后的前6个月内发生跌倒[4]。与一般跌倒者相比,脑卒中患者发生髋部骨折的可能性是正常情况下的两倍[5],其跌倒可能会导致行动能力下降,丧失独立性,产生害怕、恐惧感,严重影响其生活质量[6]。研究表明,脑卒中后跌倒率高和生活质量下降与平衡控制能力受损、平衡信心低下有关[7]。平衡训练通常包括旨在提高静态或在运动期间保持平衡的能力的训练,通过降低日常生活中失去平衡的风险来预防跌倒[8]。平衡训练可以降低健康老年人的跌倒率[9],但也有研究认为单一的平衡训练对脑卒中后患者的跌倒未起到预防作用[10-11]。目前已有关于使用平衡训练来改善脑卒中患者平衡能力的系统评价,但仍缺乏加强平衡训练对预防脑卒中患者跌倒效果的系统评价。本研究拟通过循证医学的视角检索国内外相关文献进行Meta分析,希望对预防脑卒中患者跌倒,提高平衡能力,改善生活质量提供依据。
1 方法
1.1 文献的纳入与排除标准
1.1.1 纳入标准 (1)研究设计:选取所有有关平衡训练预防脑卒中患者发生跌倒的随机对照实验(RCT)。(2)研究对象:符合《中国脑血管病临床管理指南》(2019版)或美国心脏协会/美国卒中协会(AHA/ASA)制定的脑卒中诊断标准,且经头颅CT或MRI确诊;神志清醒,能完成要求并配合指令者。(3)干预措施:对照组患者实施常规康复治疗或运动训练,干预组患者在常规康复治疗的基础上实施强化平衡训练,包括运动指导或借助康复器械。(4)主要结局指标为:跌倒率;Berg平衡量表(Berg Balance Scale,BBS);计时起立-行走(Timed Up and Go,TUG)测试评分;Fugl-Meyer运动评分量表(下肢);日常生活能力Barthel指数评分。
1.1.2 排除标准 (1)重复发表研究;(2)通过各种渠道未获得全文的文献;(3)文献内无所需结局指标的数据。
1.2 资料来源计算机检索PubMed、Cochrane Library、Web of Science、EMBASE、中国生物医学数据库、中国期刊全文数据库、万方科技期刊全文数据库、维普中文科技期刊数据库。
1.3 文献检索检索时间为建库至2020年5月18日,包括中、英文公开发表的各类型研究,未公开出版或发行的灰色文献除外。检索词与检索式:英文检索词:(“Stroke” OR “Apoplexy” OR “Cerebrovascular accident” OR “Vascular accident” OR “Cerebral infarction”) AND(“Balance training” OR “Balance exercise” )AND(“Falls” OR “Falling”)。中文检索词:(“脑卒中”OR“脑出血”OR“脑血管意外”OR“脑梗死”OR“中风”)AND(“平衡训练”OR“平衡练习”)AND“跌倒”。
1.4 文献筛选、资料提取与文献质量评价2名研究者(蔡维维、张蕊馨)依照纳入排除标准独立筛选文献、提取资料以及互相复核,如遇分歧进行讨论或参考第三位研究者意见决定。提取资料:纳入研究的第一作者、出版年;干预组和对照组的纳入列数、平均年龄、干预措施、结局指标、评估时间等。采用Cochrane协作网中RCT的偏倚风险评价标准[12]对单个RCT进行方法学质量评价,评价内容包括:(1)随机序列如何产生;(2)对随机方案的分配隐藏;(3)对研究对象及干预实施者采取盲法;(4)对结果测评者采取盲法;(5)结局指标数据的完整性(失访情况);(6)选择性报告研究结果的可能性;(7)其他方面的偏倚来源。评价者需对每个方面作出偏倚风险低、偏倚风险高、不清楚的判断。如果研究完全满足这些标准,则发生偏倚的可能性小,质量等级为A;如果研究部分满足这个标准,发生偏倚的可能性中等,等级为B;如果完全不满足上述标准,发生偏倚的可能性高,质量等级为C。如遇分歧,则与第三位研究者共同讨论决定是否纳入该研究。
1.5 统计学分析采用Cochrane协作网提供的RevMan 5.3软件对数据进行Meta分析。二分类资料采用相对危险度(RR)分析;连续性资料若文献采用相同测量工具,采用加权均数差(Weighted Mean Difference,WMD)分析,若采用不同测量工具,则采用标准化均数差 (Standardized Mean Difference,SMD)进行分析。所有分析均需计算95%可信区间(95%CI)。当P>0.1,I2<50%时,认为各研究间不存在异质性,选用固定效应模型进行Meta分析;若P<0.1,I2≥50%,异质性较大,采用随机效应模型进行Meta分析,适当情况下根据异质性来源作亚组分析[12]。运用失安全系数(fail-safe number,Nf)评估发表偏倚,失安全系数越大说明发表偏倚越小,Meta分析结果越稳定。采用亚组分析和文献排除法进行敏感性分析。
2 结果
2.1 文献筛选初步检索出相关文献344篇,其中中文文献116篇,英文文献228篇。根据文献纳入标准,去除重复发表文献103篇,经阅读文献题目和摘要去除不符合纳入标准的文献初步筛出16篇文献,通过查找全文、阅读、质量评价,排除无法获得全文、研究对象不符、干预措施不符的文献7篇,最终纳入9篇文献,文献筛选流程及结果见图1。
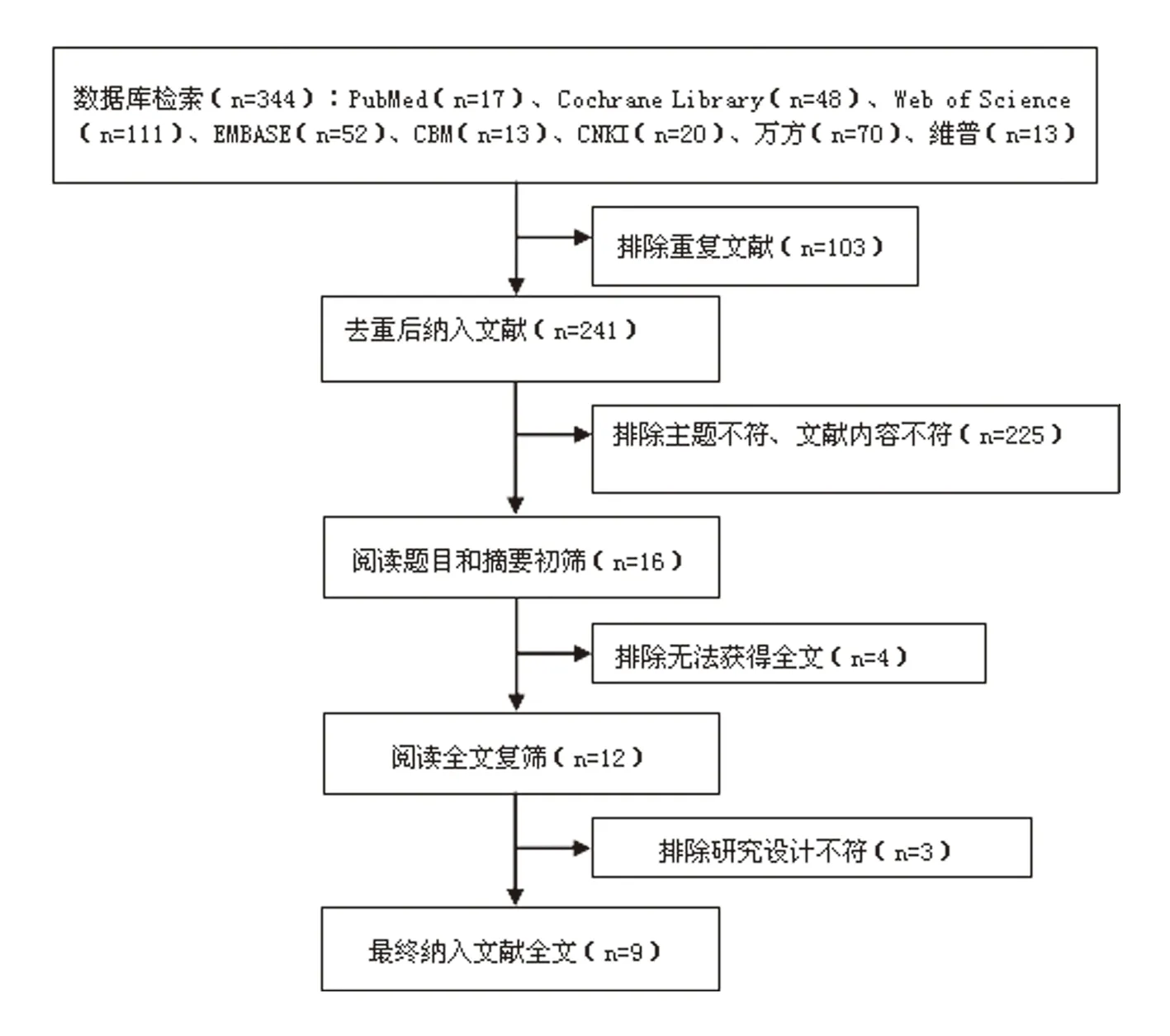
图1 文献的筛选流程及结果
2.2 纳入研究的基本特征及方法学质量
2.2.1 纳入文献基本特征 本次研究共纳入9篇文献,包括686例患者。纳入文献的基本特征见表1。

表1 纳入文献的基本特征
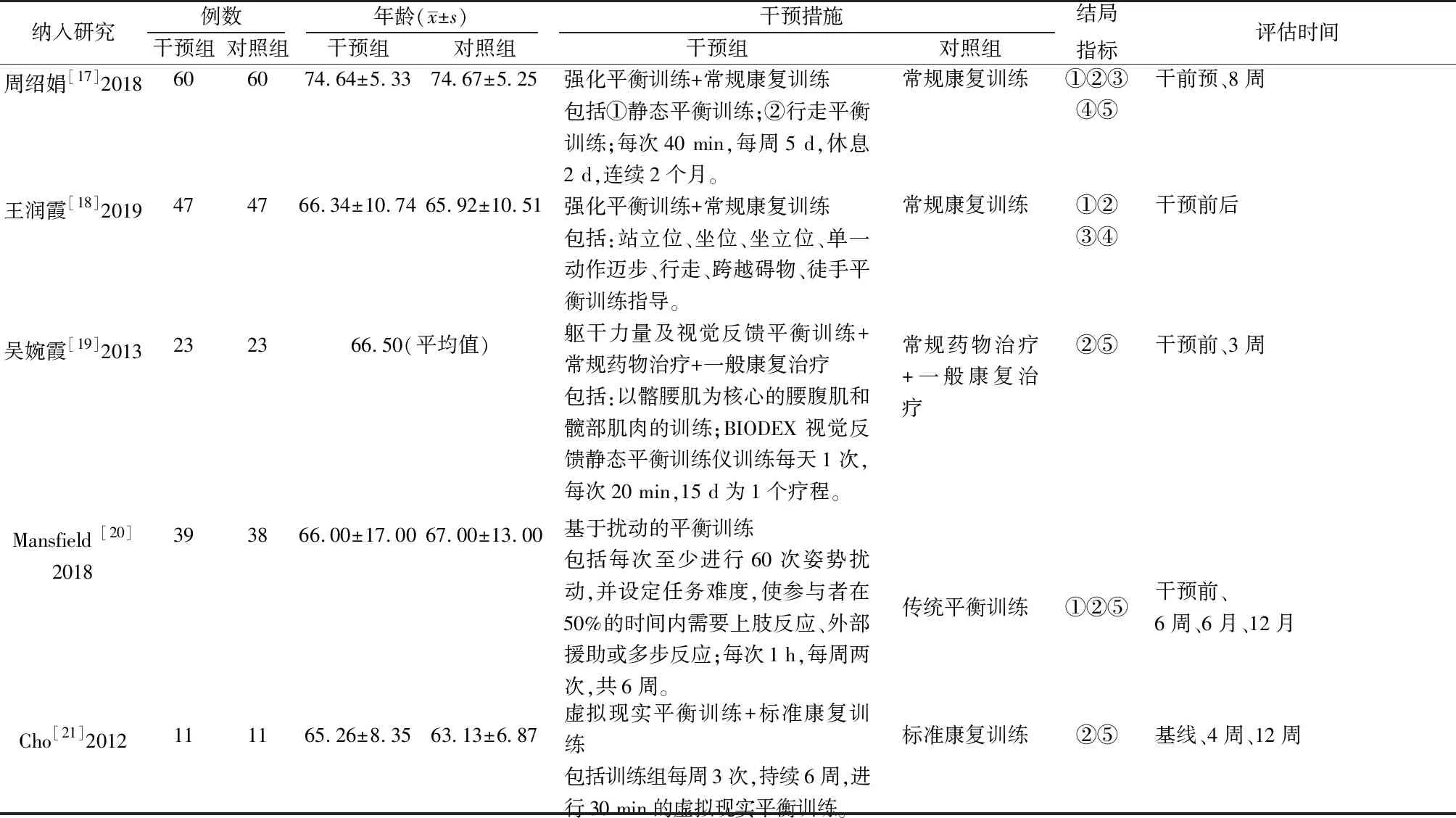
表1续表
2.2.2 纳入文献的方法学质量 纳入的9篇文献[13-21]总体质量较好,质量等级为B级。2篇文献[15,19]只简单提到“随机”,并未描述随机序列产生的方法;仅有1篇文献[20]详细介绍了双盲的方法;1篇文献[21]对失访的数据做了详细描述,且失访数据对结果分析无影响;9篇文献[13-21]均比较了干预组和对照组的年龄、疾病类型、病程等基线资料,结果显示两组的基线具有可比性(P>0.05)。根据Cochrane Handbook的质量评价方法[11]对文献进行质量评价,总体质量较好,见图2。
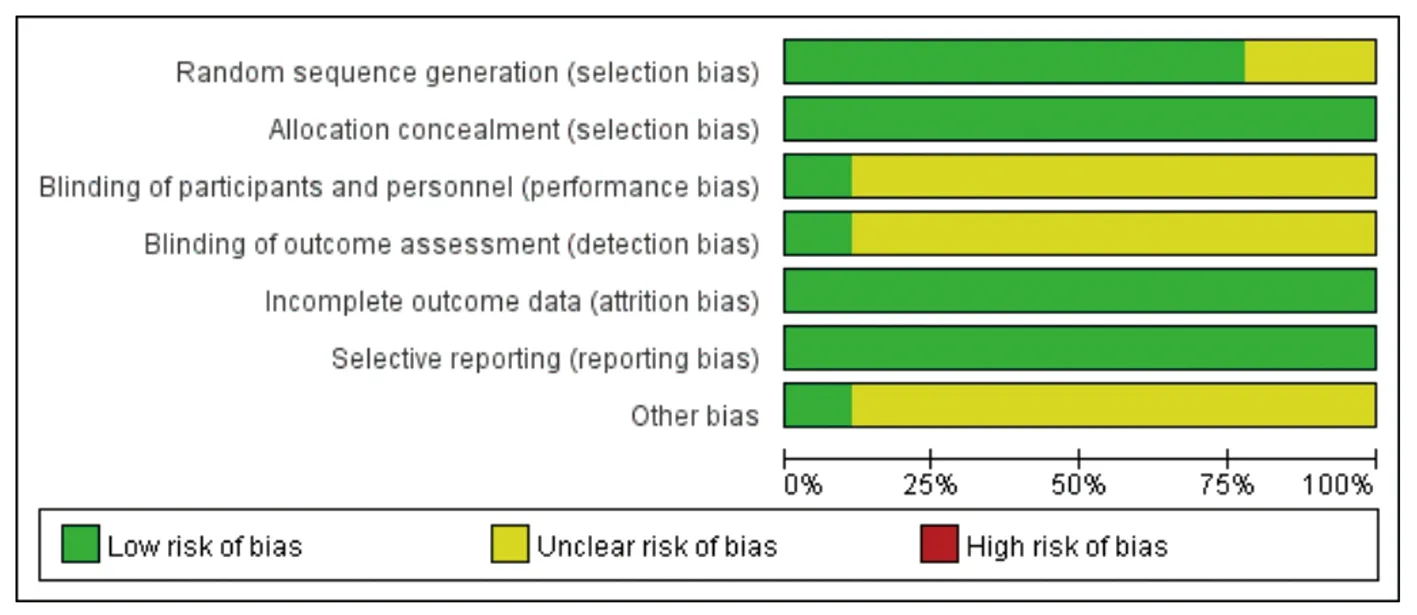
图2 纳入研究的方法学质量评价
2.3 Meta分析结果
2.3.1 强化平衡训练对跌倒率的影响 6篇文献[13-14,16-18,20]报道了训练后两组脑卒中患者跌倒发生情况—跌倒率,各研究间无异质性(P=0.22,I2=28%),故采用固定效应模型进行Meta分析,结果显示,强化平衡训练可降低脑卒中患者跌倒的发生率。合并效应量[RR=0.42,95%CI(0.30,0.59),P<0.001]差异有统计学意义(图3)。
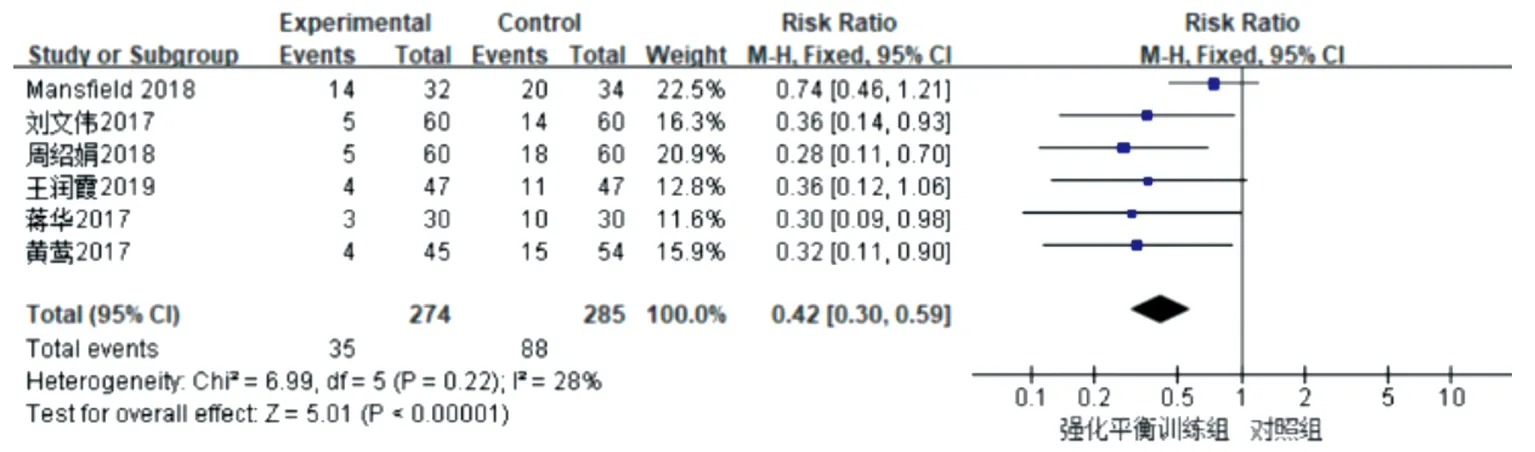
图3 强化平衡训练对脑卒中患者跌倒率的影响
2.3.2 强化平衡训练对BBS评分的影响 9篇文献[13-21]均报道了训练后两组脑卒中患者平衡能力的改变情况,各研究间存在异质性(P<0.001,I2=86%),异质性高,因此选择随机效应模型进行Meta分析,结果显示,强化平衡训练可改善脑卒中患者的平衡能力。合并效应量[MD=4.71,95%CI(2.72,6.70),P<0.001]差异有统计学意义。所选的9篇文献采用的强化平衡训练方法,包括无需借助康复器械的平衡功能特定训练方案和在康复器械辅助下的平衡训练,因此对这两种不同的方法行亚组分析(图4)。5篇文献[13-14,16-18]研究了无需借助康复器械的平衡功能指导训练对脑卒中患者平衡能力及预防跌倒的效果,结果显示,强化平衡训练组优于对照组[MD=5.47,95%CI(4.39,6.54),P=0.03]。4篇文献[15,19-21]研究了在康复器械辅助下的平衡训练对脑卒中患者平衡能力及预防跌倒的效果,结果显示,强化平衡训练组优于对照组[MD=3.70,95%CI(0.44,6.95),P<0.001]。

图4 不同强化平衡训练方法对BBS评分的影响
2.3.3 强化平衡训练对TUG测试评分的影响 4篇文献[16-17,19,21]报道了训练后两组脑卒中患者计时起立-行走测试评分的改变情况,各研究间存在异质性(P<0.001,I2=88%),因此采用随机效应模型进行Meta分析,合并效应量[MD=-3.10,95%CI(-5.50,-0.70),P=0.01] 差异有统计学意义(图5)。Cho[21]等研究的样本量少,当剔除该文献时(P=0.12,I2=52%),各研究间的异质性明显降低,合并效应量[MD=-4.00,95%CI(-5.85,-2.15),P<0.001]差异仍具有统计学意义。结果显示,与常规康复训练相比,强化平衡训练可减少脑卒中患者的计时起立-行走测试的时间。
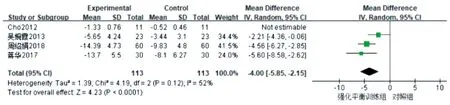
图5 强化平衡训练对脑卒中患者TUG测试评分的影响
2.3.4 强化平衡训练对Fugl-Meyer评分的影响 3篇文献[16-18]报道了训练后两组脑卒中患者Fugl-Meyer量表下肢运动评分的改变情况,各研究间无异质性(P=0.23,I2=32%),因此采用固定效应模型进行Meta分析,结果显示,与常规康复训练相比,强化平衡训练可提高脑卒中患者的下肢运动能力。合并效应量[MD=6.77,95%CI(6.10,7.44),P<0.001]差异有统计学意义(图6)。
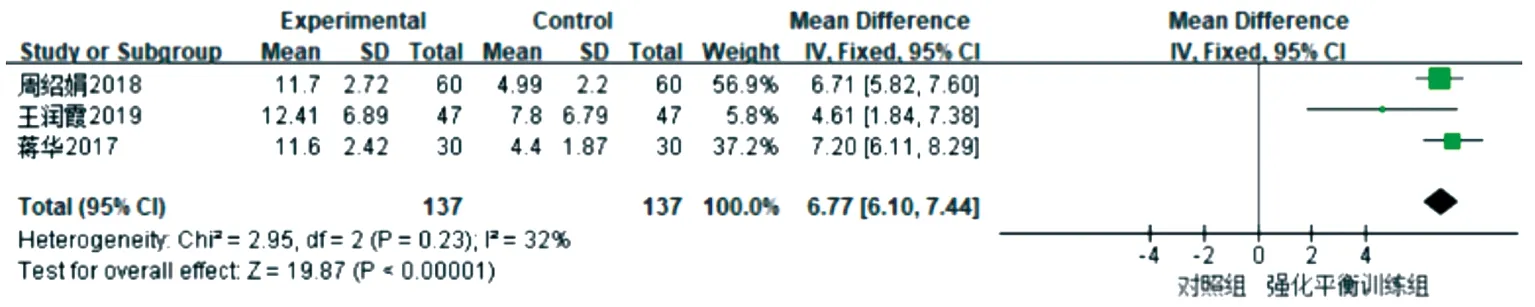
图6 强化平衡训练对脑卒中患者Fugl-Meyer评分的影响
2.3.5 强化平衡训练对Barthel指数的影响 5篇文献[14-18]报道了训练后两组脑卒中患者日常生活能力Barthel指数评定的改变情况,各研究间存在异质性(P=0.01,I2=68%),因此采用随机效应模型进行Meta分析。合并效应量[MD=9.86,95%CI(5.97,13.75),P<0.001] 差异有统计学意义(图7)。对该研究结果进行敏感性分析,逐一剔除每篇文献,当剔除王润霞[18]等人的文献时,异质性消失(P=0.49,I2=0%),该文献可能是异质性的主要来源,合并效应量[MD=11.66,95%CI(9.32,14.00),P<0.001]结果仍具有统计学意义,结果显示,在提高脑卒中患者的日常生活能力方面,强化平衡训练组优于对照组。提示Meta分析结果可信。

图7 强化平衡训练对脑卒中患者Barthel指数的影响
2.3.6 发表偏倚 由于纳入的文献数小于10篇,不足以发现漏斗图是否存在不对称,故未使用漏斗图进行检验。本文采用失安全系数(Nf 0.05)对发表偏倚进行评估,检验水准取P=0.05,所得Nf 0.05值与5k+10比较。四个结局指标的Nf 0.05均大于5k+10,说明未发现明显的发表偏倚(表2)。

表2 结局指标的失安全系数
2.3.7 敏感性分析 在数据分析阶段,对于不同的结局指标,采用亚组分析和文献排除法进行敏感性分析,发现分析结果前后基本一致,提示结果相对稳定可靠。
3 讨论
平衡功能障碍是脑卒中患者因神经功能受损后常见的功能障碍之一,当平衡反应受损时,患者因偏瘫侧负重减少、身体摆动增加,影响移动能力、行走功能,从而日常生活中的跌倒率增加,并导致重大的经济和社会负担[22]。有研究表明,姿势稳定性下降是导致脑卒中患者跌倒的主要因素之一,平衡是在各种运动和外部波动中保持重心和适当控制姿势的能力[23]。良好的平衡对日常生活活动能力和步行的独立性至关重要。平衡可以通过传统的康复治疗方法来实现,也可通过使用训练不同的反馈系统和特殊设备来实现[24]。本次Meta分析纳入研究所采用的强化平衡训练法中就包括无需借助康复器械的平衡功能特定训练方案和在康复器械辅助下的平衡训练。采用针对性平衡训练,改善患者认知,增强注意力,能提高患者平衡能力、认知能力,降低跌倒的发生率。常用的平衡功能检测量表有BBS、TUG测试、Fugl-Meyer量表、Mini-BEST、Brunel平衡量表等[24]。本研究采用的效果结局指标有跌倒率、BBS、TUG测试、Fugl-Meyer量表、Barthel指数,能反应强化平衡训练对脑卒中患者发生跌倒的风险、平衡能力、日常生活能力的影响。
脑卒中患者发生跌倒的危险因素有很多,其中内在因素包括年龄的增长、感觉功能减退、步态稳定性和平衡功能下降在内的生理因素;包括认知及定向力障碍、感觉功能障碍、躯体移动障碍等病理因素;以及包括害怕跌倒、抑郁、焦虑等精神心理因素,外在因素包括居住环境、不合理穿着、器具不方便、缺少合理陪护等[25-26]。本次Meta分析的结果显示,与常规的康复治疗和运动训练相比,有针对性的平衡训练,能显著提高脑卒中患者的平衡能力这与Lubetzky[27]的系统评价结果一致,其结果认为平衡训练可改善中度及重度脑卒中患者的平衡能力。本次Meta分析的结果也显示,强化平衡训练对出院后各个康复阶段的脑卒中患者的平衡能力、运动能力及日常生活能力均有改善,从而降低跌倒的发生率起到预防跌倒的作用。但基于扰动的平衡训练是否能减少慢性脑卒中患者日常生活中的跌倒率仍未得到证实[20]。此外,也有研究结果得出强化平衡训练对脑卒中患者的跌倒效能[28]、跌倒风险[15]、平衡评价系统测试、活动平衡自信量表[20]等有显著影响,但由于探究这些指标的文献较少,无法进行Meta分析。本研究的局限性:由于纳入的文献量少,可能会存在异质性,致使分析结果出现偏倚,导致得出的结论说服力不足。纳入的研究所采用的强化平衡训练的具体干预方法及内容不同,且具体干预的周期、频率不等,在纳入的样本量及具体评价指标上存在差异。本研究会继续不定期检索最新文献,以扩大纳入的文献数量,从而增加结论的可靠性。
综上所述,强化平衡训练可在一定程度上改善脑卒中患者平衡能力、运动能力及日常生活能力从而起到预防跌倒的作用,但纳入的9篇文献在强化平衡训练干预的具体方式、周期、频率样本量以及评价指标上都存在差异,这也影响了Meta分析结果的可靠性。今后仍需多中心、大样本的随机对照研究来进一步探索强化平衡训练的最佳周期、频率和具体实施方法。基于当前的研究,建议对脑卒中患者尽早增加有目的、有计划的强化平衡训练。
