肺表面活性物质联合NCPAP对新生儿呼吸衰竭血清ET-1及CC16的影响
2020-12-24李俊兰张晓荣
李俊兰 张晓荣
新生儿呼吸衰竭是常见新生儿危重症,常因肺炎,肺功能发育不全等引发,易造成患儿低氧血症,该病患儿病死率高,及时进行呼吸支持是该病治疗重要步骤[1-2]。普通无创吸氧方式如鼻导管,面罩等难以满足该病患儿氧耗需要,因此常需要呼吸机辅助通气以提高患儿血氧分压,改善呼吸困难症状,鼻塞式正压通气(nasal continuous positive airway pressure, NCPAP)是近年来推广于临床的呼吸机通气方式,其采用塞鼻式通气装置,在保留患儿自主呼吸情况下在呼吸周期内维持一定正压通气,能有效改善患儿肺泡塌陷情况,改善其通气情况[3-4]。当发生新生儿呼吸衰竭时,多种血管活性物质分泌改变,内皮素-1(endothelin-1, ET-1)为该过程相关因子,其可收缩血管,升高肺动脉压,导致肺动脉痉挛发生,增加气道压力导致呼吸衰竭进一步进展[5-6]。Clara细胞蛋白-16(clara cell protein, CC16)是一种由clara细胞分泌的蛋白,其具有抗炎,免疫调节等作用,周海等[7]研究认为其表达水平与肺组织炎症损伤情况相关。肺表面活性物质也能抑制肺泡进行性萎缩。研究发现新生儿呼吸衰竭患儿肺内肺表面活性物质分泌呈明显下降趋势,经气管注入表面活性物质能改善患儿肺泡萎缩情况[8-9]。本文探究肺表面活性物质联合NCPAP对新生儿呼吸衰竭血清ET-1及CC16的影响,为临床使用提供参考。
资料与方法
一、临床资料
选取2017年1月至2018年11月来院就诊患新生儿呼吸衰竭患儿共114例,采用随机数表法分为观察组60例、对照组54例。两组患儿入组后均行常规护理,对症治疗,对照组患儿予NCPAP治疗控制呼吸衰竭症状,观察组患儿在此基础上加予肺表面活性物质治疗。观察组患儿中平均年龄(4.18±0.58)d,男婴32例,女婴18例;对照组患儿中平均年龄(4.59±0.92)d,男婴30例,女婴20例。观察组、对照组患儿年龄等一般资料数据差异无统计学意义(P>0.05)。本文结果已获得伦理委员会审核批准。纳入标准:(1)符合《临床新生儿学》中新生儿呼吸衰竭诊断患儿[10];(2)患儿家属签署知情同意书。排除标准:(1)伴血液系统疾病、肝肾功能不全、甲状腺功能疾病、慢性呼吸系统疾病的患儿;(2)对神经阻滞药物过敏患儿;(3)先天性畸形患儿。
二、研究方法
两组患儿入院后均行相关基础对症治疗,包括原发病治疗,纠正酸碱失衡,水电解质紊乱,预防脑水肿及肺部感染等。对照组患儿在此基础上加予NCPAP通气,具体操作如下:选择合适鼻塞并连接CPAP机行鼻塞正压通气,调整基础呼吸参数,trPA+AP呼吸模式,吸入氧浓度50%以上,必要时使用呼气末正压(positive end expiratory pressure, PEEP)5 cmH2O,每日行患儿动脉血气分析,根据血气分析结果调整呼吸参数。观察组在此基础上加予肺表面活性物质治疗,采用猪肺磷脂注射液2.5 ml/kg经气管注入,注入前先行吸痰,猪肺磷脂注射液采用37 ℃温热水预热,混合均匀后经气管导管注入,注入后采用加压通气维持5 min。两组患儿均连续治疗3 d。
三、观察指标
1. 疗效评估标准: 患儿临床症状消失,生命体征恢复正常,自主呼吸好为治愈;患儿临床症状明显改善,体征好转,PaO2维持70~90 mmHg,或影像学检查显示肺部病变明显吸收为显效;患儿体征临床症状改善,PaO2维持50~70 mmHg,影像学检查显示肺部病变部分洗手为有效;患儿体征,症状无改变为无效,总有效率=(治愈+显效+有效)/总例数×100%。
2. 血清ET-1及CC16水平: 治疗前后分别抽取患儿静脉血10 ml,静置后取上清液,用酶联免疫吸附法(ELISA)测定血清ET-1及CC16表达水平。检测试剂盒购于R&D公司,具体操作按说明书进行。
3. 氧合指标: 分别于入院前,连续治疗后抽取患儿静脉血5 ml,静置后取上清液,采用血气分析仪(南京科达医疗公司生产)检测患儿血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、动脉血氧饱和度(SaO2)水平。
4. 不良反应: 统计治疗期间不良反应(气胸、肺水肿、呼吸机相关肺炎)发生例数,计算发生率。
四、统计学方法

结 果
一、治疗效果
对照组患儿治疗后,显效12例、有效23例,无效20例,总有效率64.81%(35/54);观察组患儿治疗后,治愈2例、显效18例、有效29例,无效11例,总有效率81.67%(49/60),差异有统计学意义(χ2=4.162,P=0.041)。
二、血清ET-1及CC16水平
治疗前两组患儿血清ET-1、CC16的差异无统计学意义(P>0.05)。治疗后,两组患儿血清ET-1、CC16水平均明显降低,且观察组低于对照组,差异有统计学意义(P<0.05),见表1。
三、氧合指标
两组患儿治疗前PaO2、PaCO2、SaO2的差异无统计学意义(P>0.05)。治疗后两组患儿PaO2、SaO2均明显上升、PaCO2明显下降(P<0.05)。观察组治疗后的PaO2、SaO2高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05),见表2。
四、不良反应
观察组患儿发生1例肺水肿、4例呼吸机相关肺炎,不良反应发生率为8.33%(5/60),对照组患儿出现气胸2例、呼吸机相关肺炎3例,不良反应发生率9.26%(5/54),差异无统计学意义(矫正χ2=0.025,P=0.875>0.05)。
讨 论
新生儿气道压力高,呼吸系统功能发育不完善,通气贮备功能差,当新生儿发生肺部感染或其他呼吸系统疾病时,极易导致呼吸衰竭发生。呼吸衰竭是新生儿常见危重症,病死率高,患儿主要表现为呼吸困难,伴有明显缺氧症状,如发绀、皮肤颜色青紫等,该病患儿肺通气换气功能受到影响,除低氧外还存在二氧化碳潴留,动脉血气分析表现为PaO2、SaO2显著下降,PaCO2明显上升,易出现多器官代谢功能衰竭,最终导致死亡[11-12]。NCPAP是一种呼吸机通气模式,其适用于存在自主呼吸的呼吸衰竭患儿的治疗,采用鼻塞式通气装置进行通气,可保持呼吸周期内吸气末及呼气末持续气道正压力,有助于减少气道阻力,避免肺泡塌陷[13-14]。研究认为,因NCPAP具有更好的呼吸驱动力,同时稳定肺泡作用强,肺内渗出及肺间质水肿得到控制,故NCPAP相较于传统机械通气方式能够更有效矫正患儿缺氧、二氧化碳潴留情况,是治疗呼吸衰竭患儿的有效手段[15-16]。研究认为,NCPAP能维持吸气末与呼气末正压通气,使得吸气时做功显著减少,利于患者吸气,同时呼气末正压能维持肺泡扩张状态,利于肺换气过程,呼吸周期正压可减少气道阻力,增加跨肺压,也就是增加了呼吸驱动力,同时小肺泡扩张能够增加肺换气面积,从通气换气两方面改善了患儿呼吸状况,故可使患儿动脉氧合指标改善,通气功能逆转使呼吸衰竭发展得到延缓,肺组织炎症较前好转,故两组患儿治疗后血气分析指标均获得明显改善[17-18]。
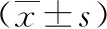
表1 两组患儿治疗前后血清ET-1及CC16的比较
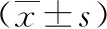
表2 两组患儿治疗前后氧合指标比较
新生儿呼吸衰竭发生时伴有缺氧及二氧化碳潴留,其造成机体内环境变化,出现微循环障碍,肺组织细胞受到损伤,多种信号分子参与此过程[19-20]。ET-1主要因机体缺氧导致的交感兴奋分泌产生,具有强收缩血管作用,分泌能导致肺动脉压进一步升高,加重肺组织水肿程度,同时可引发肺小动脉痉挛,使患儿换气功能进一步下降,ET-1分泌水平与新生儿呼吸衰竭严重程度呈正相关[21-22]。CC16是一种炎症相关因子,能拮抗外源性异物蛋白,有良好抗炎作用,受损肺组织中CC16分泌显著上升,分泌水平与疾病严重程度相关[23-24]。本项目中两组患儿治疗前的血清ET-1、CC16水平均异常升高,经治疗后明显降低,且观察组降低幅度更为明显,与以往研究结果一致[25-26]。
肺表面活性物质是指由Ⅱ型肺泡细胞分泌的一种磷脂类物质,能维持肺泡扩张状态,有助于肺换气过程,且对肺水肿发生也有一定保护作用。而在呼吸衰竭患儿中缺氧、重症感染等常导致肺表面活性物质分泌减少,导致部分小肺泡塌陷,肺换气功能受到影响加重疾病发展[27-28]。临床研究发现,将猪肺磷脂注射液注入呼吸衰竭患者气管内,能促进肺表面活性物质分泌,改善患者呼吸功能,特别对于机械通气患者,猪肺磷脂注射液能减轻机械通气造成的气道损伤[29-30]。在NCPAP治疗基础上联合猪肺磷脂注射液能进一步减少肺泡表面张力,维持肺泡稳定性,原因在于猪肺磷脂注射液能够促进自体肺泡表面活性物质分泌,改善患儿呼吸氧合情况,防止肺间质水肿的加重,改善炎症反应,观察组患儿经治疗后的血气分析指标改善更为明显、血清ET-1、CC16水平下调幅度相对更大的主要原因[31-32]。Vincent等[33]的研究表明,在24 h内,经表面活性剂处理后可暂时增加表面活性剂含量(70%,P<0.01),但不影响气道表面活性剂或总蛋白/磷脂。给药期间,表面活性剂水平与表面活性剂蛋白B呈显著正相关(r=0.50,P<0.001),与总蛋白成显著负相关(r=0.39,P<0.001)。肺泡内代谢增加是造成插管早产儿缺乏活性表面活性剂的一部分原因,引起SP-B含量低和蛋白质抑制,可能引起支气管肺发育不良,从而造成血气指标受到不利影响,血清ET-1、CC16水平异常升高。而补充肺表面活性物质则可有效改善上述问题早产儿血气指标,下调血清ET-1、CC16,与本研究结论相符。在不良反应方面,两组患儿治疗期间不良反应发生率分别为8.33%(5/60)和(5/54),结果较为接近,差异无统计学意义,提示肺表面活性物质的使用具有较高的安全性,不会造成不良反应的明显增加。
综上所述,新生儿呼吸衰竭患儿采用肺表面活性物质联合NCPAP治疗效果更好,且可更有效改善患儿学期指标并下调血清ET-1及CC16水平,且安全性高,无不良反应。
