反麦氏点直角三角形三孔穿刺法腹腔镜阑尾切除术219例分析
2020-12-23杨晓冬张夕凉郑玥欣
杨晓冬 张夕凉 郑玥欣
解放军总医院第六医学中心普外科,北京市 100048
腹腔镜阑尾切除术(Laparoscopic appendectomy,LA) 具有安全可行、创伤小、恢复快的特点,普及率越来越高,大量的患者接受了LA[1]。目前腹腔镜阑尾手术的标准穿刺方法是脐孔为中心,左右腹部穿刺两孔为主副操作孔。我院采用反麦氏点直角三角三孔法,以反麦氏点、脐孔上、反麦氏点垂直向上与脐孔上向左水平线交点为三个穿刺点,行LA。本文回顾性分析我院5年来通过反麦氏点直角三角形三孔穿刺法行LA患者的临床资料,旨在更加安全有效快速地完成手术,并减少术后并发症。现将结果总结报道如下。
1 资料与方法
1.1 临床资料 选取2015年1月—2019年12月在我院普通外科行LA的患者219例(含中转开腹1例),男100例,女119例;年龄8~85岁,平均年龄37.3岁;患者术前各项临床资料均明确诊断为阑尾炎,其中右下腹有局限性腹膜炎151例,弥漫性腹膜炎37例,既往有腹部手术史者20例;所有患者均无严重心肺疾病,无凝血功能障碍,能够耐受腹腔镜手术。住院天数2~28d,平均住院4.6d。
1.2 方法 术前禁食,采用喉罩或气管插管全身麻醉。术野常规消毒铺巾,脐上缘做1.0cm弧形皮肤切口,插入气腹针,建立CO2气腹,穿刺10mm Trocar,作为观察孔,置入腹腔镜。患者取头低脚高位,手术台向左倾斜约15°。探查腹腔确诊阑尾炎后再穿刺其余两孔,直视下于反麦氏点置入5mm Trocar作为辅助操作孔,脐孔穿刺点水平向左与反麦氏点垂直向上交叉点穿刺,置入10mm Trocar作为主操作孔。无损伤钳松解阑尾周围粘连并充分暴露阑尾,将阑尾系膜展开,系膜显露很好的可从最根部直接处理,从根部无血管区先戳一孔,再用金色塑料夹(Hem-o-lok)夹闭。也可用超声刀双凝血管,采用塑料夹(Hem-o-lok) 209例,超声刀凝固切断10例。系膜处理完毕后处理阑尾根部,距阑尾根部0.3cm处连续用两枚金色塑料夹(Hem-o-lok)夹闭206例,夹闭后超声刀切除阑尾残端。采用切割闭合器5例,倒刺线缝合8 例。术中脓液采用负压吸引及纱布抹尽,感染、污染较重用生理盐水冲洗,后再吸抹干净。标本取出采用标本袋法或直接由左下腹10mmTrocar 孔取出,标本直接由Trocar 孔取出62例(包括开腹1例),采用标本袋取出157例。如大网膜足够,将大网膜覆盖到阑尾残端。根据阑尾周围炎症渗出及阑尾残端处理情况,决定是否放置引流管,引流管可从左下腹5mm戳孔引出。最后探查腹腔无活动性出血,无肠管损伤后,释放气腹,关闭切口。
2 结果
除1例因阑尾坏疽、粘连过重操作困难中转开腹外其余患者均腹腔镜下完成手术。所有患者均治愈出院。手术时间平均(54.4±28.1)min,术中出血量平均(11.4±4.7)ml,平均花费(1.5±0.6)万元,平均住院(4.6±2.2)d。术后病理结果证实为急性单纯性阑尾炎33例,急性化脓性阑尾炎61例,蜂窝组织炎性阑尾炎73例,坏疽性阑尾炎32例(其中穿孔25例),慢性阑尾炎18例,低级别黏液性肿瘤2例。术后并发症包括切口脂肪液化4例,穿刺口感染5例,腹腔残余感染2例,炎性肠梗阻1例,无腹腔出血、残端瘘(见表1)。穿刺口感染采用伤口换药、抗感染等措施治愈;腹腔感染采用抗感染、B超引导下穿刺引流治愈;炎性肠梗阻采用胃肠减压、静脉营养等非手术措施治愈。
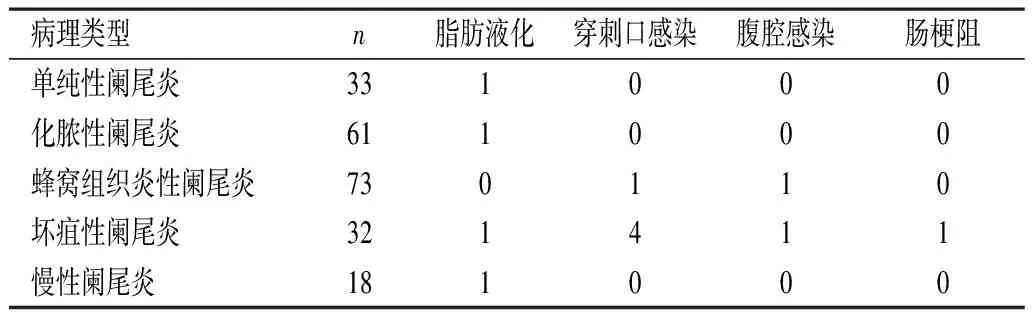
表1 病理类型与并发症的关系
3 讨论
腹腔镜阑尾切除术具有创伤小、恢复快、并发症少、疼痛轻、住院时间短等诸多优势,已成为治疗阑尾炎的首选方法[2]。但对于某些特殊情况,如严重粘连、异位阑尾,根部坏疽穿孔等,难度明显增大,手术时间延长[3],并发症多,一旦出现腹腔出血或残端瘘等严重并发症,可能危及患者生命。因此在穿刺点选择上,需要安全、快速、操作便利且能有效处理各种复杂情况。
此种穿刺的优点是任意两孔之间相距10cm以上,无筷子效应。脐孔位置血管少,主副操作孔都在腹直肌外侧,也是少血管区,最大限度地避免了穿刺口出血。主副操作孔距阑尾距离适中,夹角约60°,操作便利,分离粘连和缝合打结都比较顺手。肚脐部位做第一穿刺口时务必小心,如既往无手术史可直接穿刺。如肚脐下方可能有粘连,有损伤小肠的风险,可先用气腹针,如万一损伤小肠,倒刺线连续缝合修补即可,避免遗漏即可,否则术后出现小肠瘘就要2次手术。阑尾粘连不重可正常提起的一般先将阑尾以左手钳提起,尽量夹持阑尾系膜,避免夹阑尾导致阑尾夹破,将阑尾系膜展开,先处理阑尾血管,首选塑料夹(Hem-o-lok) 直接夹闭血管,这种方法速度最快,而且效果确实[4],术后无1例出血。系膜显露不好的用超声刀贴阑尾打断系膜[5],超声刀双凝一般可非常确实的处理血管,贴近阑尾的系膜中一般是下级分支比较细的血管,可放心切断。偶尔会碰上阑尾动脉出血,镜下看出血可能非常迅猛,1min可以出到200ml。遇到意外情况时应保持镇定,多数情况下只要镜头没被喷到血,是很容易看到出血位置的,先左手用无创抓钳将出血位置夹住,控制住活动性出血,再从容地用右手选用结扎钉、钛夹、超声刀来止血,多数不需要转开放手术,即使需要转开放,也是左手夹住出血位置不松。阑尾根部如无明显粗大、水肿,一般可用金色结扎钉直接夹闭,效果确实、速度快[6-7],不需要荷包缝合[8]。阑尾根部明显粗大或坏疽可用强生爱惜龙直接切割闭合[9],缺点是价格贵。如阑尾根部处理不确实,可缝合加强,首选倒刺线连续缝合。主副操作孔都在左下腹,操作交角约60°,缝合打结操作都很顺手,速度快而且确实。有文献报道术后发生阑尾残端瘘的发生率为1.0%~3.7%,所以一定要小心避免[10]。阑尾取出时首先要保证标本尽量完整取出,其次是尽量不要污染腹壁穿刺口,不加保护的标本取出方法会增加切口感染的发生率。无明显肿大的阑尾一般比较容易取出,可以咬合较好的腔镜钳直接夹持由10mm Trocar取出。无法直接经Trocar取出的话就要用专用取物袋。取出前要预估取出难度,如阑尾肿大明显需要将穿刺口延长一点,因为大小相差太明显时勉强取出最终可能导致取物袋破裂,继而引发穿刺口感染,本组患者中的穿刺口感染都有取出时污染穿刺口情况。取出时要让卵圆钳伸入穿刺口撑,让取物袋在卵圆钳两个齿之间,一手不停转动并尽量撑开卵圆钳,这是最重要的操作,使穿刺口变得尽可能大。另外一个手轻缓并保持旋转地拉取物袋,避免用力过猛。取出后一定常规检查以下阑尾是否完整,取物袋是否完好。如有小的破漏一定要用碘伏好好消毒一下穿刺口避免术后穿刺口感染。
阑尾穿孔、坏疽、弥漫性腹膜炎时一般脓液较多,应先彻底冲洗,注意避免遗漏膈下区,否则形成隔下脓肿很难处理。引流管一般选十字形负压引流管,从左下腹5mm副操作孔引出,引流管管头位于右髂窝,从盆腔拐一下从左下腹引出,同时可引流盆腔。本组患者中有2例腹腔残余感染,这2例就是未放引流,术后出现盆腔脓肿,经超声引导下穿刺引流后迅速痊愈。术后发现腹腔或盆腔脓肿首选超声或CT引导下穿刺引流,一般都可以解决问题避免二次手术。
如术中遇特殊情况,如阑尾包裹腔镜下分离暴露困难、异位阑尾如肝下阑尾,则中转开腹常规切除阑尾。应毫不犹豫开腹,开腹并非手术失败,遇阑尾动脉出血无法止住、粘连严重无法分开,或根部坏疽累及盲肠范围较大难以处理时就转开腹。本组患者中转开腹患者,就是阑尾完全坏疽周围粘连严重,而且坏疽阑尾已累及小肠系膜,导致部分小肠系膜都呈黑色,但转开腹后仔细探查,发现小肠血供未受影响,进行引流。术后患者康复出院。
综上所述,阑尾手术难易程度存在很大变化,不可大意,反麦氏点直角三角形三孔穿刺法行腹腔镜阑尾切除安全可行,可从容不迫地处理术中各种难题,加快手术速度并减少并发症发生,适合临床推广。
