内镜下黏膜切除术治疗胃肠道息肉的效果观察
2020-12-23李定坤
李定坤
河南省西华县人民医院 466600
胃肠道息肉是指胃肠道黏膜隆起局限性增生而形成的肿物,临床将其分为腺瘤性息肉和增生性息肉两种类型[1]。患者发病后通常无明显临床表现,很少会导致患者出现身体不适症状,临床发现率比较低,多数情况下是在体检或检查其他疾病时才被发现,而部分患者息肉生长较大时,会出现出血、肠道阻塞及梗阻现象,具有较高的发病率及癌变风险,将对患者身心健康及生命安全产生较大影响。临床通常采用手术方法对胃肠道息肉患者进行治疗,能够快速有效地去除机体内息肉组织,但该疾病手术类型较多,临床治疗效果也不尽相同[2]。基于此,本文旨在探讨内镜下黏膜切除术对胃肠道息肉患者的临床应用价值。现报道如下。
1 资料与方法
1.1 一般资料 选取2017年3月—2018年5月在我院接受治疗的胃肠道息肉患者98例,依据随机数字表法分为对照组(49例)和观察组(49例)。本研究已通过我院医学伦理委员会审核,患者及其家属均自愿签署知情同意书。对照组中男26例,女23例;年龄22~73岁,平均年龄(48.62±5.78)岁;体质量指数(BMI)17~27,平均BMI 23.67±1.45。观察组中男24例,女25例;年龄23~74岁,平均年龄(48.72±5.83)岁;BMI 18~27,平均BMI 23.69±1.58。比较两组一般资料,差异无统计学意义(P>0.05),具有可对比性。
1.2 入选标准 (1)纳入标准:①经肠镜或胃镜检查确诊为胃肠道息肉;②认知功能正常;③凝血功能正常。(2)排除标准:①精神疾病史;②合并心、肝、肾等重要脏器器官功能严重损害;③免疫系统疾病;④手术禁忌证。
1.3 方法 两组均进行心电图检查等常规术前准备。对照组采用内镜下电刀切除术进行治疗,具体内容如下:常规麻醉,在内镜技术支持下对息肉状况进行探查,探查完毕后在距离息肉边缘2mm的位置采用电刀对息肉进行切除,在切除过程中尽可能切至黏膜下层,完整切除息肉组织后对切口处进行止血措施。观察组采用内镜下黏膜切除术进行治疗,具体内容如下:内镜技术支持下对息肉状况进行探查,探查完毕后选用靛胭脂(西南药业股份有限公司,国药准字H50021944)、肾上腺素(华润双鹤药业股份有限公司,国药准字H11021685)及生理盐水进行充分混合,注射至息肉的底部黏膜下层直至息肉组织充分隆起,采用套圈器对息肉组织及息肉组织周围2mm的黏膜组织进行套取,收紧并提起套圈器后应用电流进行切除,尽量切除至黏膜下层,注意不要破坏固有基层。息肉组织过大时,若第一次未将息肉组织完全切除,即可采用套圈器进行多次切除操作。切除完毕后在内镜支持下对创面进行观察,确认息肉组织完全切除且创面无异常情况后,对创面进行冲洗,并给予止血措施。
1.4 评价指标 (1)采用酶联免疫吸附试验(由上海酶联生物科技有限公司所提供)试剂盒对两组患者术前与术后2d的炎性因子进行检测,主要包括白介素-1β(IL-1β)、白介素-6(IL-6)、白介素-8(IL-8)、白介素-12(IL-12)。(2)观察并详细记录两组患者并发症发生情况,主要包括术后感染、术后出血、穿孔、腹痛。
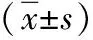
2 结果
2.1 炎性因子 术后,观察组的IL-1β、IL-6、IL-8及IL-12水平较对照组低,差异有统计学意义(P<0.05)。见表1。
表1 两组炎性因子状况对比
2.2 并发症 观察组的并发症总发生率较对照组低,差异有统计学意义(P<0.05)。见表2。
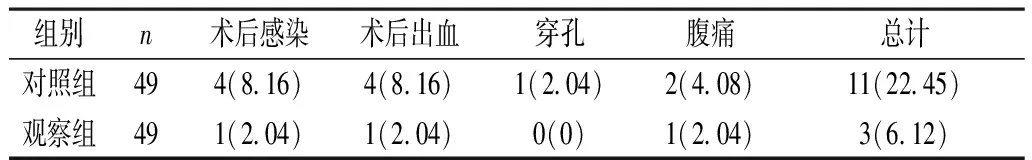
表2 两组并发症情况对比[n(%)]
3 讨论
胃肠道息肉是消化道疾病中常见且多发的一种疾病类型[3]。临床认为胃肠道息肉的发病原因与家族遗传、炎症、慢性刺激等因素有关,一般情况下无明显临床症状,但会出现中上腹不适、嗳气等临床表现。胃肠道息肉通常应用组织学分型进行分类,主要包括肿瘤性、错构瘤性、炎症性及增生性,若是腺瘤等癌前病变,随着息肉的增大、数目的增多,癌变概率也会随之升高,严重影响了患者的生命健康。因此,早期给予胃肠道息肉患者积极治疗,对提高患者的预后状况及生活质量具有重要意义。
手术是临床治疗胃肠道息肉的首选手段,主要包括内镜下电刀切除术及内镜下黏膜切除术,其中内镜下电刀切除术是临床应用较为广泛的手术方式,其主要利用高频电流在流通过程中产生的热效应促使病变组织凝固后坏死,最后对息肉组织进行切除,具有一定的治疗效果,但该手术方式在手术过程中可能会出现切除过浅等现象,造成患者的息肉组织未完全切除,大幅度提升了复发的概率,而切除过深的话可能会造成患者发生消化道穿孔,提高了患者出现各种不良结局的风险。内镜下黏膜切除术是医疗科学进步的产物,是在息肉电切术和黏膜注射术的基础上发展而来的一种新型治疗方法,于息肉组织下注射药物,可促使息肉组织充分隆起抬高,使黏膜层与肌层分离形成液体垫,而形成的液体垫能够确保患者的肌层与病变组织彻底分离开,在接下来进行切除的过程中能,够有效降低手术对患者的胃肠道外膜或肌层造成的损伤,大幅度提升了手术安全性,主要适用于小型黏膜下肿瘤,术中无须特殊器材,具有操作简单、对较小平坦型病变组织可依次切除干净、术后并发症少及疗效显著等优点[4]。有研究表明,手术治疗能够对患者的免疫功能造成抑制效果,内镜治疗损伤能够对胃肠道黏膜中的炎性因子起到刺激作用,促使大量的炎性因子分泌并进入至血液循环系统中,并且免疫功能减弱能够改变淋巴细胞及细胞因子的表达[5]。本文结果显示,观察组术后的IL-1β、IL-6、IL-8、IL-12水平以及并发症总发生率均较对照组低,表明采用内镜下黏膜切除术治疗胃肠道息肉患者的效果较好,能够有效去除病灶组织,且较传统手术方法相比,炎症反应得到了有效降低,且术后并发症发生率降低。
综上所述,对胃肠道息肉患者采用内镜下黏膜切除术较接受内镜下电刀切除术的炎症反应状况更低,安全性较高,有利于提高患者预后。
