自身免疫性脑炎患儿免疫功能与近期预后的相关性分析①
2020-12-23王惠萍段丽芬
王惠萍 段丽芬 孙 莹 龚 燕 彭 俊
(昆明市儿童医院神经内科,昆明 650228)
自身免疫性脑炎泛指一类自身免疫机制介导的脑炎,机体针对神经元产生自身免疫反应,该疾病可发生于各年龄阶段,其中抗N-甲基-D-天冬氨酸受体(N-methyl-D-aspartic acid receptor,NMDAR)脑炎主要发病于青年与儿童[1]。据统计数据显示,自身免疫性脑炎仅次于感染性脑炎、急性播散性脑脊髓炎,已成为脑炎的第三大病因,严重威胁人类健康[2]。由于自身免疫性脑炎临床表现复杂多样,部分患者头部MRI检查未见明显异常,早期诊断困难,严重影响患者疾病的恢复及预后[3]。目前,自身免疫性脑炎的发病机制尚未明确,但普遍认为与免疫功能紊乱有关,其临床脑损伤呈不可逆性,患者多数预后不良[4]。现有自身免疫性脑炎的研究大多集中于疾病的早期诊断、临床治疗及预后分析,也有文献报道自身免疫性脑炎患者体内免疫功能特征,但患者免疫功能与其预后的相关性还有待深入探究[5,6]。本研究收集了自身免疫性脑炎患儿病例资料,回顾性分析患儿体内细胞免疫和体液免疫功能情况与预后的关系,旨在为临床自身免疫性脑炎的预后评估提供参考。
1 资料与方法
1.1资料
1.1.1研究对象 选取2016年1月~2018年12月于我院儿科神经内科确诊为自身免疫性脑炎的患儿52例为观察对象,年龄9个月~14岁,平均年龄(7.21±2.14)岁,其中男性35例,女性17例。纳入标准:患儿存在明显的精神障碍、癫痫发作、记忆障碍等症状,经实验室指标和影像学检查确诊为自身免疫性脑炎;具有1个或多个神经与精神症状或临床综合征;临床资料(体征和症状、辅助检查、治疗及转归)完整;随访时间≥1年。排除标准:其他疾病引起的脑炎;观察前存在糖皮质激素及其他免疫调节剂或免疫抑制剂药物治疗史;合并血液、肿瘤和变态反应性等疾病;严重肝肾功能不全;不配合治疗[7]。本研究经过我院伦理委员会批准。获取入组患儿近期随访资料(1年),根据改良Ranking量表(modified Rankin Scale,mRS)评价患儿近期预后情况,分为预后良好组(mRS<3分)39例和预后不良组(mRS≥3分)13例[8]。
1.1.2仪器 全自动生化分析仪(型号AU5800)、流式细胞仪(型号Gallios)购自美国Beckman Coulter)。
1.2方法
1.2.1资料收集 收集患儿临床基线资料,包括年龄、性别、临床表现、辅助检查及治疗方案等,其中临床表现有癫痫发作、言语障碍、意识障碍、精神行为异常、运动障碍、认知障碍、自主神经功能障碍(中枢性体温、血压、心率及通气调节障碍)及局灶性中枢神经功能障碍等。
1.2.2外周血免疫指标检测 采集患儿空腹静脉血3 ml,3 000 r/min离心10 min分离血清,采用免疫比浊法、全自动生化分析仪检测患儿血清免疫球蛋白IgA、IgG及IgM水平。采用流式细胞术检测外周血T淋巴细胞亚群(CD3、CD4、CD8及CD4/CD8)水平。

2 结果
2.1自身免疫性脑炎患儿临床特点 临床表现及体征:精神行为异常44例(84.62%),癫痫发作31例(59.62%),局灶性神经症状及体征25例(48.08%),意识障碍20例(38.46%),肢体运动障碍19例(36.54%),睡眠障碍16例(30.77%),自主神经症状12例(23.08%),语言障碍10例(19.23%),记忆力下降7例(13.46%),认知障碍3例(5.77%);前驱症状:感染36例(69.23%),其中病毒感染5例,细菌感染31例;发热33例(63.46%),呕吐24例(46.15%),头痛22例(42.31%),咳嗽12例(23.08%),腹痛腹泻8例(15.38%),头晕7例(13.46%)。基础疾病:癫痫5例(9.62%),脑性瘫痪2例(3.85%),头部外伤史1例(1.92%)。发病特点:急性42例(80.77%),亚急性10例(19.23%)。实验室检查:血红蛋白降低12例(23.08%),白细胞计数升高19例(36.54%),C反应蛋白升高40例(76.92%),脑脊液白细胞计数升高22例(42.31%),脑脊液蛋白增高17例(32.69%),脑脊液细胞学无明显异常16例(30.77%)。影像学表现:头部MRI显示边缘系统受累20例(38.46%),其中一侧边缘系统受累11例(55.00%),两侧边缘系统受累9例(45.00%);脑电图异常34例(65.38%)。
2.2不同预后患儿临床资料比较 两组患儿年龄、意识障碍、认知障碍、入住PICU、入院mRS≥3分及病前免疫状态资料差异均有统计学意义(P<0.05),但两组患儿性别、其他临床表现及体征、发病特点、抗体阳性、抗体类型、实验室检查、影像学表现及治疗方案资料差异无统计学意义(P>0.05),见表1。

表1 两组患儿临床资料比较例(%)]Tab.1 Comparison of clinical data of children between two
2.3多因素Logistic回归分析 将上述有统计学意义的因素进行多因素回归分析,发现意识障碍(OR=1.430,95%CI:1.019~2.008)、入院mRS≥3分(OR=1.376,95%CI:1.013~1.868)及缓解期免疫状况(OR=1.573,95%CI:1.123~2.204)均是患儿预后的独立影响因素(P<0.05),见表2。

表2 患儿预后的多因素Logistic回归分析Tab.2 Multivariate Logistic regression analysis of children′s prognosis
2.4不同预后患儿免疫指标比较 预后不良组IgA、IgG及IgM水平增高更为显著,均有统计学意义(P<0.05);预后不良组CD3、CD4水平均低于预后良好组(P<0.05),预后不良组以CD4降低和CD4/CD8比值降低更为显著(P<0.05),见表3。

表3 两组患儿免疫指标比较Tab.3 Comparison of immune indexes of children between two
2.5相关性分析 Pearson相关性分析结果显示,外周血CD4/CD8水平与mRS评分呈负相关(r=-0.574,P<0.001),而其他免疫指标与mRS评分无显著相关性(P>0.05),见图1。
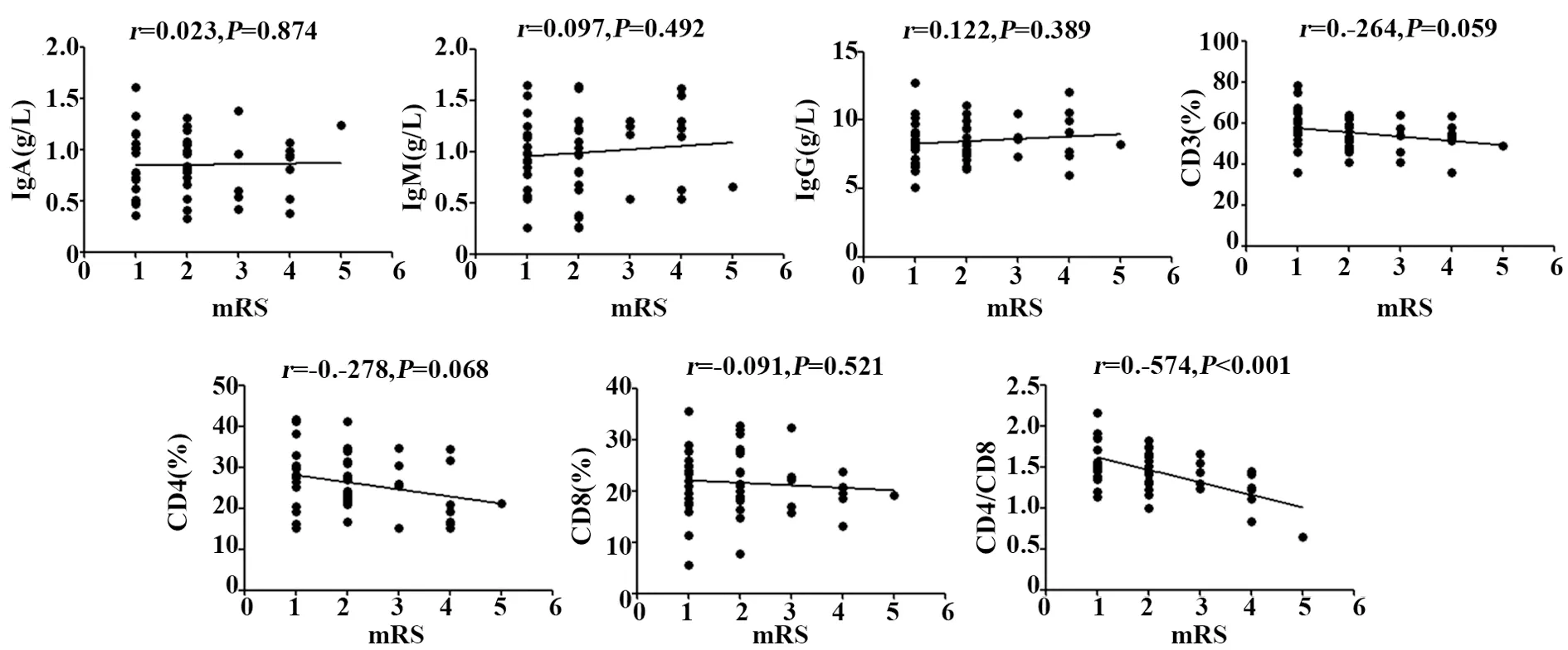
图1 免疫指标与患儿mRS评分的相关性Fig.1 Correlation between immune indexes and mRS scores
3 讨论
相较于成年患者,自身免疫性脑炎患儿临床表现、抗体水平、治疗方案及预后情况均存在较大差异[8]。本研究纳入患儿临床表现多为精神行为异常、癫痫发作、局灶性神经症状及体征,可能是边缘叶、颞叶、额叶等受损所致,且急性发病比例较高,常伴有前驱性感染,与既往报道结论相符[9]。提示临床以精神行为异常、癫痫发作、局灶性神经症状及体征为突出表现的患儿需要警惕自身免疫性脑炎发生,同时需注意筛查和排除全身肿瘤和颅内肿瘤。
自身免疫性脑炎患儿常会遗留神经症状、精神行为异常、记忆力下降等,致残、致死风险较高,因此分析其预后影响因素十分必要。Dong等[10]研究报道,患儿临床症状及体征与预后关系密切。本研究显示,意识障碍是影响患儿预后的独立危险因素,原因可能为意识障碍患儿咳嗽反射减弱加大患儿感染风险,导致不良预后。因此,对于存在意识障碍的患儿应加强临床护理,避免感染而加重病情。当患儿出现意识障碍、频繁癫痫发作或癫痫持续状态、肢体运动障碍及中枢性通气障碍时,需要入住PICU[11]。本研究预后不良患儿均入住PICU,且入院mRS≥3分也是预后独立影响因素,提示病情严重患儿应给予多学科综合治疗,改善临床症状。本研究初步随访资料显示缓解期免疫功能异常患儿常伴有明显的自主神经症状或中枢性通气障碍,可能引起此类患儿预后不良。但预后与其抗体类型无关,与既往报道结果不符[12]。可能原因为:①本研究纳入患儿抗体类型较少;②部分患儿病例资料中缺少抗体检测资料。急、慢性感染诱发的脑部实质性T细胞浸润是自身免疫性脑炎的主要病理学基础,T淋巴细胞主要介导细胞免疫,其表面有大量特异性识别抗原,参与抗原识别、清除异体抗原等免疫反应[13]。CD3细胞的主要功能是传递抗原信息,激活早期免疫反应。CD4是调控免疫反应的关键细胞,可促进免疫细胞增殖、分化。CD8属于细胞毒性T细胞,可特异性杀伤靶细胞,其功能与CD4细胞相反,CD4/CD8水平可动态反应机体免疫状态。临床观察发现,T细胞水平及数量在自身免疫性脑炎患者中下调[14]。本研究显示,预后不良组CD3、CD4水平均低于预后良好组,且预后不良组以CD4水平降低和CD4/CD8比值降低更为显著,提示细胞免疫与患儿预后有关。免疫球蛋白存在于人体血清和体液中,是B淋巴细胞产生的特异性抗体,可反映体液免疫功能[15]。本研究中预后良好组IgA、IgG及IgM水平均低于预后不良组,说明不良预后患儿的体液免疫处于亢进状态,史肖鹤等[16]研究指出,自身免疫性脑炎患者出现体液免疫功能紊乱,可能是中枢神经系统与免疫系统共同作用的结果,但具体影响机制尚未阐明,有待深入分析。相关性分析结果显示,患儿外周血CD4/CD8水平与mRS评分呈负相关,进一步说明患儿细胞免疫状态与其预后情况密切相关,CD4/CD8是患儿预后评估的潜在指标。但本研究属于回顾性研究,且观察病例数较少,后期将努力设计前瞻性、大样本研究方案继续探讨上述免疫指标对自身免疫性脑炎患儿预后的具体评估作用。
综上所述,意识障碍、入院mRS≥3分及缓解期免疫异常均是自身免疫性脑炎患儿预后的独立影响因素,且外周血CD3、CD4水平显著降低及IgA水平显著增高与预后不良有关。