326例特发性膜性肾病的临床和病理特点及预后分析①
2020-12-18廖雪玲尹友生覃新芳韦家智阳玉中
廖雪玲,尹友生,欧 俊,覃新芳,韦家智,阳玉中
(桂林医学院附属医院,广西 桂林 541001)
特发性膜性肾病(Idiopathic membranous nephropathy, IMN)是一种常见的自身免疫性肾小球疾病,是成人肾病综合征的主要病因,其病理表现为肾小球基底膜上皮细胞内免疫复合物的形成和肾小球基底膜的弥漫性增厚。肾小球足细胞和(或)基底膜的抗原形成免疫复合物,激活补体,导致滤过屏障受损,进而引起蛋白尿等临床表现[1]。有研究表明,特发性膜性肾病的缓解率、并发症的发生、预后等与患者的年龄有很大的关系[2]。笔者从不同年龄段分析了IMN患者的临床、病理特点以及预后情况,为IMN的临床诊疗及预后评估提供一定的理论依据。
1 研究对象与方法
1.1 研究对象
回顾性分析2010年1月至2019年12月326例IMN患者临床、病理特点以及预后。326例中男186例(57.06%),女140例(42.94%),男∶女=1.33∶1;年龄16~75岁,中位年龄50岁。纳入标准为肾穿诊断为膜性肾病,且排除乙肝、系统性红斑狼疮、糖尿病、药物、肿瘤等继发因素。
1.2 研究方法
1.2.1 一般资料 收集患者的基本信息,如年龄、民族、血压、BMI指数等,并根据WHO对年龄的划分标准,将IMN患者分为以下3组:16岁≤年龄≤44岁为青年组(n=92例,28.22%),45岁≤年龄≤59岁为中年组(n=166例,50.92%),年龄≥60岁为老年组(n=68例,20.86%)。
1.2.2 实验室检查 收集IMN患者实验室生化等指标,如24 h尿蛋白定量(24 hPro)、血红蛋白(Hb)、TP(总蛋白)、ALB(血浆白蛋白)、FBG(空腹血糖)、尿素氮(BUN)、肌酐(Cr)、甘油三酯(TG)、总胆固醇(CHOL)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、补体C3、IgG等。
1.2.3 病理资料 根据邹万忠教授主编的第4版《肾活检病理学》标准,将IMN的病理分型分为 5 期(Ⅰ~Ⅴ期)[3]。光镜重点观察系膜与基底膜增生程度、肾小球硬化、肾小管间质和肾小血管的病变性质和程度,根据肾小管、肾间质病变分布及程度分为小灶性(总面积小于25%)、多灶性(占总面积25%~50%)、弥漫性(占总面积的75%以上)。冰冻切片直接免疫荧光法观察肾组织中 IgA、IgG、IgM、C3、 C4、C1q 及Fib等,观察免疫球蛋白和补体沉积的种类、强度及部位。
1.3 IMN的治疗与预后标准
IMN的治疗方案均参照2014年《中国成人肾病综合征免疫抑制治疗专家共识》[4]进行治疗,治疗结局分为完全缓解(CR)、部分缓解(PR)或无反应(NR),出现CR即为观察终点,PR、NR观察期至少为12月,不足12月者予以剔除,最长观察期为83个月。CR定义为尿蛋白排泄低于300 mg/d,血清肌酐水平稳定;PR定义为尿蛋白排泄少于3.5 g/d或少于基线蛋白尿的50%,且血清肌酐水平稳定;当尿蛋白排泄量维持在基线值的50%以上或血清肌酐水平逐渐升高时或出现严重并发症,如尿毒症、严重感染等,即为NR[2]。
1.4 统计学方法

2 结果
2.1 不同年龄组临床资料对比
青、中、老年3组IMN患者的一般资料及实验室检查存在一定的差异性:除去30例原有高血压病史(青年组2例、中年组18例、老年组10例),3组IMN患者之间收缩压具有统计学意义(P<0.01),老年组收缩压均高于青年组与中年组;3组IMN患者的高血压发生率有统计学意义(P<0.01),老年组IMN高血压发生率明显比中、青年组高;老年组的血红蛋白(Hb)低于青年组(P<0.01)和中年组(P<0.05);老年组尿素氮(BUN)高于青年组及中年组(均P<0.01),中年组的尿素氮也比青年组高(P<0.01);3组患者的性别、民族、BMI值、水肿、24 h尿蛋白定量、血尿、TP、ALB、FBG、Cr、TG、CHOL、LDL、C3、IgG等比较差异无统计学意义。详见表1~表2。
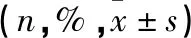
表1 不同年龄组IMN患者一般资料及临床表现对比
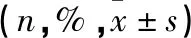
表2 不同年龄组IMN患者实验室指标对比

(续表2)
2.2 不同年龄组病理资料对比
326 例特发性膜性肾病中,除去9例因组织损坏无法分期或因冰冻切片无球等原因,对317例IMN进行病理分析,以Ⅱ期膜性肾病表现为主(71.29%)。免疫荧光以 IgG 沉积为主(94.95%),其后依次为补体 C3 、 IgM 、补体 C1q 、纤维蛋白相关抗原Fib 、IgA沉积。接近一半IMN患者病理表现有肾小球硬化(46.06%)以及系膜增生者(40.69%),少量伴新月体形成(5.36%),且大多数IMN患者有间质性的病理损伤,表现为肾小管萎缩、间质纤维化以及肾小动脉管壁增厚者(或管腔狭窄)。病理表现详见图1。

图1 317例IMN患者病理特点
317例IMN患者青、中、老年3组病理表现以Ⅱ期膜性肾病为主,且以中年患者发病居多。3组Fib、肾小球硬化、肾小管萎缩、肾间质纤维化比较差异有统计学意义(P<0.05),IgG、IgM、IgA、C3、C1q、新月体、系膜增生硬化、肾小动脉管壁增厚比较差异无统计学意义(P>0.05)。3组间病理特点比较详见表3。

表3 各年龄组肾脏病理表现(n,%)

(续表3)
2.3 不同年龄组治疗效果对比
除去观察期不足12月以及失访等原因的患者共100例,剩余216例进行治疗效果观察分析,3组的疗效比较差异无统计学意义(P>0.05),详见表4。3组IMN患者治疗前后的24 h尿蛋白定量、ALB、血Cr比较有统计学意义(P<0.05)。治疗后24 h尿蛋白定量较治疗前基线值明显下降,治疗后ALB较治疗前基线值明显好转,3组治疗后血Cr较治疗前均稍有升高。详见表5。

表4 3组IMN患者疗效(n,%)
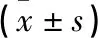
表5 3组IMN患者治疗前后24 hPro、ALB、Cr比较
2.4 影响预后的因素
以IMN治疗预后缓解程度(缓解=CR+PR,未缓解=NR)作为因变量探究年龄、性别、是否水肿、是否患有高血压;Hb、FBG、Cr、ALB、BUN、FPG、Cr、24 hPro等实验室检查以及免疫组化、是否伴有肾小球硬化、新月体、肾小管萎缩、肾间质纤维化、肾小动脉增厚等病理特点对该病治疗预后是否有影响,Logistics回归分析发现Cr、LDL、肾小球硬化、肾小动脉增厚、肾间质纤维化是影响IMN治疗预后的危险因素(P<0.05)。详见表6。

表6 IMN治疗预后因素分析
3 讨论
膜性肾病(Membranous nephropathy)是成人肾病综合征最常见的病理类型,特发性膜性肾病(IMN)占膜性肾病的20%以上,当患者有原发性肾病而无继发性肾病,如乙型肝炎相关肾炎、狼疮性肾炎或恶性肿瘤时,可诊断为特发性膜性肾病[5-6];约40%的IMN患者在5~15年内进展为终末期肾功能衰竭[7],对IMN患者个人、家庭以及社会造成巨大的生理及经济负担,因此,对IMN疾病临床特点及预后认知,及早甄别影响IMN的预后因素,可能有助于延缓该疾病的进展。
本研究IMN患者共326例,男女比例为1.33∶1,发病年龄中位数50岁,肾病综合征表现达81%以上,超过半数的患者伴有血尿,临床表现与国内外研究报道相似[8-9]。本研究IMN患者老年组的收缩压及高血压发生率比中青年高,老年患者BUN较中青年组高,这可能与老年患者血管僵硬及弹性下降、肾脏结构组织退化有关。
本研究显示IMN患者病理特点分期以Ⅱ期膜性肾病为主,3组肾小球硬化、肾小管萎缩、肾间质纤维化比较具有统计学意义,且老年人的肾小球硬化、肾小管萎缩、肾间质纤维化发生比例较中青年组高,Logistics回归分析也提示肾小球硬化、肾间质纤维化是影响IMN预后的危险因素,这可能与老年IMN患者疾病过程中合并高血压,导致肾小球及肾间质损伤有关[10]。
本研究3组IMN患者治疗效果无统计学意义,可能与以下因素有关:①本研究未设定统一的观察终点时间有关。②这是一项单中心回顾性临床研究。③观察时间部分偏短,后续随诊有一定程度的丢失,可能会导致最终数据的偏差。因此,需要大规模临床和基础研究来进一步证实这些结果,但3组IMN患者治疗后24 h尿蛋白定量、血浆白蛋白情况均改善良好。
左科等[11]研究表明肾活检时Cr升高以及病理上肾小管间质慢性化病变是影响IMN患者预后的独立危险因素。倪小秋等[12]研究发现LDL水平与蛋白尿相关较密切,脂质通过肾脏微血管损伤、内皮功能损伤等途径促进肾脏结构及功能的损伤。Gupta 等[13]认为肾小球硬化是IMN进展的重要危险因素。本研究中经Logistics回归分析显示Cr、LDL、肾小球硬化、肾小动脉增厚、肾间质纤维化是影响IMN预后的危险因素,这与上述研究是基本符合的。
综上所述,本研究结果提示IMN好发于中老年、男性患者,主要临床表现为肾病综合征,主要病理分期为Ⅱ期膜性肾病。Cr、LDL、肾小球硬化、肾小动脉增厚、肾间质纤维化是影响IMN预后的危险因素,因此,IMN患者应该及时就诊,临床诊断肾病综合征后,如无禁忌及时进行肾脏病理穿刺,积极个体化治疗,缓解危险因素,保护肾脏功能,改善预后,提高疾病治愈缓解率,减轻患者家庭及社会负担。本研究不足之处是单中心回顾性研究,今后我们将扩大样本量,进行多中心、前瞻性,并且增加一些预测指标,以便得到更多IMN的诊疗依据。
