单导联长时程心电图在慢性心力衰竭患者心脏节律特点分析中的应用价值
2020-12-14夏旭辉尹琼刘曼华唐敏
夏旭辉,尹琼,刘曼华,唐敏
心肌重构、肾素-血管紧张素-醛固酮系统(RAAS)及交感神经系统过度激活可导致慢性心力衰竭(CHF)患者心脏正常节律发生改变,而CHF患者24 h动态心电图(ECG)的心脏节律变化是否具有特征性目前仍无明确定论。CHF是多种心脏疾病进展至终末阶段的一种临床综合征,患者以呼吸困难、水肿及乏力为主要临床表现;其中CHF症状、体征稳定>4周又称稳定性心力衰竭[1]。流行病学研究显示,世界范围内成年CHF发病率可达0.8%~2.0%,其中70岁以上人群发病率接近10.0%[2-3]。已有研究显示,长时程ECG可连续记录24 h ECG节律变化的特征,能够准确反映心脏正常节律、心律失常及外界刺激下心电改变情况[4]。CHF患者因神经内分泌处于失衡状态,更易出汗,使用常规12导联长时程心电系统监测患者心律失常特征时,部分患者常因多处皮肤直接接触电极片出现过敏、瘙痒等不适而难以耐受,导致其依从性明显降低;而单导联长时程ECG则可避免以上问题,检查过程中仅需1对电极贴片,粘贴相对简单、方便,患者检查依从性明显提高。研究发现,心电散点图大数据分析可整体、动态、快捷地诊断心脏节律异常[5]。本研究采用单导联长时程ECG分析CHF患者心脏节律特点,旨在为临床治疗提供更多参考,现报道如下。
1 对象与方法
1.1 研究对象 回顾性选取湖北省天门市第一人民医院2016年1月—2018年10月收治的行单导联长时程(24 h)ECG检查的CHF患者82例为研究对象。纳入标准:(1)符合慢性收缩性心力衰竭的诊断标准[6],即在慢性心脏疾病基础上出现呼吸困难、活动受限及下肢水肿等症状、体征,左心室射血分数(LVEF)<40%;(2)检查时急性症状已得到控制,可完成长时程(24 h)ECG检查。排除标准:合并其他影响ECG检查结果的精神系统疾病者;临床资料不全者。本研究经湖北省天门市第一人民医院伦理委员会批准。
1.2 分组 根据心律失常发生频率将患者分为罕发组(心律失常占心搏总数的比例<0.1%,26例)、偶发组(心律失常占心搏总数的比例为0.1%~1.0%,34例)及频发组(心律失常占心搏总数的比例>1.0%,22例)。
1.3 单导联长时程ECG检查方法 检查仪器采用康泰TLC5000 4000型单导联贴片式动态心电记录仪,规格为80 mm×43 mm×14 mm。检查时将电极片贴附于患者胸骨柄上端。采样参数设置为:频率≤3 200 Hz,输入阻抗≥10 MΩ,动态输入范围为6 mV,耐极化电压±300 mV。心电信号分析采用自带V2.0分析软件,行散点图动态画图和逆向ECG分析,同时结合常规模块和直方图逆向技术行波形校正。采用散点图大数据图形特征分析、诊断心律失常,其中室性并行心律散点图特征为直角、钝角或“Y”形;房性并行心律为锐角或三轮风车;由2名中级及以上职称ECG医师共同给出诊断结果。
1.4 观察指标 (1)比较三组一般资料,包括性别、年龄、心率、合并症(冠心病、高血压)、脑钠肽(BNP)、超声心动图指标〔左心室直径(LVD)、左心房直径(LAD)、室间隔厚度(IVS)、LVEF〕;(2)观察三组心律失常发生情况及心脏节律特点。
1.5 统计学方法 采用SPSS 24.0软件进行数据分析。采用Kolmogorov-Smirnov检验进行正态性检验,符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用SNK-q检验;计数资料以相对数表示,组间比较采用χ2检验。双侧检验水准α=0.05。
2 结果
2.1 三组一般资料比较 三组性别、年龄、心率、冠心病发生率、高血压发生率、BNP、LVD、LAD、IVS、LVEF比较,差异无统计学意义(P>0.05,见表1)。
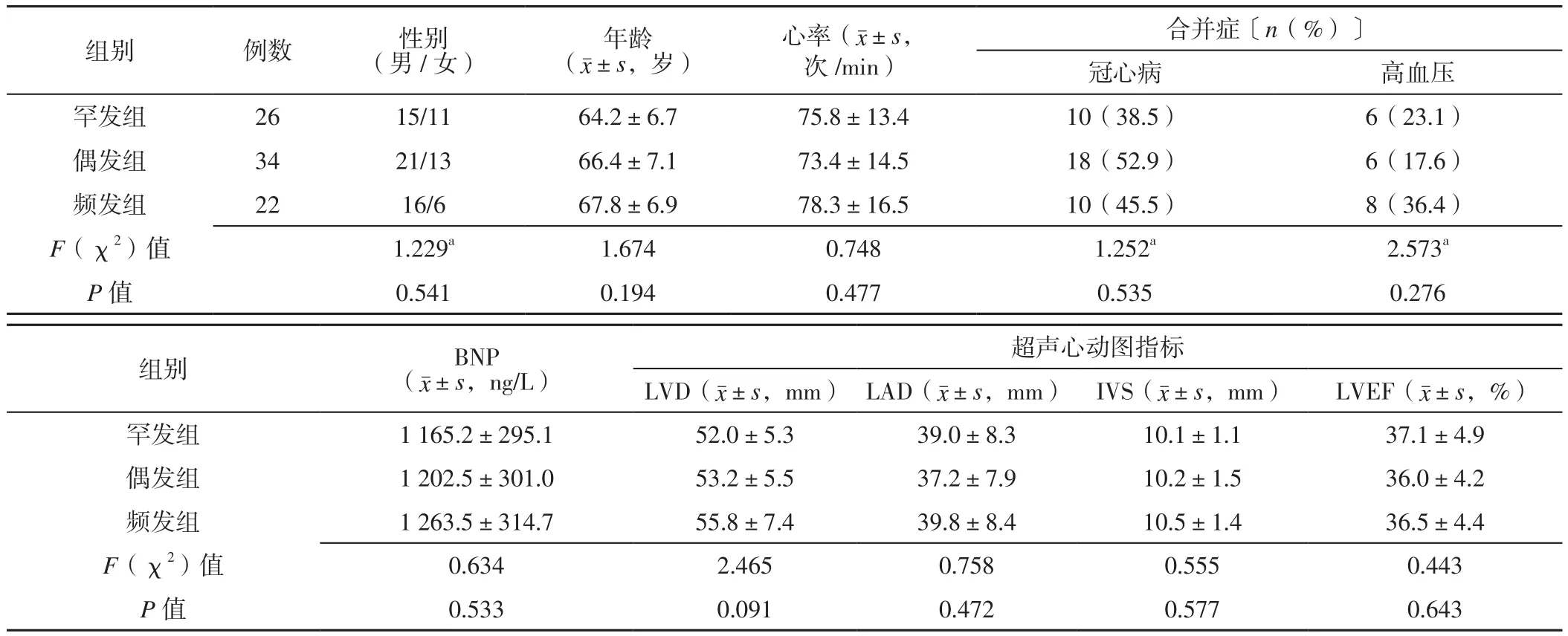
表1 罕发组、偶发组、频发组一般资料比较Table 1 Comparison of general data of rare group,incidental group and frequent group
2.2 三组心律失常发生情况及心脏节律特点 罕发组均出现房性心律失常(房性期前收缩发生次数为29~80次、中位发生次数为70次),其中成对房性期前收缩18例、短阵房性心动过速10例;出现室性期前收缩22例,其中发生次数≤5次18例、>5次4例;出现二度Ⅱ型窦房传导阻滞1例。罕发组单导联长时程心电Lorenz-RR散点图整体呈主导节律周围稀疏散点分布;房性期前收缩散点图主要呈三分布图形,由于受窦性节律变化的影响,房性期前收缩前点和后点分别位于棒状图的四周;室性期前收缩散点图呈四分布,室性期前收缩联律间期不受窦律间期变化的影响,室性期前收缩斜率与X线垂直(见图1)。
偶发组均出现房性心律失常(房性期前收缩发生次数为121~344次,中位发生次数为162次),其中阵发性房性心动过速20例、房性并行心律16例、房性期前收缩未下传8例;出现室性期前收缩20例,其中多源性室性期前收缩10例、室性并行心律8例、单源性室性期前收缩2例。偶发组单导联长时程心电Lorenz-RR散点图整体呈主导节律外有较多散点分布,分布较广者更稀疏,分布较窄者更密集;房性期前收缩散点图多数呈四分布,房性期前收缩数量较罕发组增加,在四周散点分布上离散度相应增加;室性期前收缩散点垂直分布区域较罕发组更密集(见图2)。
频发组出现房性心律失常18例(房性期前收缩发生次数为317~10 641次,中位发生次数为2 591次),其中阵发性房性心动过速16例、房性并行心律12例、房性期前收缩未下传10例;出现室性期前收缩10例,其中单源性室性期前收缩4例、多源性室性期前收缩4例、室性并行心律2例。频发组单导联长时程心电Lorenz-RR散点图整体呈多分布或团块状分布;房性期前收缩数量大,加速区与减速区在近端形成片状分布,提示心房存在多个异位起搏点;室性期前收缩各非稳态吸引子之间界限不清,每个吸引子分布面积较大,表明存在多源性室性期前收缩(见图3)。
3 讨论
CHF患者24 h动态ECG的心脏节律变化是否具有特征目前仍无明确定论。使用常规12导联长时程心电系统监测CHF患者心律失常特征时,部分患者常难以耐受,依从性较差。单导联长时程心电Lorenz-RR散点图是以相邻的RR间期分别作为横、纵坐标作点形成的散点图,可反映节律间的联系或分布规律,且绘制24 h动态ECG的Lorenz-RR散点图可提高心律的整体观,直观性更强[7-8]。本研究采用单导联长时程ECG探索CHF患者心脏节律特点。
本研究结果显示,罕发组、偶发组、频发组LVEF比较无统计学差异,提示心力衰竭程度与心功能并无确切关系。本研究结果亦显示,罕发组均出现房性心律失常,出现室性期前收缩22例,出现二度Ⅱ型窦房传导阻滞1例;偶发组均出现房性心律失常,出现室性期前收缩20例;频发组出现房性心律失常18例,出现室性期前收缩10例;提示所有患者出现不同程度和不同类型的心律失常,且不同心律失常类型患者单导联长时程心电Lorenz-RR散点图呈现不同的特征,说明单导联长时程心电Lorenz-RR散点图能够更直观地显示心律失常的类型和心率变异程度,以上信息可为临床医师治疗CHF提供决策[9]。

图1 罕发组单导联长时程心电Lorenz-RR散点图Figure 1 Lorenz RR scatter plot of single lead long-term ECG in rare cases

图2 偶发组单导联长时程心电Lorenz-RR散点图Figure 2 Lorenz RR scatter plot of single lead long-term ECG in incidental group

图3 频发组单导联长时程心电Lorenz-RR散点图Figure 3 Lorenz-RR scatter plot of single lead long-term ECG in frequent group
有研究表明,心率变化和心律失常发生情况是临床医师评价CHF患者病情严重程度的客观指标[10]。笔者通过本研究发现单导联长时程ECG在分析CHF患者心脏节律特点方面较普通24 h动态ECG更具有优势。普通24 h动态ECG尽管能够观察具体心搏数、心律失常发生频率及时间,但表示方式相对抽象。而本研究所用Lorenz-RR散点图选择相邻RR间期分别作为横、纵坐标以形成散点集,能够有效反映心脏节律间相关性或分布规律;同时通过长时程(24 h)观察、绘制心搏间期图像有助于查看全部心搏,从而更准确地观察患者发生心力衰竭时的心脏节律变化,全面了解患者的心脏电节律特征性改变,有效地指导患者的临床后续治疗[11]。
综上所述,单导联长时程心电Lorenz-RR散点图能够反映CHF患者心脏节律特点,从而指导临床对CHF患者心脏节律的控制与治疗;同时单导联长时程ECG检查操作简便,通过与大数据散点图分析结合能更直观地反映CHF患者的心脏节律特点,方便临床调整后续治疗方案。但本研究纳入患者年龄偏大(平均年龄>66岁),且为单中心研究,所得结论可能存在偏倚,故仍有待后续研究进一步验证本研究结论。
作者贡献:夏旭辉进行文章的构思与设计、数据整理、结果分析与解释、论文撰写;尹琼进行研究的实施与可行性分析,负责文章的质量控制及审校,对文章整体负责、监督管理;刘曼华、唐敏进行病例收集、数据采集、英文修订。
本文无利益冲突。
