中西医结合治疗糖尿病气阴两虚型临床观察
2020-12-09张炜琦张林英梅群超
张炜琦,张林英,梅群超
(湖北省武汉市第一医院,湖北 武汉 430022)
糖尿病(DM)是因胰岛素受损导致其出现分泌缺陷或分泌障碍的代谢性疾病,伴有血糖升高、血脂异常等[1]。约有20%以上的2型DM患者为60岁以上的老年人,而DM引发的各种心、肾并发症和机体衰弱严重影响老年人的身体健康和生活质量[2]。胰岛素抵抗(IR)是2型DM的病理机制,是指机体的靶器官对胰岛素敏感性下降,导致机体分泌过多胰岛素,产生高胰岛素血症。因此,防治IR的机体代谢异常,对治疗DM具有临床意义。DM属中医“消渴”范畴。饮食不节、劳欲过度等均会导致消渴,而“痰”、“瘀”、“毒”是主要病机[3]。辨证可分为气阴两虚型、阴虚热盛型、脾虚痰淤型和气虚血瘀型[4]。本研究用中西医结合方法治疗DM气阴两虚型效果较好,报道如下。
1 临床资料
共100例,均为本院2017年5月至2019年5月收治患者,按随机数字表法分为对照组和观察组各50例。对照组男27例,女23例,年龄60~78岁,平均(69.58±8.24)年,病程3~12年,平均(7.46±4.29)岁。观察组男24例,女26例,年龄61~79岁,平均(70.27±7.83)岁,病程2~13年,平均(6.96±5.27)年。两组临床资料比较差异无统计学意义(P>0.05),具有可比性。
西医诊断标准:根据世界卫生组织公布的DM诊断标准[5],空腹血糖(FBG)大于等于7.0mmol/L,经葡萄糖耐量试验检测后显示糖负荷后2h血糖(P2hBG)大于等于11.1mmol/L,伴随轻度乏力、口渴等症状,且随机血糖浓度大于等于11.1mmol/L。
中医诊断标准:符合中医“消渴”相关症候[6]。倦怠乏力、口渴喜饮、五心烦热,舌红少津液,脉细而弦。
纳入标准:①符合DM中、西医诊断标准,属气阴两虚证;②年龄大于等于60岁,病程大于等于2年;③近期未服用过影响检验指标的药物。
排除标准:①1型DM,不属于气阴两虚型;②近期出现DM急性并发症;③存在心脑血管疾病和严重肝、肾功能异常;④孕妇和哺乳期妇女。
2 治疗方法
两组均给予饮食及运动干预、口服降糖药等常规基础治疗。限制食物热量,多吃蔬菜和粗纤维食品,限制饮酒及糖,摄入碳水化合物占总热量的55%~65%,蛋白质占总热量10%~15%,脂肪占总热量的25%~30%。根据工作性质和身体健康状况拟定适宜的运动,包括轻度运动(散步、清扫房间、购物)30min,中度运动(快走、骑车、上下楼梯)20min,重度运动(慢跑、跳舞、爬坡、打太极拳)10min,每天至少进行1~2次轻度运动或1次中度、重度运动。盐酸二甲双胍片(深圳市中联制药有限公司,国药准字H44024853)1g,每日1次;格列美脲片(江苏万邦深化医药股份有限公司,国药准字 H20010575)2mg,每日1次。均口服。
观察组加用健脾滋阴消渴汤。丹参10g,黄芪15g,苍术15g,麦冬10g,五味子8g,黄连6g,枸杞子10g,生地黄15g,桑叶10g。每日1剂,水煎,早晚各服1次。
两组均治疗3个月,检查前两天停用降糖药。
3 观察指标
IR水平:胰岛素抵抗指数(HOMA-IR)、空腹胰岛素(FINS)和胰岛素敏感指数(ISI)。
血糖水平:FBG、P2hBG和糖化血红蛋白(HbA1c)。
用SPSS20.0统计软件进行分析,计数资料以(%)表示、用χ2检验,计量资料以(±s)表示、用t检验,P<0.05为差异有统计学意义。
4 疗效标准
参考《中药新药临床研究指导原则》[6]。显效:FBG和P2hBG下降大于等于30%,HbA1c下降大于等于40%。有效:FBG下降大于等于20%和P2hBG下降小于30%,HbA1c下降10%~40%。无效:IR水平及相关血糖指标无明显改善且存在上升趋势。
5 治疗结果
两组临床疗效见表1。
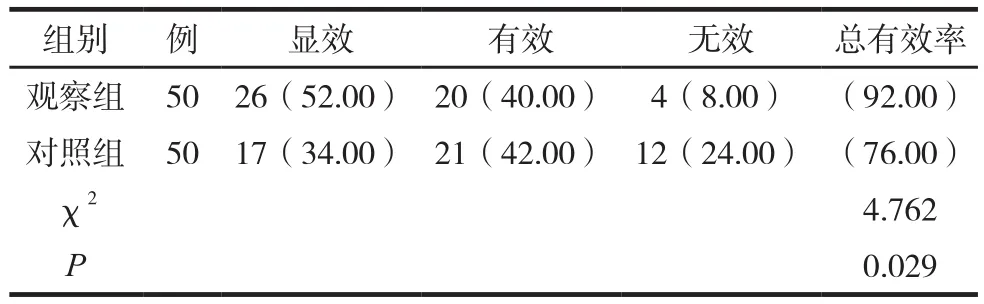
表1 两组临床疗效比较 例(%)
两组治疗前后IR水平见表2。
表2 两组治疗前后IR水平比较 (±s)
注:与本组治疗前比较,*P<0.05。
组别 FINS(mU/L) ISI HOMA-IR治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 11.54±3.28 6.27±2.43* -3.09±0.26 -2.13±0.24* 7.21±0.43 2.53±0.43*对照组 11.03±2.67 8.54±3.01* -3.04±0.32 -2.36±0.21* 7.36±0.38 3.06±0.42*t 0.856 4.149 0.857 5.100 1.848 6.235 P 0.394 <0.001 0.393 <0.001 0.068 <0.001
两组治疗前后血糖指标见表3。
表3 两组治疗前后血糖指标比较 (±s)
注:与本组治疗前比较,*P<0.05。
组别 FBG(mmol/L) P2hBG(mmol/L) HbA1c(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 11.63±2.37 6.95±0.84* 12.48±1.47 9.05±1.13* 9.84±0.41* 6.47±0.38*对照组 11.75±1.38 8.73±1.05* 12.64±1.44 11.27±1.26* 9.88±0.31* 7.19±0.45*t 0.309 9.360 0.679 9.275 0.550 8.644 P 0.758 <0.001 0.499 <0.001 0.583 <0.001
6 讨 论
DM属中医“消渴”、“消瘅”范畴。《素问·奇病论》曰“此人必数食甘美而多肥也,肥者令人内热,甘者令人中满,故其气上溢,转为消渴”,“五脏柔弱”易致“消瘅”。阴津亏损,燥热内盛为DM的主要发病机制[7]。阴虚生内热,兼痰浊瘀血。治当养阴补气,化湿健脾,调和五脏[8]。
健脾滋阴消渴汤中黄芪补气升阳,苍术燥湿健脾,丹参凉血消痈,活血祛瘀,麦冬、枸杞子养三脏之阴、清三焦之燥热,黄连、桑叶清热燥湿,五味子、生地黄滋补涩精、止渴除烦热、养阴生津。全方养阴补气,化湿健脾。黄芪能增强机体免疫力,通过氧化应激反应,抑制晚期糖基化终末产物的形成,降低IR水平,提高机体胰岛素敏感性[9]。枸杞子中的枸杞多糖能调节脂代谢紊乱,降低血糖水平,缓解胰岛素信号转导障碍[10]。调节糖代谢,增加脂联素水平,降低游离脂肪酸的含量,降低脂毒性。
中西医结合治疗DM气阴两虚型效果较好。
