右美托咪定复合罗哌卡因椎旁神经阻滞用于肺癌根治术后镇痛效果的系统评价
2020-12-09武丽芳于建设解雅英查木哈格
武丽芳,于建设,郝 伟,解雅英,查木哈格
(1. 内蒙古医科大学附属医院 麻醉科,内蒙古 呼和浩特 010050;2内蒙古自治区人民医院 麻醉科)
肺癌病人实施胸腔镜下肺癌根治术,手术创伤明显小于常规开胸手术,但胸腔镜仍有局部疼痛,术后镇痛的效果及安全性仍不容忽视。胸椎旁神经阻滞(thoracic paravertebral nerve block,TPVB)是胸科手术术后镇痛的新型方式[1],因其针对性强、并发症发生率低的特点而成为临床关注的热点。胸椎旁神经阻滞复合全身麻醉,可减少全麻用药并弥补全麻的不足,是目前胸科手术较好的术后疼痛控制方式[2]。 近年来研究发现右美托咪定(dexmedetomidine,Dex)与局麻药联合应用能增强外周神经阻滞作用[3],同时可以延长局麻药的作用时间,为胸科手术的术后镇痛提供了新思路。为给TPVB 用药选择提供循证依据,本研究拟采用右美托咪定复合罗哌卡因(ropivacaine,RP)行椎旁神经阻滞用于胸腔镜肺癌根治术,与常规的TPVB 罗哌卡因单用方案进行对照,旨在评估TPVB 技术中两种用药方案对肺癌胸腔镜手术病人术后的影响,现报道如下。
1 研究对象与方法
1.1 研究对象
将2016-10~2018-02 在内蒙古医科大学附属医院行全麻下胸腔镜肺癌根治术的98 例病人纳入研究,均经实验室和病理诊断确诊,术后病理明确为肺癌。其中男性58 例,女性40 例,年龄25~70岁,平均年龄47.6±6.7 岁,平均体重62.9±8.5kg,所有病人全部知情同意并经医院伦理道德委员会许可。纳入标准:①ASAⅠ~Ⅱ级,心功能及肝肾功能正常,无合并呼吸、循环系统疾病者;②无酒精、药物滥用史,经实验室检查无凝血功能异常及局麻药过敏;③愿意接受PCIA 及疼痛评分;④近1wk 内未应用α2 受体激动药、激素等药物。排除标准:①有慢性疼痛病史、神经系统疾病病史、穿刺部位有感染、自身免疫系统疾病者;②患有导致机体炎症因子水平异常的疾病者。
1.2 分组
用随机数字表将以上纳入对象分为D 组(右美托咪定复合罗哌卡因)和R 组(单纯罗哌卡因),每组49 例。每组病人均采用超声引导下的胸椎旁神经阻滞复合全身麻醉,每组药物如下:R 组0.5%罗哌卡因(15mL),D 组1.0μg/kg 右美托咪定+0.5%罗哌卡因(15mL)。两组在年龄、性别、病情程度、体重指数、穿刺操作时间、手术时间等比较具有均衡性(P>0.05)。
1.3 麻醉方法
2 组麻醉前准备一致,病人进入手术间后,建立静脉通路,连接监护仪行常规心电图(ECG)、心率(HR)、脉搏血氧饱和度(SpO2)及动脉血压(BP)监测,BIS 麻醉深度监护仪监测麻醉深度。两组均在全身麻醉前行超声引导下的胸椎旁神经阻滞。
1.3.1 操作方法 取手术体位,消毒铺巾,在超声引导下行椎旁间隙穿刺置管,找到胸椎棘突后,在T4~7棘突向术侧旁开2.5cm,使用超声探头在待选位置进行探查,在超声视窗中获取到椎旁间隙图像后,用20G 穿刺针进行穿刺,在实时超声下调整穿刺针位置后缓慢注入药物,阻滞完成后用酒精棉球测试相应区域皮温和触觉评估神经阻滞结果,平面固定后进行全身麻醉诱导,阻滞失败的病例剔除实验。
1.3.2 麻醉诱导2 组采用相同麻醉诱导,静脉注射咪哒唑仑0.03 mg/kg、舒芬太尼0.3 μg/kg、依托咪酯0.3mg/kg 和罗库溴铵0.6mg/kg 行麻醉诱导,肌松完善后插入双腔支气管导管,定位无误后连接呼吸机辅助呼吸。术中麻醉维持:靶控输注丙泊酚(2~4μg/mL)、瑞芬太尼(2~4ng/mL),间断推注苯磺顺阿曲库胺维持肌松。维持BIS 值40~60。维持HR 及MAP 波幅不超过基础值的20%。术中如心率增快,血压升高超过基础值25%时给予阿托品,术毕停用所有麻醉药。
1.3.3 术后镇痛 术后均使用静脉自控镇痛(PCIA),泵中注入药品为:舒芬太尼3μg/kg+帕洛诺司琼10μg/kg。镇痛时间为48h,当VAS 评分>3 分时,追加镇痛药物。
1.4 评价指标
1.4.1 入室后及手术过程监测 记录两组入室后(T0)椎旁神经阻滞成功后(T1)、插管后(T2)、切皮时(T3)、拔管前(T4)病人HR 和MAP。
1.4.2 手术后镇痛效果评价 记录术后2h、6h、12h、24h、48h 静息状态的VAS 疼痛评分。VAS 疼痛评分标准,总分为0~10 分,即0 分~10 分分别代表:没有疼痛至无法忍受的剧烈疼痛,评分越高代表疼痛程度越严重;记录48h 舒芬太尼累积消耗量以及PCIA按压次数;记录各组病人术后不良反应发生率。
1.4.3 血清炎症因子检测 比较两组手术前后(术前1d 及术后3d)血清IL-6、IL-10、TNF-α炎性因子等指标水平变化。IL-6、IL-10、TNF-α的标本测定以酶联免疫吸附法(ELISA)完成。
1.5 统计学方法
将获得数据经SPSS17.0 软件进行统计学处理,计量数据用均数±标准差(x±s)表示,组间比较行t检验,计数资料用百分比描述,率的比较采用卡方检验,以P<0.05差异有统计学意义。
2 结果
2.1 两组间MAP、HR水平的比较
两组病人血流动力学指标在相应时点上均在正常范围,T2时两组均有一定程度的插管反应,其中R 组插管反应程度更为明显;与R 组比较,D 组T1~T4时HR 均有所下降,其中T2、T3节点下降程度具有显著性(P<0.05);与R 组比较,D 组T1~T3时MAP 均有下降,而T4节点略有升高,其中T2、T3节点下降程度具有显著性(P<0.05),两组T3、T4节点MAP、HR 水平均较T0~T2节点下降明显(P<0.05)(见表1)。
2.2 两组VAS评分的比较
两组病人术后静息VAS 评分比较,在术后6h、12h、24h 等时点,D 组评分较R 组降低明显(P<0.05)(见表2)。
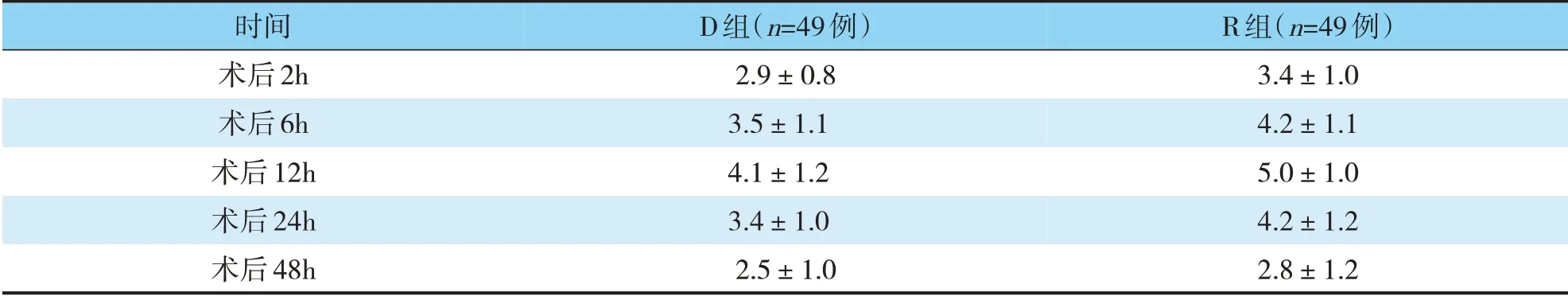
表2 两组病人术后VAS评分情况(n=98,x±s)

表1 MAP和HR情况(n=98,x±s)
2.3 两组间手术前后血清IL-6、IL-10、TNF-α水平的表达情况
两组间血清IL-6、IL-10、TNF-α水平比较有差异,与R 组比较,D 组IL-6、TNF-α水平均降低(P<0.05),IL-10水平则升高(P<0.05)(见表3)。
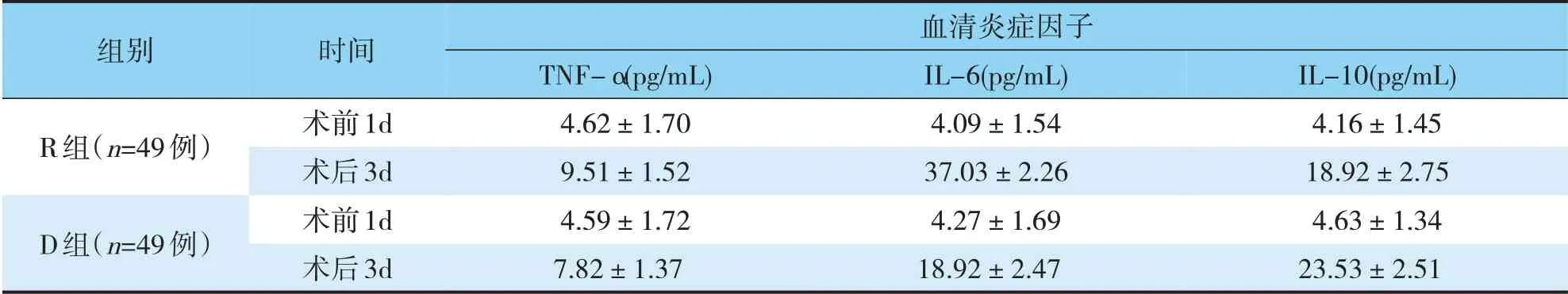
表3 两组间血清IL-6、IL-10、TNF-α水平的比较(x±s)
2.4 两组舒芬太尼消耗及术后不良反应发生率比较
R 组术后48h舒芬太尼消耗量为35.2±8.0μg,D组术后48h舒芬太尼消耗量为31.9±7.0μg,D组较R组稍降低,但差异不显著(P>0.05);D 组、R 组术后不良反应(恶心、呕吐、眩晕、嗜睡等)发生率分别为12.24%(6/49)和14.28%(7/49),组间比较差异不显著(P>0.05)。
3 讨论
在胸腔镜肺癌根治术中,病人常常会因手术对机体组织器官的损伤而出现较为严重的术后疼痛,这种疼痛刺激造成的机体应激状态若得不到有效控制、长时间迁延不愈,将逐渐演变成慢性疼痛而带来严重后果。比如容易诱发肺部感染与炎症,甚至会引发严重的心血管并发症等。此类胸科手术后疼痛的慢性化演变机制可能在于肋间神经损伤、炎症反应及神经敏化等,与肿瘤复发、切口类型等也有关联[2~5]。有效的围手术期镇痛可以切断疼痛慢性化途径,可以减轻手术创伤及机体神经内分泌反应,改善体液免疫功能,对病人的术后康复和生活质量保证非常关键。目前,肺癌根治术的常用麻醉方法为全身麻醉,而术后镇痛方案以静脉自控镇痛为主,但既往研究证实[3~7],在静脉自控镇痛中,由于阿片类镇痛药物的大剂量应用,常引起部分不良反应及镇痛不足等情况。近来有文献报道[8],阿片类药物的滥用有引起自身细胞和组织损伤,导致肿瘤复发和转移的风险。其它镇痛途径如胸段硬膜外镇痛被证明为有效的镇痛方式,但这种镇痛方案无法避免诱发气胸、神经损伤和硬膜外血肿等并发症的风险。
TPVB 复合全身麻醉是胸科手术麻醉与镇痛的新方式,TPVB 通过在手术切口对应的胸椎旁间隙置管或穿刺给药,可产生给药部位一侧邻近多个节段躯体和交感神经的阻滞效应,从而获得有效镇痛,而且阻滞效果可持续作用到术后炎症阶段。由于椎旁神经阻滞为单侧阻滞,仅产生一侧胸壁的麻醉效果,因而血流动力学较为稳定、肺部并发症少[9,10]。近年来,结合可视化技术的应用使得TPVB在胸腔镜肺癌根治术术后镇痛中的应用也日渐广泛。右美托咪定(Dex)为α2 肾上腺素能受体激动剂,其交感神经抑制作用可被用来降低病人的应激反应。Dex 的中枢镇静作用部位为第四脑室旁的蓝斑核,而在外周区域阻滞中的作用机制尚无统一定论。既往研究证实Dex 主要通过作用于脑、脊髓和外周神经的各亚型α2-AR,偶联G 蛋白调节第二信使系统和离子通道,而实现镇静、镇痛、抑制交感活性等生物效应[11~13]。一些学者提出Dex 混合长效酰胺类局部麻醉药应用于外周神经阻滞,可减缓局麻药吸收、延长局麻药作用时间,而在TPVB 中Dex 复合区域阻滞的局麻药应用能否改变其麻醉效果,目前国内外报道尚不多见。
本研究选择右美托咪定复合罗哌卡因行TPVB并于麻醉诱导前实施,结果表明,采用1.0μg/kg右美托咪定+0.5%罗哌卡因(15mL)的D 组,术中MAP、HR 水平比单纯应用罗哌卡因的R 组有所降低,术中血流动力学更加稳定。比较明显的是D 组在气管插管时血流动力学稳定性更高,证实右美托咪定的应用对血流动力学指标、呼吸功能的影响较小,达到了抑制插管反应的作用,而单纯的罗哌卡因组并未产生类似的作用。这可能与右美托咪定缓慢入血,通过拮抗超极化阳离子电流(ZD-7288)的激活而发挥了增强抗交感神经的作用有关。本研究发现,在TPVB 中右美托咪定复合罗哌卡因的应用有利于术后镇痛效果的提升。本研究显示,在术后6h、12h、24h 等时点,D 组的静息VAS 评分评分较R组降低明显(P<0.05);证实由于右美托咪定的抗交感和镇痛作用的辅助,局部神经阻滞效应增加,有效减轻病人术后各时间点的疼痛程度。由于、增强了镇痛作用效果、延长了作用时间,术后48h 内追加镇痛药情况也好于单纯应用罗哌卡因的R 组,而且并未增加术后不良反应,进一步证实了胸椎旁阻滞中右美托咪定复合罗哌卡因的应用在缓解术后疼痛方面有明显的疗效。
当机体处于过渡应激状态时,机体免疫应答机制下炎症反应因子如白介素-6(IL-6)、白介素-10(IL-10)及免疫反应重要细胞因子(TNF-α)等大量生成。炎症反应失衡是导致各类手术并发症,影响病人预后的重要因素之一。近年来不少研究都肯定了右美托咪定具有的抗炎效应,在动物模型实验中发现,右美托咪定通过下调或抑制炎症因子的释放来发挥抗炎作用[14~16]。Hanan 等[17]研究认为,右美托咪定减轻炎症反应的机制可能与抑制NLRP3 炎性小体活性及降低髓过氧化物酶活性等有关。Yugeesh[18]等一项研究显示,右美托咪定可通过抑制交感神经活性、抑制氧化应激等机制发挥抗炎作用。KAMDAR[19]等学者发现右美托咪定可抑制炎症条件下TNF-α的生成,而后者是导致炎症反应的和神经病理性疼痛的关键介质。本研究对两组术后的血清炎性因子进行了指标检测,发现,与R 组比较,术后3d 时D 组IL-6、TNF-α水平均降低(P<0.05),IL-10(机体应激反应负调节因子)水平则升高(P<0.05),这与其他学者的研究结论相一致。 表明,右美托咪定复合罗哌卡因行TPVB 能有效抑制机体炎症水平,能减少急性期血清炎症因子IL-6、TNF-α表达,提高抑炎因子IL-10 的表达,减轻急性炎症反应程度,一定程度上减轻细胞免疫功能抑制,进而发挥器官保护作用。今后的研究中,我们将进一步探究Dex 在抗炎抗氧化效应中的作用机制。
综上所述,胸腔镜肺癌根治术病人应用右美托咪定复合罗哌卡因行椎旁神经阻滞,围术期血流动力学稳定,可以更好的减轻术后疼痛,镇痛效果值得肯定,对抑制术后急性炎症反应也有促进效果,较单用罗哌卡因的用药方案更有优势。在今后临床中将进一步积累样本量,继续探讨右美托咪定增强罗哌卡因椎旁神经阻滞的效果,评估它们对胸科手术病人的影响。
