鼻脑型毛霉病病原菌及发病机制研究进展
2020-12-08冯亚辉李秀国史冬梅
冯亚辉 李秀国 史冬梅
1济宁医学院,山东济宁,272001;2济宁市第一人民医院耳鼻喉科,山东济宁,272001;3济宁市第一人民医院皮肤科,济宁市第一人民医院医学真菌实验室,山东济宁,272001
毛霉病是毛霉目真菌感染引起的一种致死性真菌感染性疾病。按照感染部位分为鼻脑型、肺型、胃肠型、皮肤型、播散型等,其中鼻脑型毛霉病最为常见。鼻脑型毛霉病是特指毛霉菌通过皮肤黏膜交界处进入鼻腔,蔓延至上颚、鼻窦、眼眶,最后因血管侵袭或骨质破坏引起颅内感染的一种毛霉病。鼻脑型毛霉病临床表现为鼻部及周边软组织为中心的剧烈炎症,真菌进一步侵袭出现血管栓塞、组织坏死,引起一系列症状和体征。本病通常急性起病,但也有少数呈现慢性病程。存在基础疾病或不正确干预,本病可迅速进展,数天至数周即可造成死亡。
1 病原菌
1.1 病原菌概况 毛霉目真菌菌丝发达,大多数腐生,少数可寄生于人、种子植物或其它真菌上。毛霉病最常见致病菌为根霉、毛霉和横梗霉属,其次是根毛霉、小克银汉霉属、鳞质霉菌属、瓶霉菌属[1-3]。笔者根据全球病原学荟萃分析结果绘制致病菌区域分布图[4](图1),分析发现根霉属依旧为世界范围内最常见的毛霉病病原菌,也是鼻脑型毛霉病最常见的致病菌。近年来,由横梗霉属与鳞质霉属造成的感染病例在亚欧地区开始增多[5]。西班牙一家医院调查发现横梗霉属是该区域毛霉病的主要病原菌[6];加拿大安大略省的一项区域回顾显示,该地鼻脑型毛霉菌病90%是由根霉属感染所致[7]。我国毛霉病中常见的致病菌以多变根毛霉(现更名为不规则毛霉)最为常见,其次为米根霉[8];但米根霉是鼻脑型毛霉病最常见的病原菌。上述综合证据表明毛霉病致病菌种在全球分布既具有统一性,又存在地域间差异。
全球毛霉病的整体病死率为40%~80%,与患者的基础情况和感染类型有直接相关性[6,9]。毛霉病的常见分型中鼻脑型毛霉病占比为34%,远高于皮肤型(22%)与肺型(20%)。鼻脑型毛霉病发病初期(1~4周)总体生存率约占确诊病例的59.5%,且与患者不同的基础状况与接受的治疗有关,面部大面积坏死和神经系统受累仍是预后较差的指标(存活率分别为33%和39%)。尽早开始治疗对生存率也有相当大的影响,发病前12天内的积极治疗生存率可提升至61%,相反未早期治疗或未治疗患者生存率仅为20%[10]。因此正确诊断、及时治疗显得尤为重要。
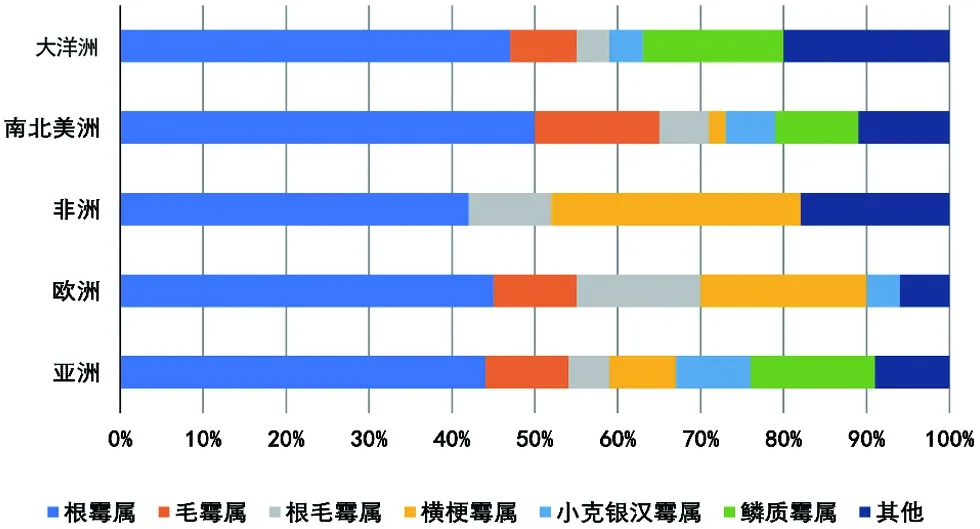
图1 全球不同区域毛霉病病原体分布图
1.2 病原菌的感染途径 毛霉目真菌多为环境菌或发酵菌种,空气中有孢子分布,患者由于吸入空气中的孢子而感染。在有易感因素人群中,感染部位存在有利于毛霉菌生长的微环境,孢子便可局部定植,菌丝可直接沿血管侵袭或孢子通过血液循环向周围组织蔓延。通常先累及鼻腔、鼻甲及口腔、上颌窦、嘴唇等微循环丰富软组织,随后菌丝进一步扩散侵袭蝶窦、海绵窦、额窦、颅骨底,进而感染眼球或颅内。
对于无易感因素人群,报道的感染途径主要与损伤有关,包括外伤(如自然灾害、机动车事故、战区简易爆炸装置或医源性损伤)、手术或烧伤[11-13]。
1.3 病原菌的检查与鉴定
1.3.1 组织病理学检查 通过病理学检查诊断真菌感染,则需对局部切除或穿刺活检的组织进行特殊染色,通常情况下可采用HE、PAS及GMS染色。毛霉菌感染在组织中呈现菌丝结构,HE染色较淡,PAS染色最为清晰,也是首选的染色方法。组织病理学上,毛霉菌菌丝的宽度可变,为6~16 μm,但也可宽达30 μm,且无分隔或少分隔。在组织中,菌丝具有不规则的分枝,但多呈90度分枝[14]。在病理模式中,毛霉菌病病理具有相应特征性,在急性起病的感染组织中,可见到出血性梗死、凝固性坏死、血管浸润、中性粒细胞浸润和侵犯神经结构等相对特征性的改变[15-18]。国外报道的局灶性慢性鼻脑型毛霉病,其组织病理多表现为以多核巨细胞为主的慢性肉芽肿性改变,菌丝或孢子结构周围可见高度嗜酸性物质沉积,又称之为Splendore-Hoeppli现象[19-21]。
但仅仅依靠组织病理学检查的方法,诊断毛霉病并不完全可靠,组织病理上不能明确区分曲霉与毛霉。针对组织病理进行免疫组化检查[22,23]或利用PCR技术对石蜡包埋组织进行真菌核酸检查[24-27],都具有更高的特异性。
1.3.2 病原菌直接镜检及分离培养 直接镜检即取病变处分泌物在显微镜下直接镜检,可使用免疫荧光等快速染色方法,可尽快确认患者分泌物中是否有菌丝、孢子等真菌成分[28]。但直接真菌镜检的阳性率仅20%。
因此作为黄金诊断标准,病原菌的分离培养至关重要,对于后期指导用药且针对治疗不敏感的病原菌完善药物敏感试验具有决定性意义。且毛霉目真菌生长迅速,通过培养分离、鉴定菌种的方法相对并没有明显滞后性。初代培养通常选用沙氏琼脂培养基,通常建议用新鲜的分泌物或相对完整组织进行培养;但不推荐研磨,因研磨可破坏菌丝结构,不利于真菌生长。毛霉目真菌适应性较强,室温或37℃均可生长;菌落为棉花状或绒毛状,开始为白色,稍久呈现出暗色或灰黑色,顶端可见孢子囊颗粒。显微镜观察可见特征性的假根、匍匐菌丝、孢子囊、囊轴、囊托、囊领、孢囊梗及孢子囊孢子等结构[29]。
1.3.3 病原菌的分子学鉴定 相对于形态学鉴定,分子学方法对于病原体种属分类可信度更高。部分学者认为对于不同病原菌感染所导致的鼻脑型毛霉病而言,其疾病进展速度、预后情况、抗真菌方案的选择都可能与种属分类存在相关性[30-32]。如个案报道证实小克银汉霉属感染与预后不良相关,且有体外模型支持[33,34];但目前仍缺乏关于鼻脑型毛霉病的病原菌种属与疾病进展相关性的系统性研究报道。完善的种属鉴定对于区域性的高危人群的发病预防及暴发流行应对都有很高的医学价值,因此,分子学鉴定在鼻脑型毛霉病的诊疗中的地位与价值必须受到重视。
毛霉目中不同属真菌鉴定及分类学研究进展不一,但目前内转录间隔区ITS序列及28S核糖体亚基序列,即可对毛霉目真菌进行很好的种属鉴定[35],种属鉴定率可达98%以上,足以满足临床鉴定需要。近些年,随着实验室检验技术的发展,非传统的种属鉴定技术也逐渐开始应用,最具代表性为基质辅助激光解析电离飞行时间质谱技术(MALDI-TOF MS),随着该技术数据库的完善,对于鼻脑型毛霉病的致病真菌准确的种属鉴定率已经可达到95%以上,体现出了良好的应用前景[36,37]。此外,随着第三代数字PCR技术的逐渐推广,基于数字PCR技术的毛霉菌病的鉴定具有广阔的应用和发展前景。现今,国内外对于部分真菌感染开展的三代PCR检测技术已经体现出了高敏感性、高特异性的诊断价值[38,39]。但毛霉菌作为常见的实验室污染菌,如何确保检验结果的可靠性,仍然需要实验室人员及医务工作者进行关注。
2 易感因素
20世纪中期,糖尿病逐渐成为鼻脑型毛霉病的主要危险因素。近年来,化疗或免疫抑制剂的应用、潜在的恶性淋巴细胞肿瘤等也成为了毛霉病的重要危险因素[1,40,41]。如随着实体器官和造血干细胞移植(HSCT)的开展,术后免疫抑制剂的大量使用,在这些患者群体中相关病例报道逐年增多[42]。随着人们对真菌免疫研究的进一步深入,某些自身的基因缺陷被认为与毛霉病的发病密切相关,尤其以CARD9基因缺陷为代表。因此对于无相关危险因素的感染患者,考虑其是否具有先天性的基因缺陷十分有必要[43,44]。国内因缺少关于毛霉菌病的相关报道及多中心研究,因此尚未见到相关流行病学报告,但就目前为数不多的案例报道来看,免疫缺陷及糖尿病也为我国常见的易感因素[45-47]。
另外一种相对特殊类型的鼻脑型毛霉病,可发生在免疫力正常的人群,感染多由于外伤引起,引起鼻或颜面或周围其他皮肤慢性感染,病史通常超过3个月,表现为慢性起病的局部浸润性斑块、结节、轻度破溃结痂、萎缩性瘢痕形成,缓慢外延。在患处手术或者其他因素的诱导下,引起深部组织暴露及病原体的深部播散,产生鼻窦等处的深部感染,从而呈现出慢性病程的鼻脑型毛霉菌病[48]。
3 发病机制
鼻脑型毛霉病的发病机制与病原菌自身特性及宿主均有密不可分的联系。另外,部分菌株自身特殊的遗传突变,对常规抗真菌药产生抗性,也是造成部分病例进展迅速的重要原因。
3.1 首先,毛霉目真菌感染人体后,巨噬细胞的吞噬作用为人体第一道防线。但相关研究证实,毛霉目真菌孢子被巨噬细胞吞噬后可长期存在于巨噬细胞内,因此可以在感染第一环节就形成免疫逃避。相关动物及细胞模型证实,这种机制与毛霉目孢子细胞壁上的黑色素有关。这种黑色素对巨噬细胞中的亮氨酸氨基肽酶(LAP)与吞噬小体成熟产生抑制作用,同时可通过持续激活AKT/PI3K信号通路抑制巨噬细胞凋亡从而获得持续的免疫逃避[49]。除此以外,相关研究证实,当未形成免疫逃避的孢子在患处萌发后可以迅速诱导募集以巨噬细胞为主的免疫细胞凋亡,因此进一步加快了毛霉病的进展速度[50]。
3.2 人体中存在的多种无机离子对于致病真菌的生长有促进作用,铁离子作为最重要的离子之一,是真菌能量代谢氧化呼吸链中参与电子传递的铁硫蛋白的氧化还原中心,丰富的铁元素可以促进真菌繁殖。如糖尿病患者因体内酸中毒或铁利用障碍等疾病,血清转铁蛋白与游离铁的结合能力降低,游离铁离子升高,进而促进真菌的繁殖[51,52]。以鼻脑型毛霉病最常见的病原菌根霉属真菌为例,当孢子与免疫细胞共同孵育时,其与铁利用相关的基因表达上调,尤其以Fet3和Ftr1为主;Fet3是一种吸收亚铁所需的多铜亚铁氧化酶,它与高亲和力铁渗透酶Ftr1相互结合、相互作用在孢子的铁同化途径中发挥重要作用。同时在模型中也证实,与正常巨噬细胞相比,病原菌感染的巨噬细胞,其与铁转运及分布相关的基因(heph、fxn、bdh2、hfe、ltf、lcn2、steap1、steap2和steap4)表达两者间存在差异。这证实了铁元素在毛霉病中扮演的重要角色,也为针对毛霉病的螯合铁治疗提供强有利的理论支持[49]。部分菌株因存在细胞壁铁结合受体Fob1和Fob2蛋白基因缺陷,导致无法正常利用铁元素,可抑制真菌的生长,因此抑制或拮抗铁结合受体蛋白的表达可能为鼻脑型毛霉病或其他类型毛霉病的治疗提供新方法[53]。
3.3 从病原菌的生物学角度来看,毛霉目为多能量来源真菌,在感染中,毛霉目真菌可以利用患者体内丰富的葡萄糖、酮体进行能量代谢,因此糖尿病患者且存在酮症酸中毒为感染高危人群[54]。
3.4 感染宿主个体因其血糖浓度升高和血清pH值降低,削弱了中性粒细胞对菌丝的趋化性和黏附性,高浓度葡萄糖也增加了GRP78(内皮细胞葡萄糖调节蛋白78,作为毛霉目真菌黏附受体)在内皮细胞中的表达,帮助病原菌附着和通过血管入侵[55,56]。
3.5 免疫功能低下患者则由于原发性疾病造成的免疫细胞数量减少或功能异常,无法及时识别和吞噬并杀灭真菌,造成真菌感染的扩散[57]
3.6 在低氧环境下毛霉目真菌需氧的能量代谢通路相关基因表达下调,利用脂质的无氧代谢通路基因表达上调,表明毛霉目真菌较其他种属真菌具有更强的耐低氧繁殖及侵袭性感染能力[58]。
3.7 另外,病原菌自身的毒力及特殊的遗传突变也是其致病机制不可忽视的重要部分。吸入的毛霉目孢子进一步侵袭性感染首先需要孢子萌发[59,60]。孢子越大萌发越快,且具有更强的毒性[61]。研究发现,孢子大小和钙调神经磷酸酶,均与毛霉目真菌的毒力相关,在毛霉病动物模型中,较大的孢子毒力更强;而钙调神经磷酸酶A催化亚基CNAA的缺失会导致更大的产孢量和更强的毒力表型。同时,G蛋白信号级联在许多病原真菌的毒力中起着至关重要的作用,当编码G蛋白α亚基的Gpa11和Gpa12基因功能降低,则会产生更大体积的孢子[62,63]。在最近的关于毛霉菌的抗药研究显示,当部分病原菌接触到抗真菌药物时,它们会激活一条基于RNAi(RNA干扰)的途径,迅速产生耐药突变菌株。特异性阻断mRNA降解途径的突变,如基因r3b2和rdrp3中的突变,增加了耐药表型的产生,类似于rdrp1突变的表型。相反,抑制诱导蛋白(QIP)和类SAD-3解旋酶(RNHA)相关的突变阻止了耐药表观突变体的形成[64]。
4 小结
鼻脑型毛霉菌病是毛霉目真菌造成的侵袭性真菌感染,进展快速,若诊断治疗不及时死亡率极高。鼻脑型毛霉病的病原学研究及相关发病机制的研究在本病的诊疗中有十分重要的价值。病原菌的病理学检查、真菌学检验及分子鉴定对于诊断和治疗有着非同寻常的意义。因毛霉目真菌为实验室常见污染菌,如何快速区分污染还是致病菌仍然是实验室和医务工作所面对的巨大挑战。另外区域致病菌种的进一步鉴定,致病菌种与其毒力差异研究可能为降低毛霉病,尤其是鼻脑型毛霉病的死亡率提供帮助。
