高频超声诊断血液透析相关腕管综合征的价值
2020-11-30陈清蓉张灿晶张晓明左媛媛
程 静,张 中,陈清蓉,张灿晶,张晓明,左媛媛
(1.重庆市东南医院超声科,肾内科,重庆 401336;2.重庆市巴南区人民医院超声科,重庆 401320)
血液透析相关淀粉样变性引起的腕管综合征(carpal tunnel syndrome,CTS)是长期血液透析的终末期肾病患者主要并发症之一,其发病率逐年增加,具有较高的致残率[1]。测量腕管内压的电生理检查是诊断CTS 的金标准,但由于设备昂贵,且为有创检查,临床应用受限。因此,CTS 的诊断通常根据临床体征来判断[2],如有无指尖疼痛和肌肉无力。此外,骨关节组织中由β2-微球蛋白(β2-MG)组成的淀粉样蛋白沉积,常引起肾功能衰竭相关的淀粉样变性,因此血清β2-MG 水平升高可作为CTS 诊断的辅助手段[3-4]。但血清水平和淀粉样变性之间的相关性并不强。高频超声作为一种非侵入性检查方法能动态观察CTS 患者正中神经的形态和结构变化。因此,本研究应用高频超声评估透析患者正中神经形态学变化,分析超声指标与临床症状的相关性,探讨超声早期发现及诊断透析相关CTS 的临床应用价值。
1 资料与方法
1.1 一般资料 选取2016 年6 月至2019 年11 月于重庆市东南医院接受血液透析的患者共84 例,其中男41 例,女43 例;年龄46~68 岁,平均(63.8±6.9)岁;病程3~11 年,平均(7.8±5.5)年。患者均接受高通量透析,时间>3 年,每周12 h 以上;其中合并糖尿病26 例;腕管松解手术史10 例。根据临床症状、体征及电生理检查结果将84 例分为:试验组52例,血液透析伴CTS,经查体及电生理检查确诊为CTS[5],临床症状和体征符合中华医学会手外科学会制定的CTS 诊断标准[6];对照组32 例,血液透析不伴CTS。试验组排除:①原发性CTS;②其他引起腕关节病变的疾病,包括特发性CTS、多发神经根病变、类风湿性关节炎、糖尿病等;③继发于腕部骨折或畸形愈合的CTS;④合并其他严重内科疾病;⑤因各种原因退出试验的患者;⑥超声图像质量差。本研究经医院伦理委员会批准,所有受试者均签署知情同意书。
1.2 仪器与方法 使用Philips EPIQ5 和IU22 彩色多普勒超声诊断仪,选择12 MHz 探头。患者取坐位,前臂旋后放于诊断床上,掌心向上,行纵断面和横断面腕管扫查,调整图像的深度、增益及聚焦点。试验组:若为单侧CTS,则选择有症状一侧腕部检查;若为双侧CTS,则选择严重侧检查;对照组选择任一侧腕检查。观察腕管区正中神经的形态、走向、压迹,于豌豆骨水平观察正中神经内部回声,用轨迹法测量其横截面积。同时测量腕管内正中神经的最大径(月骨周围或桡骨远端)和受压部位的最小径(头骨上方)。计算正中神经的压迫率,公式为:压迫率(%)=1-正中神经最小径/正中神经最大径×100%。所有超声检查由2 位长期从事肌骨超声诊断的主任医师采用双盲法完成,测量3 次取平均值。
1.3 CTS 临床症状评定和量化 评估CTS 公认的指标——示指握力和Tinel 征[7],采用指尖疼痛和麻木视觉模拟量表(VAS)及上肢功能障碍评估问卷(Quick-DASH 版)对症状进行量化[8]。
1.4 实验室及电生理检查指标 血清C 反应蛋白(CRP)、血尿素氮(BUN)和肌酐(Cr)、β2-MG 水平均于研究期间第1 次透析前测定。完成体格检查后由同一位电生理医师进行感觉和运动传导的电生理检查。对患者行上肢常规神经传导研究,测量正中神经运动和感觉神经的潜伏期、振幅、速度。
1.5 统计学方法 采用SPSS 22.0 统计分析软件对数据进行分析。计量资料以表示,组间比较行独立样本t 检验;计数资料以百分数表示,组间比较行χ2检验;线性回归分析影响正中神经压迫率的因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组一般资料比较(表1) 2 组年龄、性别、透析前Cr 水平及腕管松解手术史比较差异均无统计学意义(均P>0.05);与对照组相比,试验组的透析时间长,糖尿病史比例高,透析前CRP、BUN、β2-MG水平高,握力减小,Tinel 征阳性率高,Quick-DASH评分及VAS 评分高(均P<0.05)。
2.2 2 组超声指标比较(表2) 试验组正中神经横截面积及最大径与对照组相比,差异均无统计学意义(均P>0.05)。试验组正中神经最小径明显小于对照组,而正中神经压迫率明显大于对照组(均P<0.05)(图1,2)。

表1 2 组一般临床资料比较
表2 2 组高频超声指标比较()
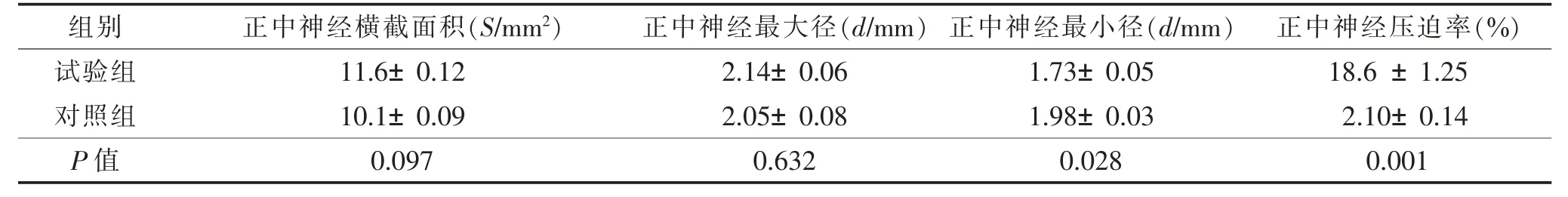
表2 2 组高频超声指标比较()
2.3 线性回归分析各临床指标与正中神经压迫率相关性(表3) 根据临床经验和参考文献,将年龄、透析时间、糖尿病史、BUN、CRP、β2-MG、腕管松解手术史、Tinel 征阳性率、Quick-DASH 评分、VAS 评分作为影响正中神经压迫率的因素纳入线性回归分析中,结果发现透析时间、β2-MG、握力强度、Tinel 征阳性和腕管松解手术史是影响压迫率的重要因素。
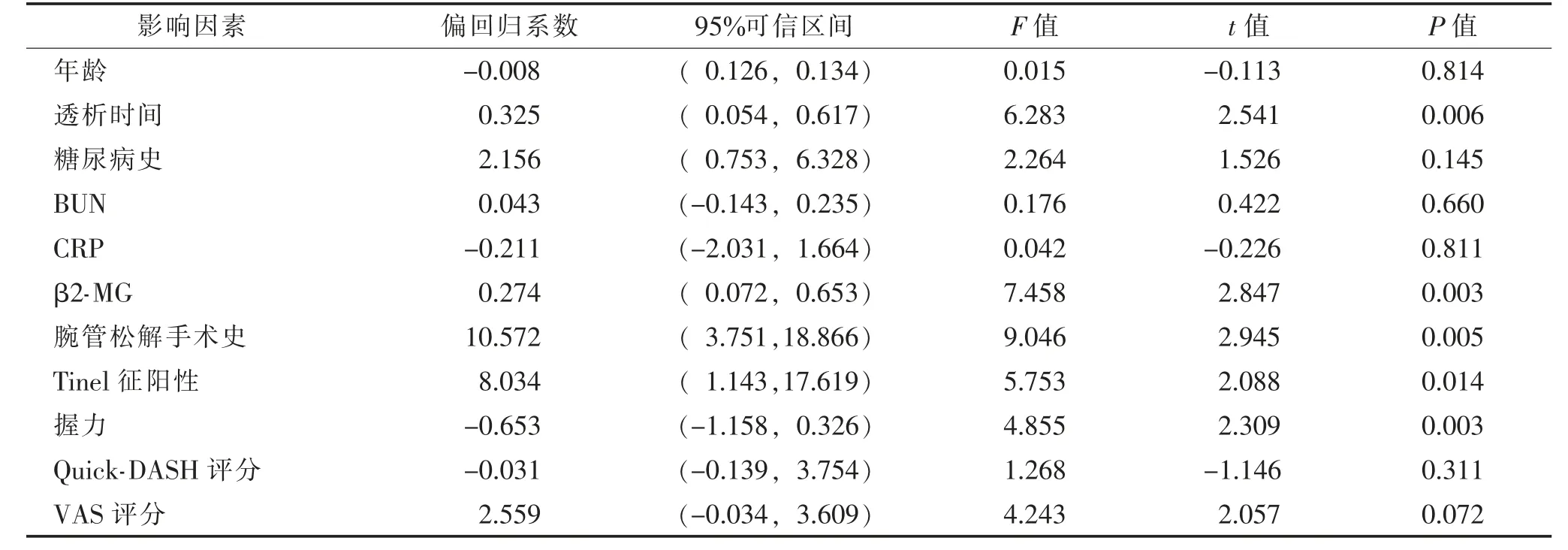
表3 线性回归分析血液透析伴CTS 患者正中神经压迫率的影响因素
3 讨论
CTS 已成为长期血液透析患者的慢性并发症之一,严重者可出现手部运动和感觉障碍、正中神经纤维化、轴突退行性变,造成正中神经不可逆损害[9-10],故早期诊断和治疗,对保留手功能、降低致残率具有重要意义。高频超声作为一种非侵入性检查方法能有效评估CTS 患者正中神经的形态学改变[11]。因此,本研究应用高频超声评估血液透析患者正中神经形态学改变,以分析超声指标与临床症状的相关性,探讨超声对透析相关CTS 早期发现及诊断的临床价值。
本研究发现,血液透析伴CTS 患者与不伴CTS患者相比,其透析时间长、糖尿病史比例高、透析前CRP、BUN、β2-MG 水平高,表明长期血液透析或合并糖尿病患者,存在尿毒症性或糖尿病性周围神经病变,腕管内正中神经纤维化增多及神经纤维呈脱髓鞘样萎缩性改变,使神经纤维对缺血和压迫敏感性增加,导致CTS 发生概率增加[12-13]。本研究还发现,血液透析伴CTS 患者握力减小、Tinel 征阳性率增加、VAS 评分和Quick-DASH 上肢功能障碍评分大于血液透析不伴CTS 患者,与CTS 患者临床症状相符。
本研究表明,高频超声能准确评估血液透析患者正中神经横截面积、最大径、最小径,并计算正中神经压迫率。血液透析患者周围神经常发生病变,淀粉样蛋白沉积在腕管内,淀粉样体向心压迫在腕隧道内走行的正中神经,导致正中神经内径缩小[14]。本研究血液透析伴CTS 患者神经压迫率明显大于不伴CTS 患者,故通过在同一图像上测量正中神经被压迫点(最小径)和非压迫点(最大径)的内径计算得出的正中神经压迫率,其值越大,在一定程度上反映血液透析患者合并CTS 风险越大。
高频超声在诊断CTS 方面具有很好的优势,能够实时、动态观察周围神经的正常解剖和病理形态的改变,可重复性高。与有创的电生理检查相比,大部分患者对无创的超声检查耐受性好、接受度高[15-17]。本研究发现,基于高频超声测量的正中神经压迫率与CTS 患者临床症状高度吻合,与患者病史及实验室血清学指标显著相关,故高频超声可作为血液透析期间监测有无CTS 并发症的重要工具。
本研究有一定的局限性:为小样本的单中心横断面研究,今后应开展样本量较大的前瞻性纵向研究。
综上所述,CTS 是长期血液透析患者的严重并发症。目前应用高频超声评价尿毒症患者透析相关CTS 的报道相对较少。本研究用高频超声测量并计算正中神经在腕管内的压迫率,发现正中神经压迫率与CTS 的临床症状、病史及实验室血清学指标显著相关。超声可实时动态监测血液透析过程中正中神经压迫率的改变,有助于早期发现血液透析相关CTS。

图1 男,65 岁,血液透析伴腕管综合征(CTS),高频肌骨超声示患腕管内正中神经受压 图2 男,57 岁,血液透析不伴CTS,高频肌骨超声探查示腕管内正中神经正常
