直肠癌术前原发灶及淋巴结的MRI 特征对壁外血管侵犯的补充诊断价值
2020-11-30谭春燕杨松华刘思野吴世行于小平
谭春燕 ,杨松华,罗 涛,李 晨,文 露,刘思野,吴世行,于小平
(1.湖南省怀化市第二人民医院放射科,湖南 怀化 418200;2.中南大学湘雅医学院附属肿瘤医院 湖南省肿瘤医院放诊科,湖南 长沙 410013)
壁外血管侵犯(extramural vascular invasion,EMVI)是指直肠癌侵犯到直肠固有肌层以外的血管腔内,是影响直肠癌患者预后的重要因素之一[1]。MRI 是直肠癌治疗前后评估的重要方法,在无创性评估EMVI 状态时也有重要作用。本研究回顾性分析与直肠癌EMVI 状态相关的MRI 表现,探讨术前MRI 对EMVI 的诊断效能,以期为直肠癌的风险分层、治疗决策及预后评估提供新的影像学方法。
1 资料与方法
1.1 一般资料 从湖南省肿瘤医院住院病历检索系统中检索2019 年2—11 月经手术病理证实的直肠癌患者550 例,其中266 例于术前1 周行直肠MRI检查。266 例中,83 例被剔除(32 例临床、MRI 或病理资料不完整,51 例于MRI 前或术前曾行抗肿瘤治疗),余183 例最终纳入本研究,其中男101 例,女82例;年龄29~81 岁,平均(58.1±10.9)岁。纳入标准:①经手术病理证实为直肠癌;②术前1 周内行MRI检查。排除标准:①临床、MRI 或病理资料不完整;②MRI 检查前或术前曾行抗肿瘤治疗。
1.2 仪器与方法 采用GE Discovery 750W 3.0 T MRI 扫描仪及腹部相控阵线圈于术前1~3 d 行MRI检查。检查前,患者无需清洁灌肠或肠腔内充填液体胶状物,对无禁忌证患者肌内注射山莨菪碱10 mg以抑制肠蠕动。患者取仰卧位头先进,依次行:①直肠矢状位高分辨T2WI,TR 2 698 ms,TE 103 ms,视野200 mm×220 mm,矩阵256×288,层厚3.0 mm,层距0.5 mm,激励次数2;②直肠横轴位高分辨T2WI,TR 3 273 ms,TE 105 ms,视野200 mm×220 mm,矩阵288×256,层厚3.0 mm,层距0.5 mm,激励次数2,扫描层面垂直于直肠病变;③直肠冠状位高分辨T2WI,TR 2 049 ms,TE 105 ms,视野200 mm×220 mm,矩阵256×288,层厚3.0 mm,层距0.5 mm,激励次数2,扫描层面垂直于横轴位T2WI 图像;④盆腔横轴位DWI,采用单次激发自旋回波扩散加权平面回波成像(ssSE-DW-EPI)序列,b=1 000 s/mm2,TR 2 935 ms,TE 75 ms,层厚3.0 mm,层距0.5 mm,矩阵128×128,视野320 mm×380 mm,激励次数4;⑤盆腔横轴位增强T1WI,TR 3.53 ms,TE 1.72 ms,视野320 mm×380 mm,矩阵221×224,层厚3.0 mm,层距0.5 mm,激励次数2。
1.3 图像分析 由1 名不知道病理结果的放射科医师(正高职称,具有20 年腹部MRI 诊断经验),以高分辨T2WI 图像为主要依据,参考DWI 及T1WI 增强扫描图像,按SMITH 等[2]提出的基于MRI 的EMVI评分体系(简称mrEMVI)进行评分:0 分,病灶穿透肠壁、非结节状,邻近无血管;1 分,病灶穿透肠壁、呈条状深入直肠系膜,邻近无血管;2 分,血管与病灶相邻,但轮廓、管径及信号正常;3 分,血管腔内出现肿瘤信号,血管轮廓及管径轻微异常;4 分,血管腔内出现肿瘤信号,轮廓及管径明显异常。0~2 分为阴性;3~4 分为阳性。
由另1 名不知道病理结果的放射科医师(副高职称,具有12 年腹部MRI 诊断经验),以高分辨T2WI 图像为主要依据,参考DWI 及T1WI 增强扫描图像,对直肠病灶的其他状态进行评估,包括肿瘤位置、肠壁累及范围、原发肿瘤临床分期(cT 分期)及临床淋巴结分期(cN 分期)情况。①依据肿瘤距肛缘的距离判断肿瘤位置:高位>10 cm;中位5~10 cm;低位<5 cm。②依据国立综合癌症网络(National Comprehensive Cancer Network,NCCN)直肠癌诊疗指南(版本2018.V2)行cT 分期[3]。对cT3 期患者,再依据其最大壁外侵犯深度进行亚分期[4]:cT3a,<1 mm;cT3b,1~5 mm;cT3c,6~15 mm;cT3d,>15 mm。③在直肠横轴位高分辨T2WI 图像上评估肿瘤对肠壁的侵犯范围:将整圈肠壁的弧度定义为360°,肿瘤侵犯肠壁≥180°,视为肠壁累及范围≥1/2 圈;<180°则为肠壁累及范围<1/2 圈。④cN 分期分为cN0(无淋巴结转移)及cN+(有淋巴结转移)。区域淋巴结符合以下任一条件[5],即评估为cN+:a.短径≥9 mm;b.短径5~8 mm 伴至少2 个形态学异常征象;c.短径<5 mm伴3 个形态学异常征象;d.淋巴结内含黏液(任何短径)。形态学异常征象共3 个,即圆形、边缘不规则、信号不均匀。
1.4 病理分析 所有患者均行全直肠系膜切除术,以术后病理检查结果作为EMVI 状态的诊断金标准。其病理示直肠固有肌层外衬有血管内皮细胞、平滑肌细胞或弹力纤维管腔内出现癌细胞[6]。
1.5 统计学分析 采用MedCalc 软件(版本19.1.3,MedCalc Software bv,Ostend,Belgium;https://www.medcalc.org;2019)进行统计分析。计量资料以表示,计数资料以频数表示。各MRI 指标与EMVI状态之间的关联分析采用χ2检验。根据χ2检验结果,将与EMVI 状态显著相关的MRI 指标纳入评分体系[2],以便构建一种新的基于MRI 的EMVI 评分体系(暂称为N-mrEMVI)。采用ROC 曲线及四表格诊断试验评价MRI 对EMVI 状态的诊断效能。采用MedCalc 软件中的Comparison of ROC Curves 功能模块,比较mrEMVI 评分体系[2]与N-mrEMVI 评分体系在预测EMVI 状态方面的效能差别。以P<0.05为差异有统计学意义。
2 结果
病理示EMVI 阳性45 例,阴性138 例。肿瘤EMVI 状态与其肠壁累及范围、cT 分期及cN 分期显著相关(均P<0.01),与肿瘤位置无明显关系(表1)。在N-mrEMVI 体系中,肠壁累及范围<1/2 圈、cT1~cT3a 及cN0 均计0 分,而肠壁累及范围≥1/2圈、cT3b~cT4 及cN+均各计1 分,再加上患者原有的mrEMVI 评分,作为其N-mrEMVI 的评分(评分范围0~7 分)。分别以mrEMVI 评分≥3 分及N-mrEMVI评分≥5 分作为上述2 种MRI 评估方法中EMVI阳性的诊断标准,探讨其对EMVI 的诊断效能,NmrEMVI 相比于mrEMVI,具有更高的准确率、敏感度和更大的ROC 曲线下面积(均P<0.05)(表2,图1)。1 例EMVI 阳性患者的MRI 及病理图像见图2。

表1 EMVI 状态与其MRI 表现之间的关系 例
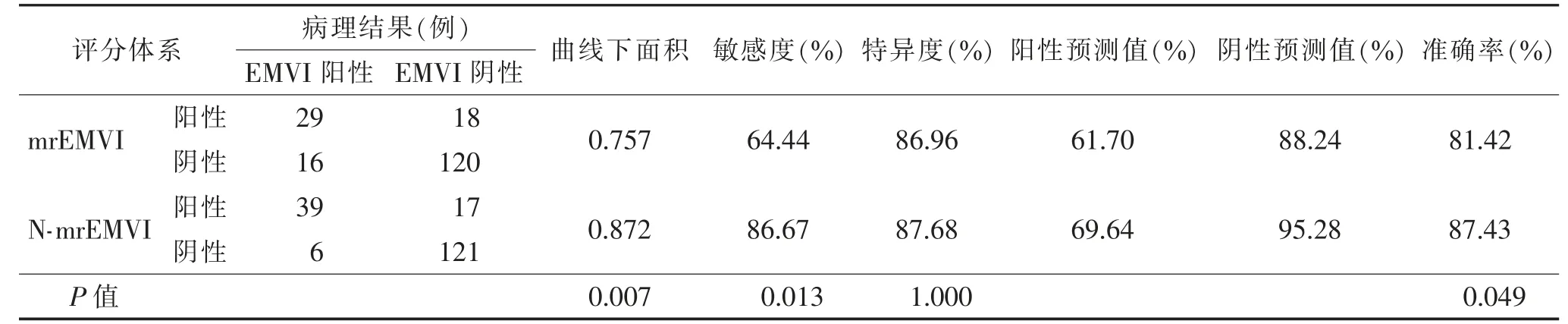
表2 不同MRI 评分体系对EMVI 状态的诊断效能

图1 新的MRI 评分体系(N-mrEMVI)及传统MRI 评分体系(mrEMVI)诊断壁外血管侵犯(EMVI)的ROC 曲线 图2 男,49 岁,EMVI 阳性直肠癌(中分化腺癌,pT3N1) 图2a 直肠横轴位高分辨T2WI,示直肠中段肿块突破肌层(cT3b)、累及肠壁>1/2 圈 图2b 图2a 上方层面示瘤灶邻近血管明显增粗、轮廓不规则(燕尾箭),直肠系膜内可见形态不规整、信号不均的淋巴结(箭头) 图2c 直肠矢状位高分辨T2WI 示瘤灶后方增粗的血管(箭) 图2d 盆腔矢状位增强T1WI 示血管腔内充盈缺损(箭) 图2e 病理切片示肌层外血管内瘤栓(HE×100)。N-mrEMVI 评分为7 分,mrEMVI 评分为4 分
3 讨论
直肠癌EMVI 状态与其术前肠壁累及范围、cT分期及cN 分期之间具有一定相关性,并据此对传统mrEMVI 评分体系进行改进,且改进后的N-mrEMVI能更准确地预测直肠癌EMVI 状态。本研究发现,肠壁受累范围广(≥1/2 圈)的直肠癌患者更易出现阳性EMVI,一方面可能是肠壁受累范围越广,参与病灶供血及引流的直肠系膜血管越多,因而直肠癌侵犯系膜血管的概率越大;另一方面,肠壁受累范围广也可能代表病灶生长迅速(恶性度高)或存在时间长,因而出现阳性EMVI 的概率更大。另外,直肠癌EMVI 状态与其T、N 分期显著相关,即T、N 分期越高,EMVI 阳性概率越大,与以往文献[7-9]相似。
以往研究[1]表明,EMVI 阳性直肠癌患者的局部复发、远处复发及死亡率均显著高于EMVI 阴性患者。因而,EMVI 状态是直肠癌重要的预后影响因素,对治疗方式的选择也有影响[10-11]。治疗前被评估为EMVI 阳性的直肠癌患者,需先行新辅助放(化)疗再行手术治疗[3,11]。因此,须在治疗前准确评估直肠癌的EMVI 状态。目前,病理检查仍是评估直肠癌EMVI 状态的金标准,但也存在一定不足[12]:①病理EMVI 状态仅能在术后获得,具有一定滞后性,无益于术前早期治疗决策;②新辅助放(化)疗会引起组织纤维化及血管内皮破坏,从而导致病理检查时易低估EMVI状态[2,12],不利于作出准确的治疗决策。文献[12]报道,新辅助放(化)疗可能使得EMVI 的病理诊断假阴性率达30%。因此,有必要探寻一种能够在术前准确预测直肠癌EMVI 状态的新方法。
SMITH 等[2]于2007 年 提 出 了mrEMVI 评 分 体系。该体系也是评价EMVI 状态的传统MRI 方法,根据直肠病灶外侵的形态、病灶与直肠系膜内血管的位置关系、受累血管的粗细及血管腔内信号改变进行评分,并以此判断EMVI 状态。但多项研究[2,6,9,13]发现,mrEMVI 在判断EMVI 状态方面存在特异度高而敏感度较低的不足,其敏感度为28%~62%,提示该方法需进一步完善。mrEMVI 敏感度较低的原因可能是受MRI 空间分辨力的限制,尽管高分辨力成像已普遍应用于该评分体系,但该评分体系仍主要用于评估较粗(管径≥3 mm)的血管[9,13]。本研究在传统的MRI 评分体系(mrEMVI)基础上,尝试纳入与EMVI 状态显著相关的其他因素(肠壁受累范围、cT分期及cN 分期),以构建一种新的MRI 评分体系(N-mrEMVI)。结果发现,该体系能够显著提高预测EMVI 状态的敏感度、准确率及ROC 曲线下面积,且不降低特异度。说明,在评估直肠癌EMVI 状态方面,N-mrEMVI 优于mrEMVI,原因可能为新评分体系中纳入了与EMVI 状态相关的更多指标,从而提升了MRI 对EMVI 的诊断效能。
总之,本研究发现直肠癌术前原发灶及淋巴结MRI 特征对预测其EMVI 状态具有一定的补充价值,有望为治疗前准确评估直肠癌病情提供帮助。
