开腹、阴式与腹腔镜肌瘤剔除术在子宫肌瘤患者术后感染控制中的效果对比
2020-11-28詹凤书张丽雅李红霞
詹凤书 张丽雅 李红霞
【摘要】 目的 探讨开腹、阴式与腹腔镜肌瘤剔除术在子宫肌瘤患者术后感染控制中的效果。方法 250例子宫肌瘤患者, 按照手术方法不同分为开腹组(84例)、阴式组(83例)和腹腔镜组(83例)。开腹组行开腹手术治疗, 阴式组行阴式手法治疗, 腹腔镜组行腹腔镜手术治疗。观察三组手术指标和术后感染率。结果 腹腔镜组手术时间(62.23±10.21)min、肛门排气时间(22.45±4.21)h、术后住院时间(5.12±1.02)d均短于开腹组的(98.15±12.42)min、(32.21±3.45)h、(9.41±1.23)d和阴式组的(81.15±10.42)min、(26.34±4.21)h、(7.23±1.45)d, 术中出血量(65.12±7.32)少于开腹组的(142.21±12.21)和阴式组的(75.23±10.23), 差异具有统计学意义(P<0.05)。腹腔镜组术后感染率4.82%低于开腹组的16.67%和阴式组的14.46%, 差异具有统计学意义(P<0.05)。结论 腹腔镜术可缩短手术时间、减少出血量, 术后恢复较快, 感染率低, 是子宫肌瘤患者较为安全的治疗方法。
【关键词】 开腹;阴式;腹腔镜;子宫肌瘤
DOI:10.14163/j.cnki.11-5547/r.2020.29.035
子宫肌瘤是妇科中常见的一种良性肿瘤, 中年女性是主要发病群体, 其中40~50岁妇女的发病率可达25%。以往临床处理子宫肌瘤主要采取开腹术, 但伤口大、易粘连、术后发病率高, 逐渐不被患者接受而减少[1]。随着人们健康意识的提高, 要求手术保持子宫完整、保留生育能力、无明显瘢痕的患者越来越多, 最大限度上保留患者子宫生理功能为了避免创伤、保留生殖器官的完整, 维持女性的正常生殖功能[2]。子宫肌瘤开腹术逐渐转向经阴道或腹腔镜下手术, 对患者的创伤较小, 易于恢复。基于此, 本研究将开腹、阴式与腹腔镜术3种剔除术应用于子宫肌瘤患者中, 旨在探讨其临床价值, 结果报告如下。
1 资料与方法
1. 1 一般资料 选取2018年1月~2019 年11 月收治的250例子宫肌瘤患者, 根据手术方法的不同分为开腹组(84例)、阴式组(83例)和腹腔镜组(83例)。开腹组年龄35~45岁, 平均年龄(37.36±3.20)岁;肌瘤部位:浆膜下45例, 肌壁间39 例;肌瘤个数:单发50例, 多发34例。阴式组年龄35~46岁, 平均年龄(37.31±3.32)岁;肌瘤部位:浆膜下50 例, 肌壁间33 例;肌瘤个数:单发60例, 多发23例。腹腔镜组年龄35~47岁, 平均年龄(38.12±3.14)岁;肌瘤部位:浆膜下52 例, 肌壁间31 例, 肌瘤个数:单发65例, 多发18例。三组患者的一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。纳入标准:①药物治疗无效, 均需行手术治疗;②均经影像学检查确诊;③所有患者的肌瘤位置均位于宫体浆膜下或肌壁间, 肌壁间肌瘤个数≤3个、最大直径≤10 cm。排除标准:①存在手术禁忌证;②合并盆腔、子宫内膜重度粘连;③排除严重内外科合并症;④无法完成随访者。
1. 2 方法 所有患者在术前均进行相关检查(血尿常规、X 线、心电图、凝血功能、血生化等)。
1. 2. 1 开腹组 对患者实施复合麻醉, 其中在患者的腹部中间位置进行直切口, 将子宫暴露后进行切除, 随后清除宫腔内残余的血流, 并对其止血。以8字形利用1号可吸收缝合线对肌瘤残腔创面、腹壁切口进行缝合。
1. 2. 2 阴式组 患者常规术前准备, 采用蛛网膜下腔麻醉(腰麻)联合连续硬脊膜外阻滞麻醉, 取膀胱截石位, 将宫颈、阴道置于充分暴露状态, 导尿, 消毒, 铺消毒巾, 选择手术切口, 对于子宫前壁的肌瘤选择切开前穹窿, 然后将膀胱宫颈黏膜分离, 打开腹膜返折后进入腹腔。而对于位于子宫后壁的肌瘤, 则选择将阴道后穹窿切开, 分离直肠宫颈筋膜, 将腹膜直肠返折打开后进入腹腔。进入腹腔后, 术者先探查子宫大小、数目及肌瘤位置等。然后在子宫肌瘤周围的宫体部注射稀释好的垂体后叶素, 应用宫颈爪钳经阴道切口的肌瘤钳夹住, 电刀将肌瘤的包膜切开, 剥离肌瘤, 对于体积较大的肌瘤或肌瘤数量较多可分解后取出, 同样方法全部切除肌瘤后缝合子宫切口, 探查双侧附件, 如无异常在子宫创面涂抹生物蛋白胶, 放置引流管后缝合腹膜及阴道壁。
1. 2. 3 腹腔镜组 患者需要常规消毒, 铺湿巾, 取膀胱截石位, 采用全身麻醉。放置举宫器从而更好暴露子宫肌瘤位置, 选择四孔法进行切口穿刺, 在患者脐部下缘10 mm左右做纵行切口, 进行气腹针穿刺并制造气腹, 放置腹腔鏡, 通过腹腔镜探查与指引下, 进行第二穿刺孔, 并依次进行其它穿刺孔, 探测腹腔内部肝胆肠管情况, 同时检查腹腔内有无发生粘连。根据肌瘤位置与情况选择手术类型, 若为肌壁间肌瘤剔除术, 则通过切开肌瘤将最明显部位突显, 进行子宫肌层穿刺, 采用单极电凝从肌瘤表面假包膜切开直至肌瘤体, 大齿钳钳夹肌瘤体, 将假包膜分离, 剔除肌瘤;如果采用浆膜下子宫肌瘤剔除术, 若为瘤蒂较细的浆膜下肌瘤, 则可直接采用电凝将肌瘤体切断并摘除, 若是瘤蒂粗的浆膜下肌瘤, 则应先切开肌瘤体表面假包膜, 将肌瘤体提拉出来切除, 电凝止血, 随访半年。
1. 3 观察指标 比较两组手术质控指标、术后感染发生情况。手术质控指标包括手术时间、术中出血量、肛门排气时间、术后住院时间。
1. 4 统计学方法 采用SPSS22.1统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
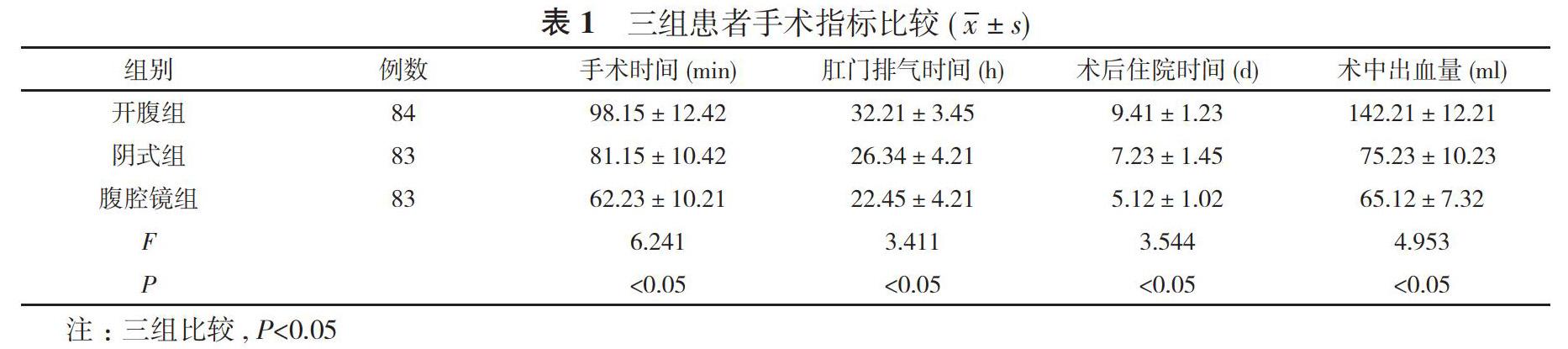
2. 1 三组患者手术指标水平比較 腹腔镜组手术时间、肛门排气时间、术后住院时间均短于开腹组和阴式组, 术中出血量少于开腹组和阴式组, 差异具有统计学意义(P<0.05)。见表1。
2. 2 三组术后感染发生情况比较 开腹组术后出现14例感染, 感染率为16.67%(14/84);阴式组术后出现12例感染, 感染率为14.46%(12/83);腹腔镜组术后出现4例感染, 感染率为4.82%(4/83)。腹腔镜组术后感染率低于开腹组和阴式组, 差异具有统计学意义(χ2=6.093、4.427, P<0.05)。
3 讨论
子宫肌瘤在女性中的发生率较高, 当子宫的血液供应较差时, 可以出现变性, 威胁女性的生殖健康[3]。临床常规应用开腹剔除术, 由于操作简单, 医生的技术也相对成熟, 可较快较为彻底的清除肌瘤, 但所用的时间较长, 同时患者的创伤较大, 延迟了术后的恢复, 增加了不必要的疼痛。为此探求合理的治疗方式对患者的治疗较为关键。
子宫肌瘤剔除术指的是医生通过手术将子宫上的肌瘤清除, 同时保留子宫的一种方式, 手术可分为阴式手术、腔镜微创手术[4]。阴式手术是从患者的腹部延伸到子宫, 不需要大切口, 对腹腔的影响较低, 患者留下的创伤小, 无手术瘢痕[5]。可通过手触及时发现术前检查过程中未发现的效肌瘤, 减少外科器械对组织造成的热损伤。腹腔镜术可不伤害子宫并保留生殖功能, 因需要形成气腹, 可对盆腔粘连部及肌瘤附近肿块有效清除, 患者切口小, 术后恢复较快。
本研究对患者的术后指标进行比较, 腹腔镜组手术时间、肛门排气时间、术后住院时间均短于开腹组和阴式组, 术中出血量少于开腹组和阴式组, 差异具有统计学意义(P<0.05)。表明腹腔镜术可缩短手术时间、减少出血量、缩短住院时间。分析其可能原因:腹腔镜子宫肌瘤剔除术, 在脐部下缘进行切口, 通过气腹针穿刺制造气腹, 有效检查腹腔内胆道及肝肠的情况, 患者的局部创伤较小, 可通过单极电凝将肌瘤切开通过手术齿钳将肌瘤取出, 清除周围的细小瘤体, 患者因切口小, 住院时间较短[6]。其次腹腔镜手术在可视下操作, 术式简单对肌壁间的小肌瘤进行触摸探查, 腹腔刺激小, 进而缩短手术时间, 减少出血量, 恢复比较快[7]。
本研究对三组不同手术方式后感染率进行比较, 腹腔镜组术后感染率低于开腹组和阴式组, 差异具有统计学意义(P<0.05)。, 表明腹腔镜术治疗可降低术后感染率。分析其可能原因:女性生理构造中, 阴道空间较为狭窄, 若患者出现盆腔粘连、恶性肿瘤等时不适合行阴式子宫肌瘤剔除术[8]。腹腔镜肌瘤剔除对患者的腹腔干扰较小医生的手术视野较好, 腹壁切口小, 对腹腔干扰较小, 从而降低术后感染发生率。
综上所述, 子宫肌瘤患者行腹腔镜术可有效缩短手术时间及住院时间, 减少出血量, 降低术后感染的发生率。
参考文献
[1] 黄玉梅, 叶元, 阳华. 不同微创手术治疗子宫肌瘤的临床价值及安全性研究. 中国妇幼保健, 2019, 34(23):5552-5555.
[2] 蒋红梅. 腹腔镜子宫肌瘤剔除术在子宫肌瘤患者中的应用及对患者应激反应的影响. 微创医学, 2019, 14(5):596-598, 682.
[3] 曾真, 杨桦, 李瑞. 不同手术方式对子宫肌瘤患者宫颈局部微循环及术后感染发生的影响分析. 中华医院感染学杂志, 2019, 29(15):2370-2374.
[4] 陈艳红. 比较腹腔镜子宫肌瘤剔除术与传统开腹子宫肌瘤术治疗子宫肌瘤的临床疗效. 世界最新医学信息文摘, 2019, 19(52):144, 151.
[5] 何尧, 黄章骞, 楼建波. 腹腔镜下切除子宫肌瘤的临床疗效分析. 浙江创伤外科, 2019, 24(3):440-441.
[6] 尹雪寒. 腹腔镜子宫肌瘤剔除术与传统开腹手术治疗子宫肌瘤的临床疗效对比. 临床医药文献电子杂志, 2019, 6(46):25, 28.
[7] 郑伟. 腹腔镜子宫肌瘤剔除术与传统开腹子宫肌瘤术治疗子宫肌瘤患者的临床效果对比观察. 中国医药指南, 2019, 17(14):82-83.
[8] 包小英. 阴式与开腹子宫肌瘤剔除术临床疗效对比研究. 临床医药文献电子杂志, 2019, 6(15):103-104.
[收稿日期:2020-08-19]
