体外反搏联合康复治疗对缺血性卒中患者早期康复的影响
2020-11-27秦娇琴庞国防
周 苗 秦娇琴 庞国防
作者单位:广西壮族自治区江滨医院 神经内三科530021
脑卒中后遗留的神经功能缺损达到某一程度时无法修复,由其导致的后遗症尤其是肢体运动障碍严重影响了患者的生活,给个人、家庭、社会带来了沉重负担[1]。因此,如何最大限度、方便、快捷地恢复患者肢体功能以及语言功能,提高患者生存质量,已成为目前脑卒中防治迫切需要解决的问题。体外反搏(External Counterpulsation,ECP)作为一种无创伤性辅助循环装置,已广泛应用于心血管疾病治疗,能增加冠状动脉、颈动脉等重要脏器供血血管的血流,能够通过改善血管内皮功能减少脂质过氧化、抗动脉粥样硬化以及改善心功能增加运动耐量等[2]。体外反搏现在也为缺血性脑血管病的治疗提供了新的方法。
1.资料与方法
1.1 一般资料 收集2019年1月到2020年1月本院神经内科和康复科治疗的缺血性脑卒中恢复期患者73例,按随机数字表法分为观察组和对照组,其中观察组35例,对照组38例。所有患者均有不同程度的神经功能缺损,均签署知情同意书。本研究经医学伦理委员会审批。两组患者在性别、年龄、基础疾病及病情严重程度方面具有可比性。
1.1.1 纳入标准:①诊断符合《中国急性缺血性脑卒中诊治指南2014》修订的卒中诊断标准,并经头颅CT或MRI检查证实有梗死责任病灶存在;②首次发病,病程在1周至3个月之内,均有不同程度偏身肢体功能障碍,肌力降低,步态不稳,生活不能完全自理;③神志清楚、生命体征稳定;④意识正常,可以配合完成方案中的治疗及评估。
1.1.2 排除标准:①出血性脑卒中,各种出血性疾病或出血倾向,或用抗凝剂,INR>2.0;②急性期患者或脑水肿未改善患者;③严重的心、肝、肾功能及合并其他重要脏器功能障碍;④发病前存在肢体功能障碍或存在可能影响肢体功能障碍的疾病;⑤有严重的认知障碍、失语、不能配合检查、治疗和预后评估;⑥血压>170/ll0mmHg;⑦窦性心动过速(HR>110次/分);⑧急性心肌梗死合并心源性休克者;⑨房颤、附壁血栓;⑩失访;○11不能按要求完成康复训练;○12死亡。
1.2 研究方法
1.2.1 治疗方法:所有患者入院后根据病情在常规药物治疗基础上给予相应的康复训练治疗,包括运动疗法、作业疗法、良肢位摆放及中医针灸、推拿、理疗、穴位注射等,同时借助康复训练器材指导患者进行肌力增强训练和运动协调性训练,配合进行心理辅导,提高患者自信心以及康复训练的积极性。以上训练1次/天,每次30~45分钟,同时指导患者家属协助患者在病房或者家庭进行训练。对照组仅给予上述常规药物治疗和康复训练治疗,观察组除进行上述常规药物治疗及早期康复训练外,配合体外反搏治疗。体外反搏治疗采用重庆普施康公司的P-ECP/TM型号体外反搏装置进行下肢、臀部气囊二级序贯式反搏,气囊充气压强为0.025~0.04mkpa;采用舒张期反搏峰/收缩峰(D/S)>1.2时压强作为该患者治疗压强,每日治疗1次,每次1小时,每周治疗5天,35次为1个疗程。7周后观察两组患者的治疗情况。
1.2.2 观察指标及疗效评定:两组患者都在入院1周内康复治疗前和治疗7周后分别进行评分,评分由康复科或神经内科同一医师执行。①日常生活能力(ADL)根据Barthel指数进行评定。Barthel指数共100分,分值越低代表能力越差。②脑卒中预后评价使用改良的Rankin量表(MRS)评分为0~2分为预后良好,3~6分为预后不良,其中患者死亡的mRS评分为6分。③神经功能缺损程度根据NIHSS量表评分。标准的NIHSS包括语言、运动功能、感觉功能、意识、视野、眼外肌运动、共济运动及忽视等15项内容,分值为0~42分。分值越高代表患者神经功能缺损程度越严重。④临床疗效:基本痊愈:神经功能缺损评分减少90% ~100%;显效:神经功能缺损评分减少46% ~89%;好转:神经功能缺损评分减少18%~45%;无变化:神经功能缺损评分减少或增加18%以内。总有效=基本痊愈+显效+好转;有效率=(基本痊愈+显著改善+改善)/n×100%。
1.3 统计学方法 建立Excel数据库,应用SPSS 17.0版统计软件包进行处理,以P<0.05为差异具有统计学意义。正态分布的计量资料以(均数±标准差)表示,不符合正态分布的计量资料采用中位数及四分位间距表示,两组样本均数的比较用t检验;计数资料以百分率表示,率的比较用χ2检验。
2.结果
2.1 两组一般特征的比较 两组的年龄、性别、高血压病、卒中、糖尿病、冠心病等病史的差异无统计学意义(P>0.05),见表1。

表1 两组一般特征的比较
2.2 两组间治疗前后Barthel指数、改良的Rankin量表(MRS)评分、NIHSS评分的差值对比 治疗前两组间Barthel指数、NIHSS评分及MRS评分比较差异无统计学意义(P>0.05),见表2。观察组治疗前后Barthel指数、MRS评分的差值与对照组相比较,差异具有统计学意义(P<0.05)。两组治疗前后NIHSS评分差值无统计学意义(P>0.05),见表3。

表2 两组治疗前Barthel指数、NIHSS评分、MRS评分的比较
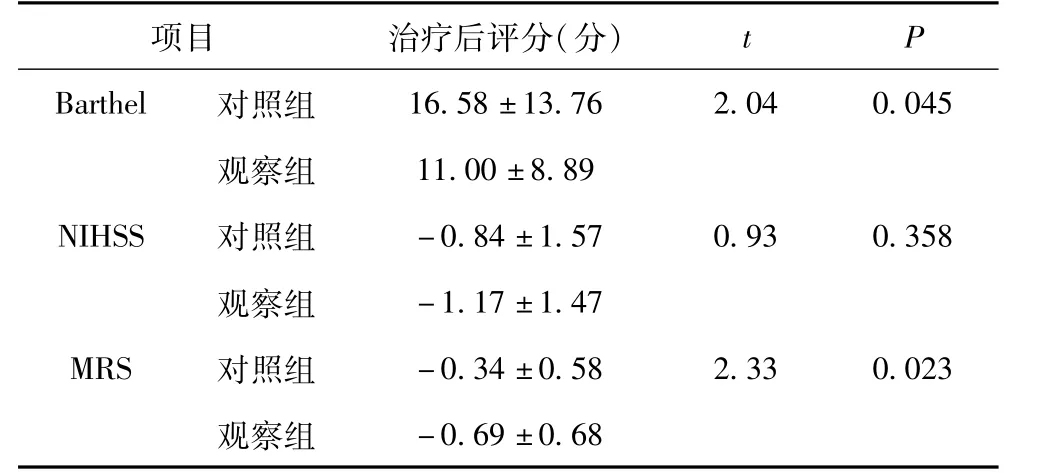
表3 两组治疗后Barthel指数、NIHSS评分、MRS评分的比较
3.讨论
缺血性脑卒中的本质就是各种原因所致的脑组织局部区域血液供应障碍(灌注减少或血流完全中断),脑组织因缺血、缺氧、缺糖等导致病变坏死而表现为相应神经功能缺失[3],已成为我国致死率、致残率最高的疾病。我国每年约200万人新发脑卒中,在存活者中约有3/4的患者不同程度地丧失劳动能力,其中导致重度残疾者约占40%。脑血管病神经功能缺损的恢复在发病后数天开始,是意识、运动、言语等功能恢复的关键时期[4]。
体外反搏是一种无创性辅助循环装置,最早应用于冠心病等心血管疾病的治疗,即在患者的四肢或下肢及臀部周围安装气囊,当心脏舒张时,气囊充气加压,先远端后近端序贯式加压,使主动脉舒张压升高,增加心排出量,因脑排出量占心排出量的15%~20%左右,因此脑部血流在舒张期中也得到了更好地灌注,改善缺血状况[5],促进侧支和吻合支开放增多,增加缺血区脑血流量,扩张血管,改善脑细胞代谢[6,7]。另外还有改变血液流变学作用[8],使聚集的红细胞在高压强下发生解聚,红细胞由聚集状转为分散状,血流加快,血黏度下降,从而改善脑循环。体外反搏的作用机制可能与改善血管扩张与舒张功能有关,能有效改善患者神经功能[9]。体外反搏在对四肢和臀部的肌群进行气囊充气放气的过程,实现的是规律性的肌肉挤压和放松,使四肢和躯干的大血管血流切应力增加,类似运动时肌肉收缩和放松产生的血流效应。体外反搏可增加脑部血流灌注,改善血液循环,还可促进侧支循环建立,是目前不必消耗体力又能有效提高循环功能的唯一方法[10],因此可以用于缺血性卒中康复期的治疗。杨展等[11]也进行了对急性脑梗死患者早期在药物治疗基础上给予体外反搏治疗的研究,可明显提高急性脑梗死患者神经功能和日常生活能力,且无明显不良反应。肖剑伟等[9]在进展性缺血性卒中患者常规治疗基础上增加增强型体外反搏治疗,发现体外反搏可通过提高舒张期动脉压增加血流对血管内皮细胞的剪切力,缩短迟发性神经功能损害过程,为神经康复创造条件。
本研究中,进行体外反搏治疗后患者神经系统症状的改善率高于对照组,提示联合使用EECP可进一步改善脑卒中预后,且患者耐受性良好。临床中常用Barthel指数评估残疾程度,Barthel指数越高提示患者日常生活活动能力越强。MRS评分是用于衡量患者残障/生存质量情况,主要评价的是回归社会参与能力,评分越高代表残障程度越重,社会参与能力越低。NIHSS评分用于衡量卒中患者残损程度,NIHSS评分越高提示患者神经功能缺损越严重。本研究中,对两组治疗前后评分变化的比较,发现Barthel指数及MRS评分变化有统计学意义(P<0.05)。治疗后患者Barthel指数较对照组明显升高,MRS评分较对照组明显降低,提示脑梗死恢复期患者联合EECP治疗可使患者神经功能及日常生活活动能力获得较大改善。结果中还发现NIHSS评分变化无明显统计学意义(P>0.05),考虑原因可能有以下两方面:①NIHSS评分主要是衡量患者神经功能缺损程度,而MRS评分及Barthel指数主要是对患者自身能力的评定。在卒中康复过程中,患者的神经功能缺损程度有可能停留在某一阶段,即平台期,在此阶段患者的NIHSS评分变化不大。而日常生活能力及社会参与能力在康复过程中随着习得性的学习技巧而得到提高,因此有可能出现患者NIHSS评分变化不大,但MRS评分、Barther指数变化较大的情况。②因为本研究中样本量较小,以上结果难以完全排除统计误差的可能,可继续增加样本量再进一步研究。
综上所述,体外反搏作为一种无创伤性辅助循环装置应用于临床,能有效改善缺血性卒中患者脑血流量,改善患者神经功能,提高患者日常生活能力,改善康复预后,为缺血性脑血管病的治疗提供了新的方法。
