BI-RADS联合弹性评分及弹性应变率比值对乳腺病灶的诊断价值
2020-11-25郑梅娟薛恩生林振湖梁荣喜
郑梅娟,薛恩生,林振湖,叶 琴,梁荣喜
1. 福建医科大学附属协和医院超声科,福建 福州 350001;
2. 福建省超声医学研究所,福建 福州 350001
乳腺癌是女性发病率最高的恶性肿瘤,也是女性癌症死亡的首要原因[1-2]。超声是乳腺疾病常用的影像学检查方法,在乳腺临床诊疗中具有重要的应用价值。美国放射学会(American College of Radiology,ACR)2003版乳腺影像报告和数据系统(Breast Imaging Reporting and Data System,BI-RADS)开始增加了针对乳腺超声检查的超声BI-RADS,并在世界范围内广泛应用[3],最新的2013版超声BI-RADS新增了超声弹性成像的内容[4]。超声弹性成像技术作为常规超声的补充,能够提供有关组织的软硬度的信息,在乳腺疾病的诊断中具有独特的优势。应变弹性成像(strain elastography,SE)具有图像直观、快捷简便的特点,已经成为乳腺超声检查工作中广泛应用的评估硬度的方法,常用的SE评价指标包括弹性评分、弹性应变率比值(strain ratio,SR)。弹性评分法易受超声医师主观因素的影响[5-6]。SR作为一种半定量参数,可以避免超声医师的主观偏倚,客观地反映乳腺病灶的软硬度[7]。本研究将对比弹性评分及SR两种方法对乳腺病灶良恶性的鉴别诊断价值,并探讨BI-RADS分类联合SE对乳腺病灶良恶性的诊断价值。
1 资料和方法
1.1 研究对象
收集2019年1月1日—2019年7月31日于福建医科大学附属协和医院就诊并行超声检查的乳腺肿块患者。纳入标准:① 超声BI-RADS分类为3~5类;② 经穿刺活检或者手术切除获得明确病理学诊断的患者。排除标准:① 已经接受化学药物治疗或者穿刺活检的患者;② 假体植入、胸壁或者皮肤异常影响乳腺超声扫查的患者;③ 乳腺病灶过大致弹性成像取样框无法完整包络的患者;④ 腺体及脂肪菲薄且病灶高出正常体表或病灶距体表距离大于4 cm,而导致弹性成像图像质量不满意的患者。共纳入199例患者,患者均为女性,年龄24~80岁,平均年龄(48.1±11.1)岁。多病灶患者选取1个病灶纳入本研究。
1.2 仪器与方法
采用深圳迈瑞生物医疗电子股份有限公司Resona7、Resona8超声诊断仪,配5~14 MHz高频线阵探头。患者仰卧,双手上举过头,充分暴露双侧乳腺及腋窝,并嘱患者平静呼吸。首先常规扫查双侧乳腺腺体,记录目标病灶的位置、最长径、形态、边缘、回声水平、回声均匀度、有无钙化、血流丰富程度等,并依照ACR指南,对每个病灶进行BI-RADS分类。然后选取目标病灶适宜切面,探头轻触皮肤,保持探头与皮肤垂直,启动Elasto,选择StrainE,调节感兴趣区大小及位置,使得病灶位于感兴趣区的中央位置。嘱患者屏住呼吸,待图像稳定后冻结图像并存储。
弹性评分采用Itoh等[8]的5分法:1分,病灶整体发生形变,病灶显示为绿色;2分,病灶部分发生形变,部分未发生形变,病灶显示为绿色及红色镶嵌;3分,病灶边缘发生形变,中心部分未发生形变,病灶显示为边缘绿色,中心红色;4分,病灶整体未发生形变,图像显示病灶整体为红色;5分,病灶整体及周围组织均未发生形变,图像显示病灶整体及周围组织为红色。1~3分判定为良性,4~5分判定为恶性。
SR测量采用描计法,分别描计病灶区域A和腺体或者脂肪组织的蓝色区域B,系统自动计算出SR=B/A。
本研究超声图像采集由1名具有5年乳腺超声检查经验的医师采集存储,并分析图像记录结果。然后由1名具有15年乳腺超声检查经验的高年资医师对图像质量及分析结果进行复核。并采用单盲法控制医师主观因素的影响,即两位医师在采集分析图像或者复核图像前对患者的病理学检查结果及其他影像学检查等资料均不知情。
1.3 统计学处理
应用SPSS 22.0软件进行统计学分析,所有假设检验均为双侧检验,P<0.05为差异有统计学意义。以病理学检查结果为金标准,采用独立样本t检验比较良性组与恶性组的年龄、病灶最大径、SR;构建评分法及比值法受试者工作特征(receiver operating characteristic,ROC)曲线并分析计算曲线下面积(area under curve,AUC)值,并由ROC曲线通过计算约登指数得到诊断临界值。通过诊断灵敏度、特异度、阳性预测值、阴性预测值、准确率、AUC值来对比评分法及SR的诊断效能,率的比较采用Pearsonχ2检验或者Fisher精确概率法,AUC值的比较使用Z检验(公式法)。通过灵敏度、特异度、阳性预测值、阴性预测值、准确率来比较BI-RADS分类与联合弹性成像BI-RADS分类的诊断效能。
2 结 果
2.1 病理学检查结果及一般资料
患者均经粗针穿刺或者手术切除获得病理学诊断。199个病灶中,良性病灶68个,恶性病灶131个,具体病理学类型列于表1。良性组年龄24~65岁,平均年龄(43.1±10.0)岁,恶性组年龄25~80岁,平均年龄(50.7±10.8)岁,差异有统计学意义(P<0.001)。良性组病灶最大径(1.48±0.74)cm,恶性组病灶最大径(2.20±0.99)cm,差异有统计学意义(P<0.001)。

表1 199个乳腺病灶的病理学类型 (n)
2.2 SR比值法诊断结果
恶性病灶的SR(6.24±2.03)大于良性病灶(3.70±1.11),并且差异有统计学意义(P<0.001)。AUC为0.897(95% CI:0.848~0.946,图1),SR最佳诊断临界值为4.03,使用该临界值诊断的灵敏度、特异度、准确率、阳性预测值和阴性预测值为90.08%、82.35%、87.44%、90.77%和81.16%。
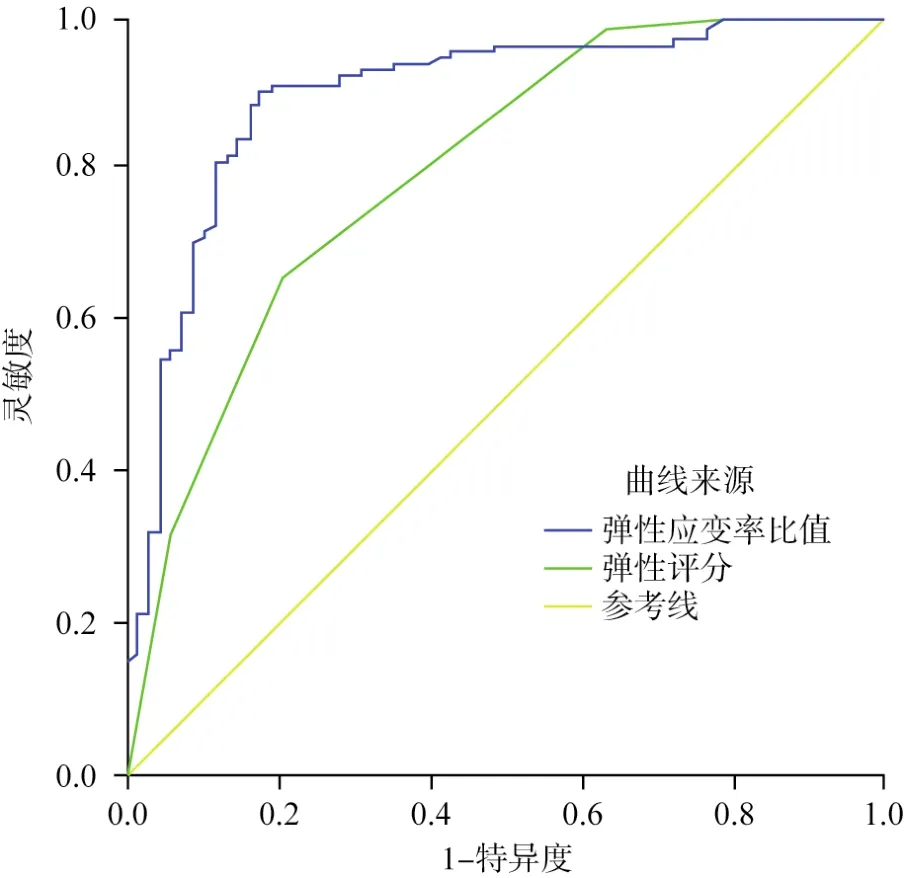
图1 弹性评分法与SR鉴别乳腺病灶良恶性的ROC曲线
2.3 弹性评分法诊断结果
弹性评分法AUC为0.796(95% CI:0.730~0.863;图1),最佳诊断临界值为3分和4分之间,即1~3分判定为良性,4~5分判定为恶性,此时评分法灵敏度、特异度、准确率、阳性预测值、阴性预测值分别为65.65%、79.41%、70.35%、86.00%和54.55%。199个病灶中弹性评分为1分病灶10个,2分的病灶17个,3分的病灶72个(图2),4分的病灶55个,5分的病灶45个。
2.4 弹性评分法与SR的诊断效能比较
用Z检验(公式法)比较两种诊断方法的AUC差异,差异有统计学意义(P=0.017)。对两者诊断方法灵敏度、特异度、准确率、阳性预测值和阴性预测值的差异进行Pearsonχ2检验或Fisher精确概率法检验,结果显示,两者之间灵敏度、准确率、阴性预测值的差异均有统计学意义,而特异度、阳性预测值两者之间的差异无统计学意义(表2)。

图2 弹性评分为3分的乳腺结节的灰阶与弹性成像双幅模式图
弹性评分法的最佳诊断界值为3分和4分之间,SR的最佳诊断界值为4.03。将评分法1~5分值组的诊断准确率分别与SR进行比较(表3),结果显示,3分组的诊断准确率(40.28%)显著小于比值法(83.33%),差异有统计学意义(P<0.001),4分法的诊断准确率(81.82%)小于比值法(87.27%),但其差异无统计学意义(P=0.429)。
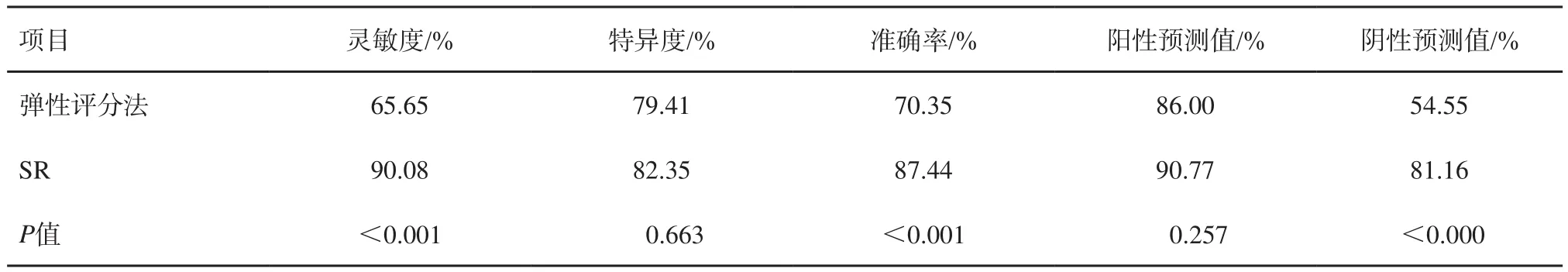
表2 弹性评分法与SR的诊断效能比较

表3 1~5分病灶SR与评分法诊断准确性比较 (n)
2.5 BI-RADS分类联合SE的诊断价值
199个病灶中,BI-RADS 3类病灶共8个,均为良性病灶;BI-RADS 4a类病灶共56个,恶性4个;BI-RADS 4b类病灶共59个,其中恶性52个;BI-RADS 4c类病灶共56个,其中恶性55个;BIRADS 5类病灶共20个,均为恶性。3类及以下判为良性,4a类及以上判为恶性,以病理学检查结果为金标准,其诊断正确的病灶共139个(准确率69.85%)。
根据两种弹性评估方法的诊断情况,本研究将弹性评分1~2分归为低硬度病灶,将弹性评分4~5分归为高硬度病灶,当弹性评分3分时结合SR判定,若SR<4.03归为低硬度病灶,若SR≥4.03归为高硬度病灶。按照2015版《弹性成像临床应用世超联指南及推荐》[9]的建议,将BI-RADS 3类但弹性成像提示硬度高的病灶,升级为4a类,将BI-RADS 4a但弹性成像提示硬度低的病灶,降级为3类,其余分类不变。本研究中共有43个BIRADS 4a类病灶降级为3类,无升级病灶。联合SE调整后BI-RADS分类:3类病灶共51个,恶性病灶1个;4a类病灶共13个,恶性者3个;诊断正确的例数共180例(准确率90.45%)。BI-RADS分类及联合SE调整后BI-RADS分类的诊断效能的对比见表4。
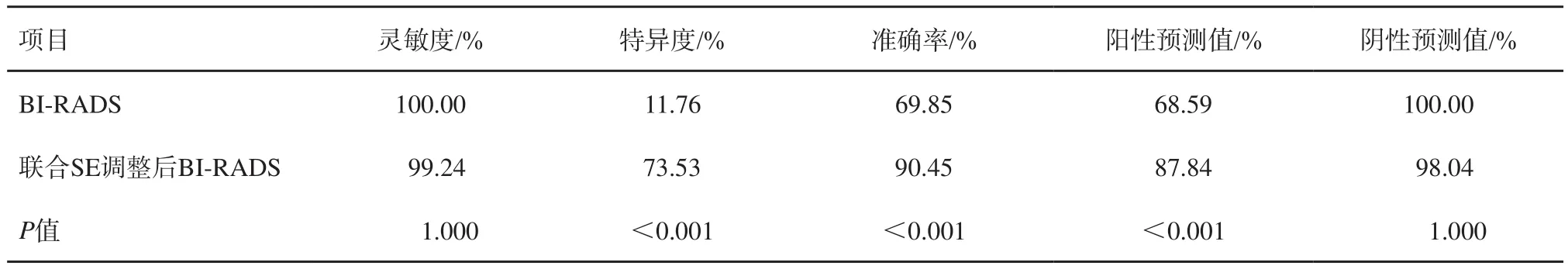
表4 BI-RADS分类与联合SE调整后BI-RADS分类的诊断效能比较
3 讨 论
生物组织的软硬度与其分子组成和组织结构相关,当组织发生病变时,其硬度也会产生相应的变化。通常,乳腺恶性病变的组织硬度大于正常乳腺组织和良性病变的组织硬度,这可能与肿瘤细胞促进细胞外结缔组织增生,胶原纤维含量增加有关[10]。不同硬度的组织受到外力作用后产生的形变程度不同,SE将形变引起的回声信号移动幅度用不同的颜色进行编码,利用图像色彩直观地反映组织的硬度信息[11]。弹性评分、SR是常用的SE评估指标,多个研究对两者的诊断价值进行比较,结果显示弹性评分、SR对鉴别乳腺病灶良恶性均具有辅助诊断价值,弹性评分法易受到操作者及评估者主观倾向及临床经验的影响,而SR可以较客观地呈现病变组织的硬度信息,但是对于其诊断价值是否高于弹性评分法,仍存在争议[7,12-14]。
本研究以病理学检查结果为金标准,通过绘制ROC曲线,由约登指数计算得到本研究SR的最佳诊断界值为4.03,而在夏晓娜等[15]与智慧等[16]的研究中SR的最佳诊断临界值分别为3.60和3.08,该差异可能是由仪器、样本量及样本良恶性分布不同所引起的。弹性评分法的最佳诊断界值在3分和4分之间,即1~3分为良性指征,4~5分为恶性指征,这与文献[8]报道的标准相符。本研究比值法的AUC为0.897,大于评分法的AUC(为0.796),且两者之间的差异有统计学意义,此外,当以4.03为SR的诊断临界值时,其诊断准确率为87.44%(174/199),大于评分法总的诊断准确率的70.35%(140/199),这表明SR的诊断价值高于评分法,与多数学者[7,17]的研究结果一致。
为了进一步分析评分法诊断准确率较低的原因,本研究将评分法1~5分值组的诊断准确率分别与SR进行比较,结果显示,3分组的诊断准确率(40.28%)显著小于SR的准确率(83.33%),差异有统计学意义,4分法的诊断准确率(81.82%)小于SR的准确率(87.27%),但其差异无统计学意义,欧冰等[13]认为这是由于3~4分病灶的评分更易受到主观因素的影响。SR通过勾画病灶及对照的正常乳腺组织或者脂肪组织,仪器自动测量出数值,较客观地评估病灶的组织硬度。但是SR的测量需要勾画感兴趣区与对照区,在实际临床操作中较耗时,影响工作效率。
基于两种弹性评估法的特点及诊断准确率,本研究将弹性评分1~2分及4~5分的病灶直接采用评分法的结果作为病灶的硬度高低的评估依据,对弹性评分为3分的病灶,以SR为4.03作为其硬度高低的划分依据。按照2015版世界超声医学与生物联合会(World Federation for Ultrasound in Medicine and Biology,WFUM)指南[9],将BI-RADS 3类但硬度高的病灶,升级为4a类,将BI-RADS 4a但硬度低的病灶,降级为3类,其余分类不变。根据BI-RADS分类指南,3类的病灶建议随访,而4a及以上类别的病灶需考虑活检,因此本研究以3类和4a类为良恶性的诊断分界,比较分析常规超声BI-RADS分类与结合SE调整后的新分类,结合SE的BI-RADS分类将诊断的准确率从69.85%提高至90.45%,特异度、阳性预测值也明显提高,二者的灵敏度、阴性预测值差异无统计学意义。也就是说,结合SE的分类法,在不增加漏诊率的情况下,可降低误诊率,也提高阳性预测值,从而减少了一部分不必要的穿刺活检。该结果与多个研究[18-19]相同,均肯定了SE对乳腺病灶BI-RADS分类的辅助诊断价值。
本研究局限性:① SE和灰阶超声图像的采集和分析是由1名医师独立完成,由另1名高年资医师复核,这虽减小了组内差异性,但是仍存在个人测量偏倚;② 纳入患者均是有病灶的阳性患者,并最终行穿刺活检或者手术切除,其中BI-RADS 3类病灶8个,BI-RADS 4a类病灶56个,BI-RADS 4b类及以上病灶共135个,导致病理学检查结果恶性多于良性,会产生一定的选择偏倚。
综上所述,弹性评分法可用作初步判断乳腺病灶硬度信息的方法,当评分为3分时,需进一步测量SR才能起到较好的辅助诊断作用,BIRADS分类联合SE,有助于乳腺良恶性病灶的鉴别诊断,减少不必要的穿刺活检。
