门诊局麻显微手术治疗精索静脉曲张不育患者的安全性及效益性分析
2020-11-24廖黎黎潘通黄大雄黄永汉
廖黎黎,潘通,黄大雄,黄永汉
(中山大学附属佛山医院 佛山市第一人民医院生殖医学中心,佛山 528000)
随着国家二孩政策的放开及高龄生育的增多,不孕不育已经成为一大社会问题。男方因素在不孕不育的病因当中占比很重,其中相当一部分为男方精液异常导致的不育,而精索静脉曲张造成精子质量下降已经得到公认。对于该疾病的治疗,手术是首选。显微外科技术因为损伤小,并发症少,复发率低,精液质量改善明显,术后配偶妊娠率高,且显微镜放大手术视野,更有利于静脉的结扎,更好地保留动脉和淋巴管,已经慢慢取代传统的术式,成为精索静脉曲张的主要治疗方案[1-5]。目前在本院泌尿外科及日间手术中心开展的腹腔镜精索静脉高位集束结扎术,有手术时间短、一次做双侧的优点,但需要住院、插管全麻手术。而本中心开展的显微精索静脉结扎术无需住院,局麻下即可完成。本研究旨在分析两种术式的优缺点,以利于日后在临床进行推广。
对象与方法
一、研究对象
回顾性分析2018年1月到2019年12月在本院接受治疗的精索静脉曲张男性不育症伴精子异常的患者资料。
纳入标准:患者与女方同居有规律的性生活,未采取避孕措施1年以上,未使女方怀孕,即诊断为男性不育症;精液检查示少、弱、畸精子症,所有精液检查诊断标准依据《WHO人类精液检查与处理实验室手册(第五版)》;阴囊B超提示精索静脉曲张,依据B超监测下平静呼吸时精索静脉的最大内径(DR)、测及返流性静脉血流信号的持续时间(TR)分为Ⅰ~Ⅲ度。
排除标准:年龄>40岁;精索静脉曲张手术史、腹股沟区手术史;继发性精索静脉曲张;无精子症;其他系统性疾病或全身性疾病无法耐受手术者;染色体异常及Y染色体微缺失者。
共纳入404例患者。按精索曲张的治疗术式分为两组:在本院生殖中心男科接受局麻下显微精索静脉结扎术组(A组,226例);同期在本院泌尿外科及日间手术中心进行腹腔镜精索静脉高位集束结扎术组(B组,178例)。
二、治疗术式
1.局麻下显微精索静脉结扎术(A组):手术全程在门诊进行,无需住院。具体流程为:术前1周门诊完善术前检查,检查结果正常后,手术日下午2:00准时到生殖医学中心门诊,签署知情同意书。备皮后术野常规消毒铺巾,于外环口下方扪及精索位置,沿皮肤及皮下各层依次实施局部浸润麻醉,沿精索走行方向切一长约3 cm切口,钝性分离各层组织直至找到并挑出精索并固定,切开精索外筋膜,提睾肌及精索内筋膜,借助10倍放大显微镜,结扎全部精索内静脉,保留全部精索内动脉及淋巴管,保留输精管动脉及输精管,如发现输精管静脉较粗也一并结扎,完成手术后依次缝合切口。术后在观察室静卧休息30~60 min,观察睾丸及精索无肿大、切口无渗血等即可离院。
2.全麻下腹腔镜精索静脉高位集束结扎术(B组):患者于术前1 d入院,并完善术前检查。检查结果无误后,于手术当天行腹腔镜精索静脉高位集束结扎术,全部患者均实施插管全麻。在脐上方行1 cm切口,置入气腹针,调整压力为12 mmHg,拔出气腹针,置入观察镜,并在脐下方3~4 cm处置入10 mm套管用于手术操作,找到精索后,将其表面腹膜剪开,显露精索血管,分离一段足够长的精索血管后,用Hemlock两端分别结扎血管,组织剪从中间剪断精索血管即可完成手术,缝合各切口。术后回到病房,术后第1天观察睾丸及精索无肿大、切口无渗血即可出院。
三、观察指标
1.患者一般资料:患者年龄,术前精液检验参数,精索静脉曲张分度。
2.手术过程资料:左侧或双侧,手术时间,在院时间,总费用。
3.术后随访资料:术后3个月、6个月精液量、精子浓度、前向运动精子率(PR)、正常精子形态率;术后并发症;术后复发率;术后1年配偶自然怀孕情况。其中术后并发症包括:(1)鞘膜积液:以术后6个月内复查睾丸B超结果为准;(2)附睾炎:术后6个月内复查睾丸B超显示手术侧附睾炎,且伴有临床症状,如附睾头或尾肿大、触痛。术后复发:术后1个月复诊,以B超检测“精索静脉可见返流性静脉血流信号”结果为准[6],且体检扪及增粗、迂曲的静脉丛,两者均达到临床型精索静脉曲张的诊断标准。
四、统计方法
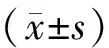
结 果
一、患者一般资料
两种术式组患者间年龄、术前精索静脉曲张程度/部位及精液参数比较,均无显著性差异(P>0.05)(表1)。
二、手术时间、在院时间、总费用比较
A组在院时间、总费用显著低于B组(P<0.05),但手术时间显著长于B组(P<0.05)(表2)。
表1 两组患者一般资料比较(-±s)

表2 两组患者手术时间、在院时间、总费用比较(-±s)
三、术后随访
1.并发症及妊娠结局:A组术后鞘膜积液的发生率及复发率显著低于B组(P<0.05);两组间附睾炎发生率无显著差异(P>0.05);两组间术后1年配偶自然妊娠率亦无显著差异(P>0.05)(表3)。
2.精液参数:两组患者术后3、6个月精子浓度、精子总数、PR、正常精子形态率均较术前显著改善(P<0.05),但精液量无显著变化(P>0.05);两组之间同期各指标比较均无显著差异(P>0.05)(表3)。
表3 两组患者术后随访结果比较[(-±s),n(%)]
讨 论
精索静脉曲张在不育人群中属于多发病,其中在原发不育有将近一半的患者查出精索静脉曲张,而继发不育者该比例更高[7]。精索静脉曲张已经确定会引起生育能力下降[8]。
目前精索静脉曲张的治疗方式包括一般治疗、药物治疗和手术治疗。药物治疗可以选择迈之灵、维生素B和E、微量元素硒和锌、叶酸、左旋肉碱等抗氧化药物[6]。大部分研究认为手术能显著改善患者精液质量,包括精子浓度、精子总数、精子活力,甚至逆转精子DNA损伤。也有学者研究认为精索静脉曲张所致少、弱、畸精子症患者行药物治疗的同时联合显微镜下精索静脉结扎术,疗效优于单纯药物治疗者[9]。《中国男科疾病诊断治疗指南与专家共识》(2016年版)[10]推荐成年临床型精索静脉曲张只要具备如下3个条件即可手术:存在不育;精液质量异常;女方生育能力正常,或虽患有引起不孕的相关疾病,但可能治愈。手术即通过结扎精索内静脉,保留精索内动脉及淋巴管,阻止精索内静脉的血液返流迂积于睾丸周围从而影响睾丸血供,造成精子质量下降。目前本中心主要采取显微镜精索静脉结扎术,而在泌尿外科与日间手术中心则采取腹腔镜精索静脉高位集束结扎术。显微手术因显微镜可放大10倍进行,镜下可清晰地分辨出精索内动、静脉及淋巴管,可最大限度地结扎所有静脉,而保留动脉及淋巴管,对睾丸血供有较好的保护作用。所以目前越来越多的医院开展了显微镜精索静脉结扎术,但大多数医院均需收治入院,患者往往需要住院2~3 d,一定程度上加重了患者的时间成本及经济负担。本中心采取门诊局麻显微精索静脉结扎术,本文即全面分析门诊局麻显微手术相比住院全麻腹腔镜手术的优势及劣势。
本研究选取了226例门诊局麻显微精索静脉结扎术(显微组)与178例住院全麻腹腔镜精索静脉高位集束结扎术(腹腔镜组)的不育患者,比较了两组患者术前的精液体积、精子浓度、前向运动精子率(PR)、正常形态率,各指标均无显著性差异。术后3、6个月复查,发现接受这两种术式者除精液体积外,其余各指标较术前相比均有显著提高(P<0.05)。这也与大多数研究结果相同,证实精索静脉曲张手术是可以明显改善精子质量的[11-15]。复查精子一般在术后3个月开始,每3个月复查一次,观察至术后12个月[6]。如术后12个月仍未见好转,则可能还有其他原因造成精子质量下降,而不单单是精索静脉曲张所引起。两种术式术后3、6个月各指标组间相比均无显著性差异,说明这两种术式对于精子质量的恢复效果是相当的。有学者同样对比了显微精索静脉结扎术与腹腔镜精索静脉结扎术的效果,发现该两种术式均可明显改善精子功能和数量,但显微镜手术效果相比腹腔镜更优[16]。本研究结果与之有少许不同,可能与人种差异、术者经验、病例选择等因素有关。
两组患者的手术时间、在院时间及总费用均有显著性差异(P<0.05)。显微组的手术时间明显长于腹腔镜组,这是手术方式所决定的,显微组要在镜下分辨并分离保留精索内动脉及淋巴管、输精管及输精管动脉,逐条结扎静脉,这往往需要耗费大量时间,而腹腔镜组采取高位集束结扎的方式,大多数情况下无需分离动脉,节省了很多时间。在院时间显微组明显短于腹腔镜组,因门诊局麻手术无需住院,手术当天到医院即可手术,术后观察1 h即可回家,平均在院时间为4~6 h;腹腔镜组大部分患者术前1 d入院完善检查,术后留院观察1 d,少部分患者提前检查完毕,也可在24 h内完成出入院,但在院时间均明显长于显微组。住院时间越长,患者的经济负担与时间成本就越大,并且在临床沟通中,大部分患者都倾向于不住院的方式。显微组的总费用明显少于腹腔镜组,因门诊局麻显微手术,无需支付床位费、全麻费、护理费等费用,大大减轻了患者的经济负担。本中心左侧显微精索静脉结扎术平均费用仅为2 452元,双侧平均费用4 259元,而住院全麻腹腔镜手术动辄需要上万元。
对比两组患者术后并发症,显微组的鞘膜积液发生率明显少于腹腔镜组,因显微组在术中辨别并分离保留淋巴管,可降低鞘膜积液的发生率,而腹腔镜组采取集束结扎的方式,势必会增加该几率。Al-Kandari等[17]研究发现,显微精索静脉结扎术后无睾丸鞘膜积液发生,而腹腔镜精索静脉结扎术后有20%的患者出现鞘膜积液。两组患者术后发生附睾炎的几率均不高,且组间相比无统计学差异。腹腔镜组的术后复发率明显高于显微组,究其原因,大多被认为在于精索内静脉结扎术后新建立的侧支循环静脉功能异常,漏扎精索内静脉的属支、精索外静脉以及引带静脉等,文献报道的精索术后复发率差别较大,为1.6%~45%[10,18]。本研究发现显微组的复发率为0.88%,腹腔镜组发生率为5.06%,显微组的优势显而易见。
术后1年的配偶自然怀孕率,两组相比无明显差异,显微组为33.19%,腹腔镜组为30.9%,更进一步说明了两种术式在疗效方面没有太大差别。荟萃分析表明,精索静脉曲张术后配偶怀孕率为16%~55.4%[19]。
综上所述,门诊局麻显微镜精索静脉结扎术较住院全麻腹腔镜精索静脉高位集束结扎术,具有更短的在院时间,更少的费用,更低的鞘膜积液发生率及复发率,而对于精子质量的改善及提高配偶的自然妊娠率,两者并无太大差别。在医院条件允许并结合患者的具体意愿后,可尽量选择门诊局麻显微精索静脉结扎术,将大大降低患者的费用、节省患者的时间,值得广泛开展。
