腹腔镜个体化肛提肌外腹会阴联合切除术治疗低位直肠癌的临床体会(附55例报告)
2020-11-23胡明超顾建春杨晓东俞文渊张振杰
胡明超,许 华,顾建春,杨晓东,俞文渊,赵 奎,张振杰
(1.南京医科大学附属江苏盛泽医院普通外科,江苏 苏州,215228;2.苏州大学附属第二医院胃肠疝外科)
目前我国直肠癌的发病率较高,其中又以中低位发病多见,距肛缘<5 cm或距齿状线<3 cm的肿瘤为低位直肠癌[1],约占直肠癌总数的75%[2]。Miles术(腹会阴联合直肠癌根治术)作为根治术的金标准被沿用至今[3],但由于先天解剖原因形成的“外科腰”往往容易造成术中肠管穿孔及环周切缘(circumferential resection margin,CRM)阳性率高,并导致直肠癌局部复发率高[4]。针对这些问题,Holm教授[5]提出了柱状切除术,扩大了会阴部的切除范围,使标本成为没有腰的圆柱体,因此可降低肠管穿孔率及CRM阳性率,但也存在无法避免的缺陷,术中需变换体位为俯卧折刀位,并且由于盆底缺损大,给重建带来一定困难,容易形成会阴疝等问题,从而造成术后生活质量低。我们综合了两种手术方式的特点提出根据患者情况施行个体化的腹腔镜改良术式,效果较满意,现将结果报道如下。
1 资料与方法
1.1 临床资料 收集2015~2016年苏州大学附属第二医院胃肠疝外科及南京医科大学附属江苏盛泽医院普通外科行腹腔镜个体化肛提肌外腹会阴联合切除术的55例直肠癌患者的临床资料,其中男29例,女26例,平均(62.3±9.8)岁,肿瘤距肛缘(4.2±1.6)cm,MRI术前T分期cT1~229例,cT320例,T46例,其中8例行术前新辅助治疗,放疗25次,总剂量50 Gy,奥沙利铂+卡培他滨(XELOX)化疗方案2个周期,6周后手术,患者均经术前肠镜及病理确诊,且无影像学转移表现,手术均在腹腔镜下完成,无中转开腹。
1.2 手术方法 腹腔部分:常规五孔法建立操作空间,进入腹腔后进行腹盆腔探查,提起肠系膜根部,沿Toldt间隙并遵循全直肠系膜切除原则进行分离,Hem-o-lok夹闭肠系膜下动脉根部后用超声刀离断,而后同法处理肠系膜下静脉,清扫253组淋巴结,再沿直肠两侧向盆腔方向继续游离,并完整切除邓氏筋膜,继续向下分离至肛提肌裂孔。如肿瘤较大或占据整个肠管,则行双侧肛提肌完整切除,如偏向一侧生长,则完全离断该侧肛提肌并完整保留对侧,这样可在控制盆底缺损范围内最大限度地降低CRM阳性率(图1、图2)。会阴部分:进行会阴手术部分时,不变换体位,操作同传统直肠癌腹会阴联合切除术,由肛门取出标本后关闭皮肤,不关闭盆底腹膜,术前定位处行近端肠管造口,分别于盆腔左、右侧放置引流管,由下腹部引出,手术结束。由于镜下已完成肛提肌的离断,因此会阴部手术时间缩短、难度降低(图3),而且可很好地保护输尿管与盆腔自主神经。
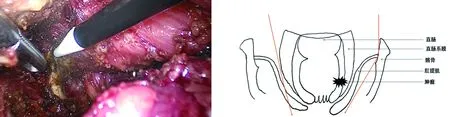
图1 个体化肛提肌的切除 图2 个体化肛提肌切除示意图
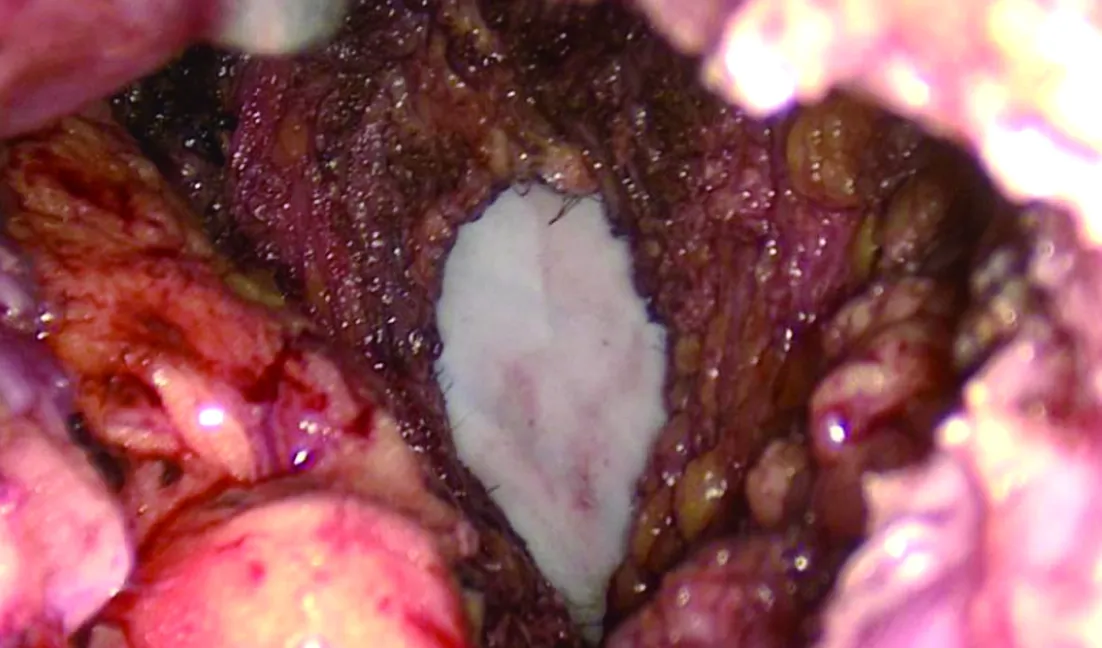
图3 肛提肌离断后腹腔镜下所见
2 结 果
本组均顺利完成腹腔镜手术,无中转开腹,手术时间平均(234.9±56.5)min,术中出血量平均(49.8±37.3)mL,术后排气时间(3.1±1.0)d,尿管拔除时间(5.1±1.4)d,引流管拔除时间(8.0±2.4)d,其中1例因术后盆腔引流管每日持续引出50 mL以上淡血性液体,带管出院,而后出院1周后引流量减少并拔除,淋巴结清扫数量(15.7±3.5)枚,平均住院(10.4±2.8)d。术中发生肠管穿孔2例,术后尿潴留6例,会阴切口感染4例,其中2例发生切口裂开,持续行会阴换药后二次缝合,性功能障碍2例,术后出血2例,均保守治疗成功。CRM阳性2例。1年内局部复发3例。
3 讨 论
Miles术由于先天解剖的原因,会导致术后标本形成外科腰。而这恰恰是肿瘤多发且不容易扩大切缘的地方。近年有学者提出[6],术中肠管穿孔是直肠癌局部复发的独立危险因素,外加CRM阳性率高,导致局部复发率高,最终增加直肠癌的致死率[7]。因此术中我们更应注意对直肠环周切缘的控制。柱状切除术由斯德哥尔摩的Holm[5]教授提出,会阴切除范围包括肛管、直肠系膜、肛提肌群、盆底周边脂肪组织及部分尾骨,并且需在手术体位为俯卧折刀位的条件下完成,手术标本类似圆柱形,因此称为柱状切除,此术式的确可大大降低CRM阳性率从而降低局部复发率、提高患者生存率,但也有无法避免的缺陷,由于会阴部分切除范围较大,容易导致肠管大量坠入盆底,引发梗阻及会阴疝等并发症[8],因此低位直肠癌的盆底重建成为外科医生必须直面与解决的问题。针对盆底缺损较小的患者,可考虑直接进行皮肤与皮下组织的缝合,但仍具有一定的局限性。国内韩加刚等[9]提出联合整形外科医生使用天然材料补片进行盆底修补,临床效果较好。而后逐渐演变为臀大肌肌皮瓣修补、腹直肌肌瓣移植重建术及生物材料盆底修复术,均取得满意效果[10]。近年戈伟等[11]针对盆底重建问题提出他们的方案,术中使用组织再生修复材料,并以“降落伞”式缝合法固定于盆壁筋膜与肛提肌腱弓处的肛提肌断端,最终取得较低的会阴部相关并发症发生率。李俊生等[12]也在腹腔镜下成功利用网片进行直肠癌术后会阴疝的修补,并且在13个月内的随访期内未复发。
国外曾有学者使用腹腔镜技术行肛提肌外腹会阴联合切除术,但当时并未成功微创切除肛提肌[13],两年后有学者成功在达芬奇机器人辅助下完成镜下肛提肌的完整切除,并获得较低的CRM阳性率[14]。我们的腹腔镜个体化肛提肌外腹会阴联合切除术在腹部手术部分严格按全直肠系膜切除原则,超声刀结合分离钳进行锐钝分离,直至肛提肌裂孔,而后根据术中所见决定离断肛提肌的位置与范围。在助手的协助暴露下可得到很好的手术视野,肛提肌可在镜下完全切除。我们提出的个体化改良术式的重点在于根据肿瘤位置决定切除范围,如果肿瘤位于左右两侧其中一侧,则完全切除肿瘤侧的肛提肌,并保留对侧。如果肠管内肿瘤弥漫性生长,则完全离断两侧肛提肌,国内田川等[15]的研究结果与我们相似。相较传统手术,我们的术式扩大了会阴切除范围,有效降低了CRM阳性率与局部复发率。此外,术中无需改变患者体位,不仅缩短了手术时间,而且避免了全身麻醉下患者体位改变造成的伤害。由于此术式引起的会阴缺损较小,因此我们将皮肤与皮下组织直接缝合,并且不关闭盆底腹膜以充分引流;无需进行盆底重建,很好地降低了治疗成本;术后未观察到会阴疝发生。此外,腹腔镜下完成肛提肌的处理,可避免会阴手术时因视野限制造成神经与血管误伤。另一方面,镜下离断肛提肌后会阴部手术只需分离直肠前壁时注意保护男性的前列腺、女性的阴道后壁。相较柱状切除术,我们的个体化术式也存在一定的局限性,男性骨盆较女性更小,肥胖及肿瘤较大等因素均会导致术中暴露不理想,并加大了分离盆底部分组织的难度,甚至无法彻底完全离断肿瘤侧的肛提肌,最终增加会阴部手术的难度。
本组术后发生4例会阴切口感染,术前均接受新辅助放化疗,其中2例因未遵医嘱经常下蹲导致切口裂开,后予以银离子抗菌敷料敞开换药后择期行二期切口缝合。我们考虑与术前的新辅助治疗有关,目前已有研究证明,会阴切口的并发症、患者术前的营养状况、术中出血量与术前新辅助放化疗有关[16]。另2例因肿瘤位于直肠前壁且伴有周边侵犯,分离时不慎出现肠管破裂,术后病理CRM阳性。曾有研究显示,柱状切除更适合直肠侧后方的肿瘤,因直肠前壁由于男性前列腺、女性阴道后壁的关系,往往不能扩大切除范围,因此前壁容易出现CRM阳性[17]。这也是此术式无法避免的不足,因直肠周围切除范围有限,在不切除尾骨的前提下,仅能保证位于直肠两侧的肿瘤得到较传统Miles术更大的切缘,但无法保证位于前后壁或已突破浆膜层或伴有周边侵犯的直肠癌患者。另有6例术后出现尿潴留,短时间内无法拔除尿管,经膀胱功能训练后恢复正常;2例出现性功能障碍。目前已有研究证实,腹腔镜直肠癌根治术中自主神经的保留有助于男性患者的性功能与排尿功能[18]。术中我们注意保护与其相关的腹下神经、盆神经丛、骨盆内脏神经[19-20],因此考虑可能与术中超声刀等器械引起的神经热损伤有关。目前已有神经探测器的投入使用,国外一项前瞻性双盲随机对照多中心临床试验共纳入188例患者,比较了直肠癌患者单纯接受全直肠系膜切除术与使用术中神经监测的功能结局,结果表明神经监测可对神经起到保驾护航的作用,最大限度使患者的排尿与性功能得以保留[21]。本组患者1年内3例出现局部复发,其中2例为术后CRM阳性的患者。本研究的不足在于样本量偏小,未设置对照组,且无长期随访的相关数据,我们会在后期的研究中继续扩大样本量,并增加对照组,同时纳入长期随访的数据,力求提供更为有力的证据,为临床医生的治疗方案提供一定的指导。
直肠癌治疗的主要目标是实现CRM阴性,因此基于预测CRM状态选择性地进行术前新辅助治疗,再根据前期治疗效果针对患者情况制订个体化手术方案,可取得良好的肿瘤学结果[22]。此术式CRM阳性率低,会阴创伤小,表明腹腔镜个体化肛提肌外腹会阴联合切除术治疗中低位直肠癌是可行的,在掌握适应证的前提下进行个体化治疗可取得令人满意的治疗效果。
