全腹腔镜远端胃癌根治术治疗局部进展期胃癌的近期疗效分析
2020-11-23王智浩牛兆建焦学龙宫之奇
王智浩,李 毅,牛兆建,李 伟,李 宇,焦学龙,宫之奇
(1.青岛西海岸新区区立医院普通外科,山东 青岛,266400;2.青岛大学附属医院胃肠外科)
目前随着对加速康复外科(enhanced recovery after surgery,ERAS)理念认识的深入,腹腔镜早期胃癌根治术已在临床广泛应用并达成共识[1-2]。对于局部进展期胃癌,我国的CLASS01研究已表明,具备丰富经验的团队行腹腔镜远端胃癌根治术是安全、有效的,且具有显著的微创优势[3-4]。但目前临床上多是在腹腔镜下完成胃周淋巴结清扫后,采用上腹部辅助小切口进行消化道重建[5],而随着患者对疼痛、美观方面要求的提高,上腹部辅助切口显然不能满足其要求,为此我们进行了免上腹部辅助切口的全腹腔镜局部进展期远端胃癌根治术的研究,现将体会报道如下。
1 资料与方法
1.1 临床资料 选择2018年6月至2019年12月入住我院胃肠外科的60例胃癌患者为研究对象,其中男39例,女21例,平均(65.85±10.35)岁,按照随机数字表法将患者随机分为两组:上腹部辅助小切口组(对照组)与全腔镜组(观察组)。本研究严格按照“CONSORT声明”设计,取得医院伦理委员会(QYFYKYLL2018-24)及患者或家属的知情同意,并在中国临床试验注册中心注册,注册号ChiCTR1800014950。
1.2 入组与排除标准 入组标准:(1)术前均经胃镜病理证实为胃窦部腺癌,行腹腔镜远端胃癌根治术;(2)术前未行放化疗;(3)肿瘤浸润深度为T2~T4a的局部进展期胃癌;(4)肿瘤直径≤5 cm;(5)无腹部手术史,未行新辅助放化疗。排除标准:(1)急症或中转开腹;(2)严重营养不良(BMI<15 kg/m2);(3)术前及术中发现腹腔广泛种植转移或远处脏器转移;(4)合并严重心、脑、肝、肺、肾疾病;(5)病历资料不完整。
1.3 围手术期准备 两组患者按照ERAS流程,入院后做好相关宣教,于术前2~3 h口服碳水化合物,由同一麻醉师行硬膜外加静脉复合麻醉。手术均由同一组术者施术。对于高龄、吸烟、糖尿病、有慢性心脑血管等高危因素的患者,围手术期予以低分子肝素、下肢防血栓弹力袜、积极按摩下肢、呼吸功能锻炼等预防措施。
1.4 手术方法 患者均取平卧位,“人”字形分腿,主刀立于患者左侧,助手立于对侧,扶镜手立于两腿之间。常规5孔法施术,观察孔位于脐上或下,气腹压力维持在12~13 mmHg。腹腔镜下胃游离及淋巴结清扫按照远端胃癌D2清扫范围,包括No.1、No.3、No.4sb、No.4d、No.5、No.6、No.7、No.8a、No.9、 No.11p、No.12a[6](图1),切除的标本置入标本袋。行消化道重建时,对照组于上腹正中做6~8 cm辅助切口取出标本,使用管状吻合器行毕-Ⅱ吻合再行Braun吻合。观察组将脐部观察孔扩至3~5 cm,置入小号切口保护套取出标本,常规检查标本切除范围是否足够,预留距屈氏韧带40 cm的空肠行胃肠吻合(图2),其下20 cm处行空肠-空肠的Braun吻合,手工缝合共同开口(图3),将小肠还纳腹腔。经观察孔Trocar置入切口保护套内,应用红尿管套外捆绑两圈,钳子夹紧(图4),再次建立气腹完成剩余腹腔内操作。

图1 清扫12a组淋巴结 图2 胃肠吻合

图3 关闭Braun吻合共同开口 图4 关闭小切口
1.5 评价指标 记录手术时间、术中出血量、消化道重建时间、切口长度;术后排气时间、术后自主下地活动时间、术后住院时间;术后疼痛评分、追加使用镇痛药物情况及美容评分[7]等,美容评分是患者对切口情况的自我评判,有三部分组成:(1)切口瘢痕满意程度(1~7分):1分为非常不满意,7分为非常满意;(2)切口瘢痕(1~7分):1分为非常反感,7分为非常漂亮;(3)切口瘢痕分级(1~10分):1分为最差,10分为最好。三部分之和为最后的切口美容评分,并按得分将患者切口满意度分为低(3~9分)、中(10~17分)、高(18~24分)三类,分数越高,表明患者对切口美容效果的满意度越高;记录一个月内并发症发生情况。

2 结 果
2.1 患者一般资料 两组患者性别、年龄、BMI、营养状态评分(NRS2002)等一般情况差异无统计学意义(P>0.05),见表1。

表1 两组患者一般资料的比较
2.2 两组患者术中情况的比较 两组手术过程顺利,无吻合前中转开腹。两组手术时间、术中出血量及消化道重建时间差异无统计学意义(P>0.05),切口长度差异有统计学意义(P<0.05)。见表2。

表2 两组患者术中情况的比较
2.3 两组患者术后指标的比较 两组术后排气时间、术后住院时间差异无统计学意义(P>0.05),观察组术后自主下地时间、美容评分、疼痛评分及追加使用镇痛药物方面优于对照组,差异有统计学意义(P<0.05)。见表3、表4。
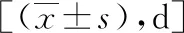
表3 两组患者术后情况的比较

表4 两组患者术后情况的比较
2.4 两组患者术后并发症的比较 两组术后均未发生死亡及吻合口漏等严重并发症,观察组术后5例发生并发症,发生率为16.7%(5/30);对照组发生6例,发生率20%(6/30)。其中对照组3例、观察组2例患者术后出现发热、咳嗽、咳痰,肺部CT考虑肺炎,予以广谱抗生素,症状缓解。观察组3例、对照组2例患者于术后早期经口肠内营养时出现恶心、呕吐及腹胀等不适,留置鼻胃管后症状好转。对照组1例术后出现少量黑便,应用止血药及输血后症状控制,考虑吻合口出血可能;观察组出现1例泌尿系感染,应用抗生素后症状好转。两组并发症总发生率差异无统计学意义(P=0.739)。
3 讨 论
随着Kitano等[8]于1994年完成首例腹腔镜辅助下胃癌切除术,经历了二十多年的快速发展,腹腔镜胃癌根治术已逐渐成为胃癌的常规治疗术式,进而推动了微创外科理念的推广。相较腔镜辅助下的胃癌根治术,全腔镜胃癌手术越来越受到临床医生的重视,尤其腹壁相对较厚的肥胖及腹部前后径较长的患者,免辅助切口手术具有创伤更小、视野开阔、操作更简便、术后康复更快等诸多优势[9]。随着胃癌患者对术后生活质量的要求越来越高,选择适合的消化道重建方式也成为胃肠外科医生所面临的挑战。本研究对比分析了两组患者的多项临床数据,结果显示两组手术时间、术中失血量、消化道重建时间、术后并发症发生率差异无统计学意义(P>0.05),从而也证实了全腔镜手术的安全性、有效性,这也与国内外诸多研究结果相一致[10-11]。
本研究结果显示,两组在术后自主下地活动时间、美容评分、疼痛评分及追加应用镇痛药物方面差异均有统计学意义(P<0.05),提示全腹腔镜组明显优于辅助组。我们根据ERAS流程管理推荐,术毕常规行切口局部阻滞麻醉,术后予以非甾体药物预防性镇痛,视觉模拟疼痛评分超过3分时,可追加镇痛药,全腔镜组术后疼痛评分基本在3分以内,83.3%的患者未追加镇痛药物,这也表明全腔镜手术联合ERAS流程的镇痛管理可很好地减轻术后疼痛,且利于患者术后自主早期下地活动[12]。同时本研究中观察组仅将脐部切口进行延长,引流管由右上腹操作孔引出,其余切口均皮内缝合,具有较好的隐匿效果,患者美容评分除2例评分为“中”外,93.3%的患者美容评分均为高分,表明免辅助切口的全腔镜手术相较传统上腹部辅助切口具有较好的美容效果,这在很多相关研究中也得到了印证[13]。
本研究中我们采用毕Ⅱ式联合Braun吻合的方式进行消化道重建,这是因为腔镜下单纯行毕Ⅱ式吻合操作相对简便,吻合口足够大,无需考虑张力问题,保持了小肠及系膜的连续性,而且避免了辅助切口行胃肠管状吻合时造成吻合口水肿、狭窄的问题,适合进展期胃癌的清扫要求;但因其改变了消化道正常的解剖结构,胆汁、胰液等消化液会流经吻合口,增加了术后反流、吻合口炎、吻合口漏的发生风险。而联合Braun吻合,使输入、输出袢之间形成短路,相当于重新构建了代胃的结构,从而避免了消化液对胃肠吻合口的过度刺激,同时可降低倾倒综合征、腹内疝的发生率,在降低十二指肠内压力的同时有效减少了十二指肠残端瘘的发生,也对预防输入、输出袢梗阻及术后胃瘫综合征起到一定作用,国内外相关研究也证实了此观点[14-15]。此外,观察组通过延长的观察孔将小肠拖出体外行布朗吻合,降低了技术难度,吻合确切,且在消化道重建时间方面,两组差异无统计学意义(P>0.05),因此我们认为采用毕Ⅱ联合Braun吻合具有良好的可操作性,安全,且简单易行,尤其适于在基层医院推广,具有积极的意义[16]。
此外,在远端胃早期胃癌的治疗中,腹腔镜远端胃癌根治术已成为标准术式,在日韩等国家已开展了大规模、多中心的临床对照研究,且效果肯定[17]。但对于进展期胃癌,很多学者还是存在顾虑,如腹膜转移的可能、淋巴结清扫彻底性及消化道重建的可靠性等。随着韩国KLASS02、日本JLSSG0901及中国CLASS01等多项临床研究结果的发布,越来越多的证据表明腹腔镜远端胃癌根治术治疗进展期胃癌是安全、有效的[4,18]。至于全腔镜下的治疗,可能更多的是考虑消化道重建问题,目前已有很多相关方面的研究正在进行,如韩国的KLASS07,我们相信会有越来越多的证据得以呈现。同时也要强调手术的规范性及手术中心的经验,这正是现在很多医院仍选择上腹部辅助切口的原因。除对术者技术要求较高外,团队的合作默契及整体医院水平要求也较高。随着外科手术器械的改进及年轻医生腔镜理念、操作技术水平的提高,全腹腔镜手术会越来越受到胃肠外科医生的钟爱。由季加孚等发起的中国胃肠肿瘤外科联盟,对开展全腹腔镜手术的胃肠外科医生进行了调查,其中73.4%的受访医生认为全腹腔镜胃癌手术有望成为胃癌的主流术式[19]。我们中心作为教学医院,也在不断加大对年轻医生的培养投入,积极组织、参加各种教学、腔镜培训、学术会议等活动[20]。根据腹腔镜手术的学习曲线提示,随着术者操作经验、熟练程度及团队协作默契程度的增加,全腹腔镜手术能取得与辅助腹腔镜相近的手术时间[21],这与我们的结果一致,且更具优势。
综上所述,本研究通过单中心的临床对照试验发现全腹腔镜下远端胃癌根治术的安全性及近期疗效确切,具有术中损伤轻、切口短、愈合瘢痕小、切口美观、疼痛程度轻等优点,有助于加速恢复,易于被患者接受,值得临床推广,但其远期疗效仍需更高级别的循证医学证据支持。
