单孔胸腔镜肺段切除术治疗肺结节118例*
2020-11-20张天赐魏大中
王 君 张天赐 魏大中
(中国科学技术大学附属第一医院胸外科,合肥 230001)
近年来,随着螺旋CT广泛用于肺癌筛查,肺结节的检出率明显提高[1]。单孔胸腔镜肺段切除手术目前已经在国内较大的医学中心常规开展。与肺叶切除相比,肺段切除可以最大限度保留肺功能,是诊治肺结节的理想选择[2]。本研究回顾性分析2018年11月~2020年5月单孔胸腔镜解剖性肺段切除治疗肺结节118例的临床资料,探讨单孔胸腔镜肺段切除术的安全性和可行性。
1 临床资料与方法
1.1 一般资料
本组118例,男39例,女79例。年龄23~81岁,(52.2±9.7)岁。咳嗽25例,胸痛11例,其余82例均为CT体检发现。CT提示肺磨玻璃结节97例,最大径0.6~2.0 cm,(1.1±0.5)cm,其中纯磨玻璃结节28例;实性结节21例,最大径0.9~3.0 cm,(1.9±0.8)cm。术前肺穿刺活检12例,病理诊断为非小细胞肺癌。
纳入标准:①CT显示磨玻璃结节直径≤2 cm,考虑TNM分期(第8版)为0期(TisN0M0)、ⅠA1期(T1aN0M0)或ⅠA2期(T1bN0M0);②CT显示肺实性病灶直径≤3 cm,心肺功能差或伴有其他合并症而行妥协性肺段切除;③肺楔形切除比较困难的良性肿瘤,如硬化性血管瘤、炎性假瘤、错构瘤等。
排除标准:①术前检查发现远处转移或心肺功能不能耐受手术;②术中发现胸腔致密粘连单孔胸腔镜切口无法完成手术操作;③术中冰冻提示段间淋巴结转移改行肺癌根治术。
1.2 手术方法
术前结合肺部薄层CT+三维重建判断病变所属肺段,如果从影像学上难以确定靶段,采用术前12小时内CT引导下结节定位的方法帮助术中判断靶段(本组38例,根据时期不同采用注射自体血定位9例,注射亚甲蓝定位8例,Hookwire定位21例)。全麻,双腔气管插管,健侧90°卧位。腋前线第4或5肋间做3 cm切口(右上肺尖段切除可根据患者体型选择第4肋间切口,其余肺段切除通常选择第5肋间切口),置入切口保护套撑开肋间。
处理肺段动脉、静脉、支气管的顺序灵活变通,根据手术肺段的不同及肺裂发育情况综合考虑,处理原则为先易后难。处理靶段血管根据血管粗细选择丝线结扎、Hem-o-lok或腔镜下直线切割缝合器白钉仓,处理靶段支气管选用腔镜下直线切割缝合器蓝钉仓、金钉仓及绿钉仓,必要时用4-0可吸收Prolene线加缝支气管残端。采取2种方法进行肺段界限的确定:①“肺膨胀-萎陷法”(92例),通过充气的靶段肺组织与萎陷的余肺组织来辨认界限;②“近红外荧光技术”(24例),使用近红外荧光胸腔镜通过吲哚菁绿(ICG)反染法确认段间平面。使用机械切割缝合器或电刀手工切除段间裂。切除的靶段肺组织标本送术中冰冻确定病理类型,支气管残端一并送检。若冰冻报告原位癌或微浸润癌,行段间及肺门淋巴结采样;若冰冻提示段间或肺门淋巴结转移,改行肺癌根治术(此病例排除)。经单孔切口放置24Fr或28Fr引流管至胸顶。拔除胸腔引流管指征:生命体征平稳,床边胸片提示两肺复张良好,引流管无漏气,引流量≤150 ml/d。
2 结果
2例中转肺叶切除,其中1例左下肺背段切除术中损伤左下肺动脉,1例左下肺后基底段切除术中损伤左下肺静脉,均改行左下肺叶切除;2例中转其他肺段切除,其中1例左下肺外基底段切除,1例右下肺前基底段切除,均未找到病灶,均中转为基底段切除;2例中转开胸,其中1例右上肺尖段切除术中损伤右上肺叶支气管,中转开胸缝合,1例左上肺尖后段切除术中损伤左上肺尖后段动脉,中转开胸止血。其余112例顺利完成目标靶段切除。
除2例中转肺叶切除外,116例手术靶段分布见表1,包括单个肺段切除66例,联合肺段切除50例。手术时间45~148 min,(68.4±21.4)min;术中出血50~1000 ml,其中9例>600 ml,其余107例出血50~280 ml,(62.2±71.9)ml。病理测量结节最大径0.6~3.0 cm,(0.9±0.4)cm;术后24 h胸腔引流量30~480 ml,其中12例>400 ml,其余104例引流量30~300 ml,(193.2±65.1)ml。术后住院时间3~16 d,(6.3±1.9)d。
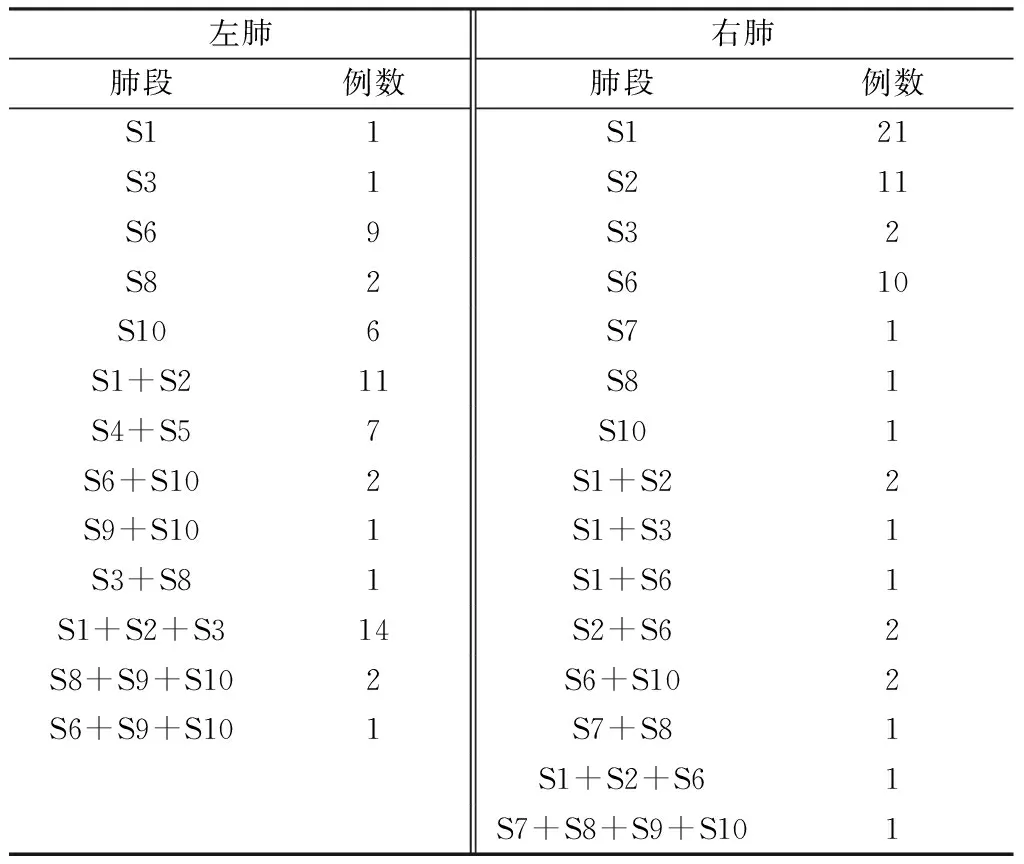
表1 116例肺段切除分布
118例中,术后并发症9例(7.6%):延迟性漏气5例,均为术后第1天出现Ⅰ~Ⅱ度漏气,其中3例术后10天自行愈合,2例胸腔内注射红霉素后愈合;心律失常2例,均为术后第1天心房颤动,药物治疗1天后转为窦性心律;咯血1例,术后第1天出现,结合复查肺部CT考虑为相邻肺段肺静脉回流不畅,保守治疗,术后10天咯血停止;切口感染1例,切口换药14天愈合。无死亡病例。
术后病理:恶性病变92例,包括原位癌伴微浸润39例,原位癌27例,腺癌19例,鳞状细胞癌5例,小细胞癌1例,转移瘤1例;良性病变26例,包括不典型腺瘤样增生11例,炎性假瘤5例,肉芽肿性炎3例,硬化性血管瘤2例,支气管扩张1例,错构瘤1例,其他炎症性病变3例。
3 讨论
对于不适合局部楔形切除的较小的肺部良性病变,肺段切除是公认的手术方式;对于早期肺癌,肺段切除的远期效果不亚于肺叶切除,在手术创伤和肺功能保护方面,肺段切除优于肺叶切除术[3,4]。单孔胸腔镜切口小,术后疼痛轻,但对术者的手术技巧要求高。
如拟行肺段切除术,术前通常需要胸部薄层CT+支气管三维重建来判断病灶所属靶段。对于CT难以准确判断靶段的肺结节,我们采用CT引导下病灶定位[5]。随着我院医用耗材管控和本地医保政策等因素的变化,我们采用3种方法:自体血定位、亚甲蓝定位、Hookwire定位。这3种定位方法都能达到准确判断靶段的目的,我们的经验是:自体血定位经济实用,效果较好,风险相对较低;亚甲蓝弥散会干扰术中寻找肺部病灶;Hookwire定位后,如果病人临时出现特殊情况,如月经期到来、感冒发热等,要推迟手术,胸腔内的Hookwire钢丝有移位风险,同时Hookwire定位的费用相对较高。
由于肺段血管及支气管相对较细小且变异较大,所以相对于肺叶切除,解剖性肺段切除对术者的技术要求更高,术者需准确判断肺段解剖结构,遇到变异的血管和支气管及时调整解剖策略。饶孙银等[6]报道的“双向识别”理念对段门结构识别有很大的帮助,值得我们学习。我们的经验及习惯是,一般优先处理靶段动脉,尽可能从血管鞘内游离动脉至足够长度后再处理,处理靶段支气管后通过提起支气管残端来判断靶段静脉,如果不影响靶段肺组织切除,可不游离靶段静脉,也可减少误伤段间静脉机会。本组1例术后咯血,考虑段间静脉损伤所致,保守治疗10天咯血停止。对于靶段血管及支气管的游离应做到胆大心细,操作轻柔。有条件的医院应尽量术前行肺部薄层CT+肺血管三维重建,充分评估靶段肺血管的走行及可能存在的变异情况,从而减少术中误损伤血管致大出血。本组3例术中意外出血,1例中转开胸止血,2例中转肺叶切除止血。
段间平面的良好显露是精准切除的关键,本组多数采用目前国内外应用最多的“膨胀-萎陷法”,该方法简单易学,方便实用,唯一缺点是肺膨胀萎陷通常需要20~30 min才能达到满意效果,合并慢性阻塞性肺疾病等特殊病人可能需要时间更长,增加手术及麻醉时间。本组24例使用近红外荧光胸腔镜通过吲哚菁绿反染法确认段间平面,该方法高效、快速,与肺组织膨胀状态、是否合并慢性阻塞性肺疾病等因素无关。Okada等[7]采用纤维支气管镜引导下靶肺段选择性高频通气法,张云嵩等[8]采用开放吹气法,张正等[9]采用靶段支气管远端注射亚甲蓝的方法,确定肺段间界限,这些判定段间平面的方法各有优缺点,术者可以根据自己的习惯和医院的条件灵活选择。
对于肺部肿瘤,胸腔镜手术从传统的开胸手术到三孔、两孔胸腔镜手术,逐步过渡到单孔胸腔镜手术,手术创伤小,术后康复快,术后疼痛轻,住院时间短[10]。单孔胸腔镜手术视角近似于开放手术,具有开胸手术基础的胸外科医师可能更容易掌握[11~13]。我们总结单孔胸腔镜手术技巧如下:①切口设计,应避免切口垂直于肺门,应尽量远离肺门。单孔切口越远离肺门,越容易处理肺血管、支气管。左肺手术的切口应选择在腋前线和腋中线之间,以减少操作时心脏的干扰。②术者左右手器械之间应形成夹角,一般选择“一直一弯”两种器械,如直的电钩或超声刀和弯头吸引器的组合,弯头电钩和直的吸引器的组合。“一直一弯”的器械组合增加单孔切口内操作角度,更利于组织游离。③术者位于患者腹侧,助手和扶镜手均站于患者背侧,扶镜手将胸腔镜镜身固定在单孔切口最后缘,利用丝线或小纱条系住镜身,并保持一定张力向切口后缘牵引镜身,以便术中能有最大限度的操作空间。④术者应有足够的耐心。单孔胸腔镜手术中器械干扰在所难免,术者不可勉强操作,应及时改变器械方向,耐心寻找合适的角度。
综上所述,我们认为,对于肺部良恶性结节,单孔胸腔镜肺段切除术安全、有效、可行,尤其适用于<2 cm的早期肺癌。
