先天性头皮缺损诊治分析
2020-11-09刘俊王建峰袁小建陈杰王俊林厚维
刘俊 王建峰 袁小建 陈杰 王俊 林厚维
先天性皮肤发育不全(Aplasia cutis congenita,ACC)是一种以表皮、真皮及皮下组织的局灶性或广泛性缺失为特点的少见病,发病率约3/10000,女性多于男性,约70%~90%发生于头顶部[1]。大多数ACC 具有自愈倾向,其致命并发症包括矢状窦出血、脑膜炎及脑疝等。目前对ACC 的治疗尚存争议,对最佳治疗方案选择尚无共识[2]。保守治疗多为定期换药以促进自发上皮化,其风险包括出血、愈合时间长、创面感染等。外科治疗包括清创缝合、局部皮瓣转移、游离皮瓣转移及皮肤移植等,其风险包括麻醉相关的并发症,术中出血,术后感染、皮瓣坏死等。本文通过对本单位及近年来国内外先天性头皮缺损报道病例分析,探讨相关临床特点及治疗方案。
1 资料与方法
1.1 一般资料 患儿,男,因“出生后即发现头皮缺损”入院。患儿系G3P2,孕39 周+1d,因“疤痕子宫”于2019 年5月22 日剖宫产,体重4210g,Apgar 评分:9-9-9 分,羊水清,羊水量600ml,脐带绕颈1 圈,胎盘无异常。生后发现头顶一大小约2.0×2.5cm 头皮缺损(见图1A),深达骨膜,其下未及骨质缺损,以先天性皮肤发育不全:头皮缺损,收住本院新生儿科。患儿家族中既往无类似疾病史,患儿母亲孕期无特殊药物暴露史。入院后完善相关检查:血常规、凝血、生化均无重大异常,排除禁忌后予急诊行头皮缺损修补术。
1.2 手术方法 气管插管全身麻醉,仰卧位,沿缺损边缘做弧形切口切开皮肤及皮下组织,逐层解剖,游离松解帽状腱膜,将缺损区旁头皮游离松解后覆盖缺损区,皮肤切口用3/0 号可吸收线缝合,伤口敷料适当加压包扎。
1.3 文献检索方法 通过万方知识数据服务平台和Pubmed进行文献进行检索。中文文献检索关键词为“先天性皮肤发育不全”与“头皮缺损”,英文文献检索关键词为“aplasia cutis congenita”与“scalp defect”。时间范围为2015 年1 月至2019 年9 月。排除标准:(1)非首次接受治疗病例。(2)诊治经过不详及基本信息不全病例。(3)同一作者、单位重复报道病例。
2 结果
本单位就诊患儿术后予头孢唑肟钠抗感染,创面换药等治疗。患儿术后各项生命体征稳定。术后第7 天出院,术后2 周拆除缝线,术后1 个月复查,切口愈合良好(见图1B),术后3 个月复查,患儿生长发育良好。
2015 年1 月至2019 年9 月国内外共14 例符合纳入标准的头皮缺损的新生儿病例报道(见表1)。14 例患儿中男6 例,其中单个头皮缺损面积最大者9cm×10cm,最小者为0.8cm×1.2cm,2 例经手术治疗,1 例保守治疗后因颅内出血及脑疝再次入院后予急诊手术治疗,余为保守治疗,所有患儿均存活,无死亡病例报道。
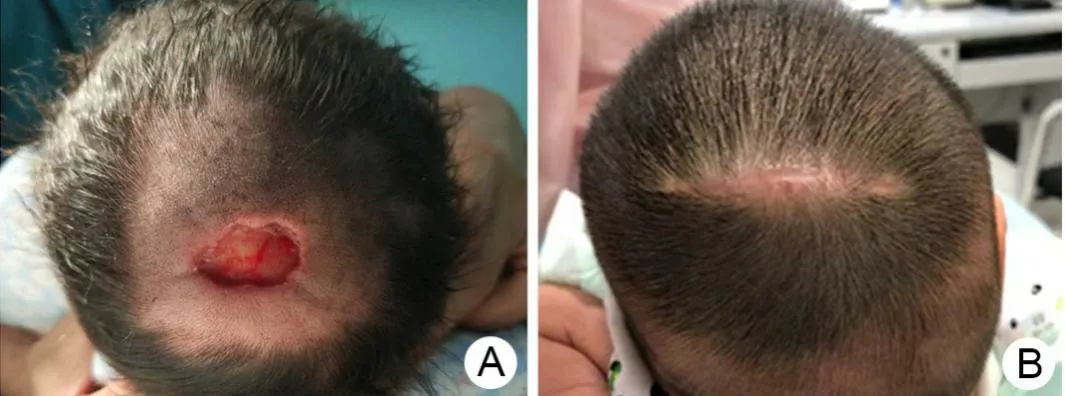
图1 术前患儿头皮缺损外观(A)及术后1个月愈合后外观(B)
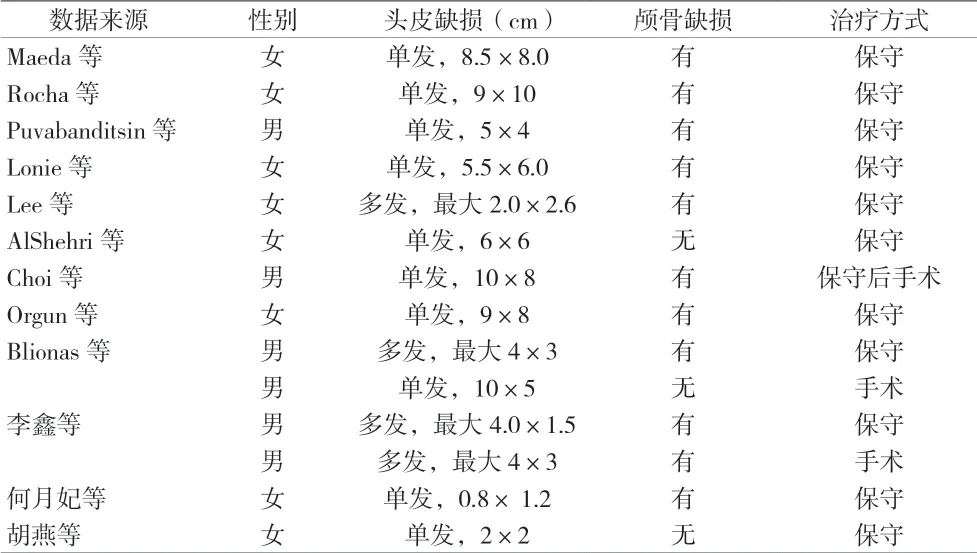
表1 头皮缺损患儿临床资料
3 讨论
ACC 最早于1767 年由Gordon 首先报道,Campbell 于1826 年总结发现其主要发生于头顶部,但亦可发生于身体的任何部位[3]。ACC 发病原因不详,目前可以确定其发病与遗传有关,其他可能的致病因素包括宫内创伤、局部羊膜粘连及孕期暴露于抗甲状腺药物、丙戊酸、大麻、海洛因、酒精和可卡因等致畸剂[4]。另有报道认为ACC 的发生与胎儿皮肤及皮下组织的张力过大导致皮肤撕裂有关,而头顶部是受张力最大的部位[5]。目前,对ACC 常用的分类系统有两个,即Sybert 分类系统和Frieden 分类系统[2]。Sybert 分类系统基于缺损部位及伴随症状将ACC 分为6 个亚型,然而其并未提及相应的治疗及预后。Frieden 进一步分析了ACC 的相关异常表现,对遗传模式有了深入的了解,并强调了相关发病机制。2005 年Perlyn 等人总结6 例患儿的诊治经验,将先天性头皮缺损分为三大类,以期为各种重建术式提供指导[2]。2014 年Silberstein 等人以“评估疾病的严重程度和预后”及“ 提供治疗指南”为目标,提出了新的分类系统,但同时说明因此类疾病罕见,需要更多的数据进行研究[2]。
先天性头皮缺损的治疗一直是争论的焦点,保守治疗及外科手术均存在相应风险。保守治疗包括各种敷料的应用、连续的补液、局部抗菌制剂及全身抗生素的应用等,以促进自发上皮化[2]。保守治疗首先应于具备良好监护条件的新生儿重症监护室进行,待患儿病情稳定后可返回家中继续进行以期达到正常喂养。通常保守治疗多应用于缺损面积较小的患儿,但亦有报道称缺损面积广泛的患儿通过保守治疗取得良好的治疗效果[3,6-7]。保守治疗的明显优点是避免了手术及供皮区并发症发生的相关风险,缺点在于可能引起大出血、脑膜炎及伤口液体丢失导致低钠血症引起脑疝及癫痫发作等[3,7]。保守治疗过程中最初的伤口会收缩变干形成焦痂,导致硬脑膜张力增大,如果病变部位于大血管或矢状窦上,焦痂的细微触动亦可能导致大出血的发生,长时间的换药过程中焦痂的触动亦会导致频繁的出血,此外保守治疗的并发症还包括感染、矢状窦血栓形成和脑积水等[6]。文献复习12 例接受保守治疗的患儿中单个头皮缺损面积最小的仅0.8cm×1.2cm,深度0.1cm,头颅CT 提示顶枕部颅骨缺损,范围约3.5cm,予生理盐水冲洗及凡士林纱布覆盖创面,住院10d 后出院,生后3 月余复查显示生长发育正常,原头皮缺损处瘢痕形成,颅骨缺损部位已被颅骨覆盖[8];单个头皮缺损面积最大者为9cm×10cm,颅骨X 线片提示颅骨缺损,最初的治疗过程中为保持伤口湿润无菌,使用盐水纱布覆盖伤口,后为避免出血与感染使用聚氨酯泡沫敷料。患儿于生后第8 天出院,但出院后2d 因伤口流血而再次入院,再次入院后予输血、抗感染等治疗,伤口逐渐愈合,生后第40天出院,5 月龄时复查原头皮缺损部位完全上皮化,10 月龄时行头颅CT 检查显示患儿头颅左侧及右侧分别有一范围约4cm 及1.5cm 颅骨缺损,神经外科随访建议3~4 岁时行颅骨重建[3]。
先天性头皮缺损的手术治疗包括单纯的清创缝合、皮瓣转移、自体或异体皮肤移植、早期或延迟颅骨成形及组织扩张等[6]。颅骨缺损的修复建议根据缺损的面积使用自体骨进行设计修复,尽管文献报道称颅骨缺损可以快速再生,多数学者仍建议修复皮肤缺损的同时修复颅骨缺损,以取得最佳疗效。对位于中线部位、而积较大、有深部组织缺损的病变早期手术修复可减少骨膜损伤、大出血、局部并发症发生率,利于后续的组织重建,并可以避免与保守性治疗相关联的并发症如创面渗液、频繁的创面感染等的发生[9]。手术治疗的并发症主要在于对新生儿进行气管插管全身麻醉及复杂的手术操作本身具有较大的风险,随着医疗技术的提高,其发生率相对较低,且多数可以得到有效控制[6]。总之手术方式的选择应趋利避害,根据患者的病情不同及外科医生的专长而制定。本次文献复习2 例采用手术治疗,其中1 例头皮缺损面积达10cm×5cm,术前检查发现无颅骨缺损,术中予单纯颞枕部头皮皮瓣覆盖,术后查血中炎症指标增高,予更改美罗培南联合万古霉素抗感染治疗,局部无并发症发生,术后37d 达到完全上皮化[6];另一患儿头皮缺损面积为4cm×3cm,顶枕部颅骨缺损约2cm,予单纯清创缝合,术后予拉氧头孢抗感染及营养支持等治疗,患儿住院17d 后痊愈出院,术后2 个月及6 个月分别复查头颅CT 显示颅骨缺损逐渐完成修复重建[10]。对比保守治疗,接受手术治疗的患儿住院时间明显缩短,且术后并发症相对较少。本例中患儿出生后一经诊断,即完善相关检查,排除禁忌后急诊手术治疗,术后予头孢唑肟钠抗感染,常规换药,管理相对简单,术后7d 即切口愈合良好,顺利出院,期间无局部及全身并发症发生,术后随访患儿生长发育良好。
总之,目前对先天性头皮缺损的治疗方案选择尚无一致意见,保守治疗及手术治疗各有相应优缺点。我们认为治疗方案应个体化,根据缺损程度及缺损面积选择适当的治疗方案。对于缺损面积较小的患儿保守治疗及手术治疗均可获得较佳的预后;对于缺损面积较大同时合并大面积颅骨缺损的患儿其并发症发生率明显增高[6,11],其治疗方案的选择尚待技术进步及大样本的研究。
