原发性肾病综合征患儿T淋巴细胞免疫及细胞因子的临床意义
2020-11-06曾海江黄郁波易玲
曾海江 黄郁波 易玲
[摘要]目的 探讨原发性肾病综合征(PNS)患儿T淋巴细胞免疫及细胞因子变化的临床意义。方法 选取2015年6月~2019年3月赣州市人民医院收治的30例PNS患儿,根据疾病进展情况分为活动期组(13例)和缓解期组(17例),选择同期30例健康儿童作为对照组。分析三组CD3+、细胞毒性T细胞(Tc)、辅助性T细胞(Th)、Th/Tc及白细胞介素-6(IL-6)水平。结果 三组的CD3+水平比较,差异无统计学意义(P>0.05)。活动期组及缓解期组的Th、Th/Tc水平均低于对照组,差异有统计学意义(P<0.05);活动期组及缓解期組的Tc及IL-6水平均高于对照组,差异有统计学意义(P<0.05)。活动期组的Th、Th/Tc水平均低于缓解期组,差异有统计学意义(P<0.05);活动期组的Tc及IL-6水平高于缓解期组,差异有统计学意义(P<0.05)。IL-6与Tc成正相关(r=0.91,P<0.01),与Th成负相关(r=-0.92,P<0.05),与Th/Tc成负相关(r=-0.90,P<0.05)。结论 PNS患儿的T淋巴细胞亚群及细胞因子水平较正常儿童均有所变化,两者可能在PNS发病中起到一定作用。
[关键词]原发性肾病综合征;T淋巴细胞亚群;细胞因子;儿童
[中图分类号] R726.9 [文献标识码] A [文章编号] 1674-4721(2020)9(c)-0079-04
[Abstract] Objective To investigate the clinical significance of the changes of T lymphocyte immunity and cytokines in children with primary nephrotic syndrome (PNS). Methods A total of 30 children with PNS admitted to our hospital from June 2015 to March 2019 were selected as the research objects and divided into active group (13 cases) and remission group (17 cases) according to disease progression. Meanwhile, 30 healthy children were selected as the control group. The levels of CD3+, cytotoxic T cell (Tc), helper T cell (Th), Th/Tc and interleukin-6 (IL-6) in the three groups were compared. Results There was no statistically significant difference in CD3+ level among the three groups (P>0.05). Th and Th/Tc levels in the active group and the remission group were lower than those in the control group, and the differences were statistically significant (P<0.05). Tc and IL-6 levels in the active group and the remission group were higher than those in the control group, and the differences were statistically significant (P<0.05). Th and Th/Tc levels in the active group were lower than those in the remission group, and the differences were statistically significant (P<0.05). Tc and IL-6 levels in the active group were higher than those in the remission group, and the differences were statistically significant (P<0.05). IL-6 was positively correlated with Tc (r=0.91, P<0.01), negatively correlated with Th (r=-0.92, P<0.05) and negatively correlated with Th/TC (r=-0.90, P<0.05). Conclusion There are changes in T lymphocyte subsets and cytokines in children with PNS, which may play a role in the pathogenesis of PNS.
[Key words] Primary nephrotic syndrome; T lymphocyte subsets; Cytokines; Children
原发性肾病综合征(primary nephrotic syndrome,PNS)是肾小球毛细血管滤过膜对血浆蛋白通透性增加,导致大量血浆蛋白自尿中丢失的一系列病理生理改变的肾脏慢性炎症性疾病,好发于儿童,现有文献报道,约有85%的PNS患儿为微小病变型,应用糖皮质激素治疗的效果较好,但存在较高的复发率和激素依赖性[1]。目前,PNS的发病机制尚不明确,可能与患儿凝血功能异常、免疫功能紊乱、抗氧化平衡失衡等有关[2-3]。其中,免疫功能紊乱是医学界认为PNS主要的发病机制。PNS患儿淋巴细胞亚群紊乱,细胞因子分泌异常,细胞免疫和炎性反应破坏肾小球屏障,进而损伤肾小球。T淋巴细胞可分为辅助性T细胞(helper T cell,Th)和细胞毒性T细胞(cytotoxic T cell,Tc)等,正常情况下Th和Tc处于细胞稳态,当细胞亚群数量和比例失调,功能发生紊乱,机体免疫功能减退,Th/Tc比例失衡[4];此外,PNS患儿白细胞介素-6(interleukin 6,IL-6)水平明显高于健康人群,参与肾脏疾病免疫损伤[5],PNS患儿的发病与T淋巴细胞亚群及炎症反应存在密切联系。目前关于T淋巴细胞亚群及相关细胞因子在PNS的变化依然存在一定争议,部分结果解释也互相矛盾。因此,本研究选取赣州市人民医院收治的30例PNS患儿作为研究对象,探讨T淋巴细胞亚群及IL-6在该疾病患儿体内的变化情况,为疾病发病机制及预测提供新的思路,现报道如下。
1资料与方法
1.1一般资料
选取2015年6月~2019年3月赣州市人民医院收治的30例PNS患儿。纳入标准:①患儿符合《儿童常见肾脏疾病诊治循证指南(一)》[6]标准;②患儿年龄13周岁以下。排除标准:①紫癜性肾炎、乙型肝炎、狼疮性肾炎、遗传性肾病患儿;②应用免疫抑制剂(除激素外)患儿;③肝功能异常、继发性肾病综合征、免疫性疾病、感染等患儿。根据疾病进展情况分为活动期组(13例)和缓解期组(17例)。活动期组中,男8例,女5例;年龄2~13岁,平均(6.17±1.25)岁;病程1~18个月,平均(10.13±1.58)个月;疾病类型:膜性肾病2例,肾小球轻微病变9例,局灶节段性肾小球硬化2例。缓解期组中,男11例,女6例;年龄2~13岁,平均(6.09±1.33)岁;病程1~20个月,平均(10.51±1.23)个月;疾病类型:膜性肾病4例,肾小球轻微病变12例,局灶节段性肾小球硬化1例。
选取同期赣州市人民医院体检健康儿童30例作为对照组,其中男18例,女12例;年龄2~14岁,平均(6.13±1.19)岁。三组的性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。本研究经赣州市人民医院伦理委员会审核批准。所有儿童家属均由赣州市人民医院医护人员告知本研究目的、意义,并自愿签署知情同意书。
1.2方法
所有儿童均于晨起空腹采静脉血3~5 ml,采用LC-4012低速离心机(安徽中科中佳科学仪器有限公司),按照3000 r/min离心5 min,得血清。采用罗氏Cobas E601全自动电化学发光免疫分析仪(罗氏公司),依据双抗体夹心酶联免疫吸附法检测IL-6水平。另用同一采血方式采血3~5 ml,采用FACSCantoⅡ型流式细胞仪(BD公司)进行分析,运用碱性磷酸酶标记卵白素法检测CD3+、Tc、Th、Th/Tc水平。所有操作由赣州市人民医院检验科执行,并严格按照说明书标准操作。
1.3观察指标
观察三组的T淋巴细胞亚群及IL-6水平,其中T淋巴细胞亚群主要包括CD3+、Tc、Th及Th/Tc。
1.4统计学方法
采用SPSS 21.0统计学软件进行分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析;计数资料采用率表示,组间比较采用Fisher精确检验;相关性分析采用直线回归分析,以P<0.05表示差异有统计学意义。
2结果
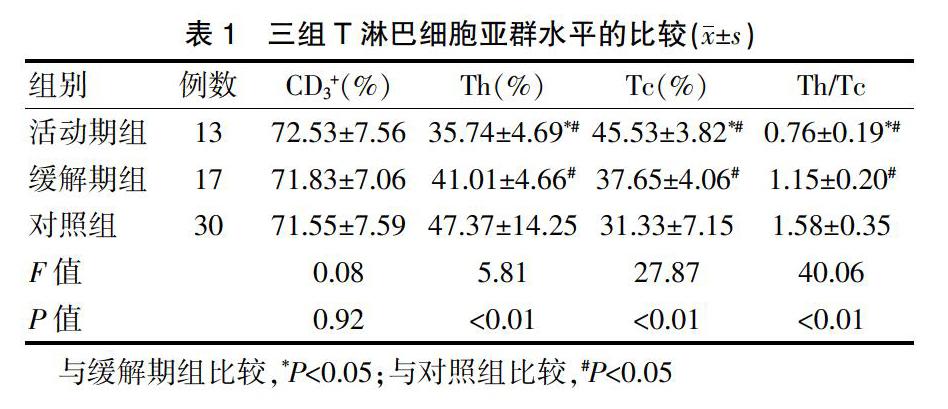
2.1三组T淋巴细胞亚群水平的比较
三组的CD3+水平比较,差异无统计学意义(P>0.05)。三组的Th、Tc、Th/Tc水平比较,差异有统计学意义(P<0.05)。活动期组及缓解期组的Th、Th/Tc水平均低于对照组,差异有统计学意义(P<0.05);活动期组及缓解期组的Tc水平均高于对照组,差异有统计学意义(P<0.05)。活动期组的Th、Th/Tc水平均低于缓解期组,差异有统计学意义(P<0.05);活动期组的Tc水平高于缓解期组,差异有统计学意义(P<0.05)(表1)。
2.2三组IL-6水平的比较
活动期组的IL-6水平为(12.53±2.96)pg/ml,缓解期组的IL-6水平为(9.71±2.33)pg/ml,对照组的IL-6水平为(5.83±1.06)pg/ml,三组的IL-6水平比较,差异有统计学意义(F=56.98,P<0.01)。活动期组和缓解期组的IL-6水平均高于对照组,差异有统计学意义(t活动期组与对照组比较=5.11,P活动期组与对照组比较<0.05;t缓解期组与对照组比较=3.24,P缓解期组与对照组比较<0.05);活动期组的IL-6水平高于缓解期组,差异有统计学意义(t=3.59,P<0.05)。
2.3活动期组IL-6水平与T淋巴细胞亚群的相关性分析
直线回归分析结果显示,IL-6(y)与Th(x1)、Tc(x2)、Th/Tc(x3)的回归方程分别为y=-0.39x1+6.05,R2=0.84;y=3.02x2+3.11,R2=0.82;y=-0.47x3+6.53,R2=0.81。显示IL-6与Tc成正相关(r=0.91,P<0.01),与Th成负相关(r=-0.92,P<0.05),與Th/Tc成负相关(r=-0.90,P<0.05)。
3讨论
PNS是临床常见的肾小球疾病,好发于儿童,儿童年发病率为1/100 000~4/100 000,约占同期泌尿系统疾病患儿的21%~31%[7],是儿童肾衰竭的首要原因。目前,PNS的病因和发病机制尚未完全清楚。现有研究主要支持PNS与细胞免疫功能紊乱有关,且某些细胞因子,如IL-6、肿瘤坏死因子-α(TNF-α)等,在PNS的发生、发展中也起重要作用。
现有研究认为,CD3+是细胞免疫的主要组成部分,CD4+在细胞免疫中主要起调节作用[8]。CD8+是一种细胞毒性T细胞,具有抑制CD4+及诱导靶细胞死亡的作用[9-10]。正常情况下,各免疫细胞是相互协调及拮抗的,数目较为稳定,一旦出现总数目或Th/Tc变化,则可认为是免疫调节功能紊乱[11]。本研究结果显示,活动期组及缓解期组的Th、Th/Tc水平均低于对照组,差异有统计学意义(P<0.05);活动期组及缓解期组的Tc水平均高于对照组,差异有统计学意义(P<0.05);活动期组的Th、Th/Tc水平均低于缓解期组,差异有统计学意义(P<0.05);活动期组的Tc水平高于缓解期组,差异有统计学意义(P<0.05)。提示PNS患儿细胞免疫功能紊乱,其主要致病作用可能是T淋巴细胞亚群广泛浸润肾间质,进一步损伤肾组织,但仍需进一步研究。因此,笔者有理由相信T淋巴细胞亚群参与了PNS的发生和发展,其数目的变化对该疾病的病情及机制具有一定的临床意义。
T淋巴细胞分为Th1型和Th2型[12-13]。Th1细胞因子可以与特异性受体结合,促进Th2细胞因子的合成及分泌,进一步损伤肾组织[14]。IL-6属于Th2细胞因子,可促进和激活T淋巴细胞亚群,增强TNF-α、IL-2等细胞因子的效应,引起肾脏免疫损伤,其与肾小球硬化密切相关[15-16]。本研究结果显示,三组的IL-6水平比较,差异有统计学意义(P<0.01);活动期组和缓解期组的IL-6水平均高于对照组,差异有统计学意义(P<0.05);活动期组的IL-6水平高于缓解期组,差异有统计学意义(P<0.05)。同时,IL-6与Tc成正相关(r=0.91,P<0.01),与Th成负相关(r=-0.92,P<0.05),与Th/Tc成负相关(r=-0.90,P<0.05)。提示IL-6、Tc、Th及Th/Tc可能共同参与了PNS的发生与发展,参与肾病综合征免疫损伤过程,削弱肾小球滤过功能,可能与IL-6抑制了T淋巴细胞分泌相关细胞因子有关,但具体机制需进一步研究。
目前,随着国内外对PNS研究的不断深入,在Th1型和Th2型细胞因子和T淋巴细胞亚群等方面均有长足进展,但研究结果也存着互相矛盾之处[17-18]。这说明PNS患儿机体内的免疫功能变化较为复杂,并存在一定的网络现象。为此,笔者建议今后研究人员要改善设计和检测方法,采用更精确、更灵敏、更稳定的检测方法获得更加准确、可靠的研究结果,更好的阐明PNS患儿机体内T淋巴细胞免疫及细胞因子变化。
综上所述,PNS患儿T淋巴细胞亚群及细胞因子水平均有所变化,两者可能在PNS发病中起到一定作用。
[参考文献]
[1]Li J,Zhang Q,Su B.Clinical characteristics and risk factors of severe infections in hospitalized adult patients with primary nephrotic syndrome[J].J Int Med Res,2017,45(6):2139-2145.
[2]李永珍,何庆南.原发性肾病综合征免疫发病机制研究进展[J].国际儿科学杂志,2016,43(1):51-55.
[3]涂晓文,张爱平,丁尧海,等.原发性肾病综合征患者体内氧化损伤状态的研究[J].中国中西医结合肾病杂志,2001, 2(12):723-724.
[4]童科珍,毛建华,傅海东,等.肾病综合征患儿血清细胞因子水平及T细胞亚群变化的临床意义[J].中华临床免疫和变态反应杂志,2016,10(4):351-356.
[5]刘平.原发性肾病综合征(PNS)和胰岛素抵抗及其与炎症因子TNF-α、IL-6的关系[J].中国保健营养,2018,28(20):23.
[6]中华医学会儿科学分会肾脏病学组.儿童常见肾脏疾病诊治循证指南(一):激素敏感、复发/依赖肾病综合征诊治循证指南(试行)[J].中华儿科杂志,2009,47(3):167-170.
[7]尹力.原发性肾病综合征患儿尿碘及血甲状腺激素的变化[D].石家庄:河北医科大学,2013.
[8]陈如月,李晓忠,朱赟,等.原发性肾病综合征患儿血、尿中可溶性程序性死亡受体1和配体1水平及其临床意义[J].中华肾脏病杂志,2019,35(3):170-176.
[9]朱磊,解德琼,张臣丽,等.肾病综合征患者外周血T细胞亚群及血清脂联素水平与患者激素治疗效果的关系[J].河北医学,2017,23(10):1646-1649.
[10]孙良波,孟娜娜.外周血CD4+T淋巴细胞数量及强的松累积剂量对成人原发性肾病综合征重度感染的影响[J].中华实验和临床感染病杂志,2019,13(3):208-213.
[11]刘萍,梅红.腺病毒肺炎婴幼儿外周血淋巴细胞因子信号抑制分子基因表达及其与血清干扰素-α水平关系[J].中华实用诊断与治疗杂志,2017,31(4):359-360.
[12]Zhang X,Peng Y,Fan Z,et al.Mesenchymal Stem Cells May Ameliorate Nephrotic Syndrome Post-Allogeneic Hematopoietic Stem Cell Transplantation-Case Report[J].Front Immunol,2017,8:962.
[13]贺晓莉,刘延,雒华.强的松联合他克莫司治疗对狼疮性肾炎患者血浆T淋巴细胞亚群和肾功能的影响[J].国际泌尿系统杂志,2018,38(5):815-818.
[14]Li C,Yao Z,Zhu M,et al.Biopsy-Free Prediction of Pathologic Type of Primary Nephrotic Syndrome Using a Machine Learning Algorithm[J].Kidney Blood Press Res,2017,42(6):1045-1052.
[15]Stachowski J,Barth C,Michalkiewicz J,et al.Th1/Th2 balance and CD45-positive T cell subsets in primary nephrotic syndrome[J].Pediatr Nephrol,2000,14(8-9):779-785.
[16]Cokun ,ztopuz ,zkan F.Determination of IL-6,TNF-α and VEGF levels in the serums of patients with colorectal cancer[J].Cell Mol Biol,2017,63(5):97-101.
[17]Nishikimi A,Koyama YI,Ishihara S,et al.Collagen-derived peptides modulate CD4+ T-cell differentiation and suppress allergic responses in mice:suppression of allergic responses by collagen peptides[J].Immun Inflamm Dis,2018,6(2):245-255.
[18]趙学兰,李香玲,郭民,等.益气活血补肾方对难治性肾病综合征患者临床疗效及T淋巴细胞亚群、细胞因子的影响[J].中成药,2013,35(8):1637-1640.
(收稿日期:2020-01-03)
