宫颈薄层液基细胞学联合高危型人乳头瘤病毒检测对老年宫颈癌前病变及宫颈癌的诊断价值分析
2020-11-06邵玮李敬巍
邵玮,李敬巍
复旦大学附属金山医院妇产科,上海201508
宫颈癌为妇科常见恶性肿瘤,随着人口不断老龄化以及普查手段的提高,老年宫颈癌的检出率也越来越高,对老年患者的身心健康造成严重危害。TCT 检查为宫颈癌前病变和宫颈癌筛查的常规方法[1]。高危型HPV 持续感染是宫颈癌前病变和宫颈癌发生和发展的必要条件,HPV-DNA 检测可快速检测出HPV,是目前检测宫颈HPV 感染的比较理想的方法[2]。研究[3-4]发现TNC 联合HPV-DNA 检测在宫颈癌前病变和宫颈癌的筛查中较单独检测价值更大。随着老年宫颈癌前病变和宫颈癌检出率的升高,提高老年宫颈癌前病变和宫颈癌的诊断效能也具有重要意义。本文采用TCT 联合HPV-DNA 检测,分析其在老年宫颈癌前病变和宫颈癌中的诊断价值。
1 资料与方法
1.1 一般资料 选择2018年1月—2019年12月于金山医院宫颈门诊符合条件的老年患者252 例,年龄为60~78 岁,平均年龄为(64.8±5.3)岁。纳入标准:年龄≥60 岁,均进行TCT 和高危HPV-DNA 检测,均进行阴道镜下活检送病理学检查,检查资料均完整。排除标准:子宫切除术者;宫颈手术史者;资料不全者。
1.2 方法 TCT 检查:采用美国Alphagenics 公司液基薄层细胞制片系统检测,按照TBS 分类进行诊断。HPV-DNA 检测:用深圳亚能HPV-DNA 检测试剂盒检测HPV 分型,结果由亚能专用分析软件分析。HPV包括13 种高危型和5 种低危型,高危型包括HPV16、
18、31 、33 、35 、39、45、51、52、56、58、59、68,低危型包括HPV6、11、42、43、44。高危型为阳性。病理学检查:北京四维赛洋科技有限公司VIZ-YD 型光学电子阴道镜下,取阴道镜图像显示的不正常宫颈部位取材活检,阴道镜下未见异常者取宫颈3、6、9、12 点处活检,并行颈管搔刮术,将活检病理送我院病理科检查。组织学诊断分级为炎症、低级别CIN、高级别CIN 和浸润癌,低级别CIN 包括CIN Ⅰ级,高级别CIN 包括CIN Ⅱ级和CIN Ⅲ级。
1.3 统计学分析 数据采用SPSS20.0 软件进行统计分析。计数资料以例数和百分率表示,采用检验。<0.05 为差异有统计学意义。
2 结果
2.1 TCT 结果与病理结果比较 以病理结果为金标准,252 例患者TCT 检查出154 例阳性,不同TCT 结果患者宫颈病变级别差异有统计学意义(=86.987,=0.001)。见表1。
2.2 HPV-DNA 结果与病例结果比较 以病理结果为金标准,252 例患者HPV 检查出165 例阳性,不同HPVDNA 结果的患者宫颈病变级别差异有统计学意义(=31.559,=0.001)。见表2。
2.3 TCT 和HPV-DNA 联合检查结果与病理结果比较252 例患者中,TCT(+)+HPV-DNA(+)患者113例,TCT(-)+HPV-DNA(-)46 例,TCT(+)+HPV-DNA(+)组与TCT(-)+HPV-DNA(-)组患者宫颈病变级别差异有统计学意义(=38.580,=0.001)。见表3。

表1 TCT 结果与病例结果比较

表2 HPV-DNA 结果与病例结果比较
2.4 不同方法诊断宫颈病变的效能分析 TCT 和HPVDNA 诊断宫颈病变具有较高的灵敏度(95.65%、92.75%)和阴性预测值(96.94、94.25%),较低的漏诊率(4.35%、7.24%);二者联合检测灵敏度和阴性预测值均达100.00%,漏诊率为0.00%。见表4。
2.5 不同方法诊断宫颈癌的效能分析 TCT 诊断宫颈癌特异度(100.00%)、阳性预测值(100.00%)、阴性预测值(98.00%)和漏诊率高(71.43%),灵敏度(28.57%)、漏诊率(0.00%)低;HPV-DNA 诊断宫颈癌灵敏度(100.00%)、阴性预测值(100.00%)、误诊率高(64.49%)高,特异度(35.51%)、阳性预测值(4.24%)漏诊率(0.00%)低;二者联合检测可提高TCT 诊断宫颈癌的灵敏度(85.71%)、降低其漏诊率(14.29%),提高 HPV 诊断宫颈癌的特异度(53.10%)、降低其误诊率(43.67%)。见表5。
3 讨论
宫颈细胞学检查在宫颈病变的筛查中具有重要价值。目前,TCT 为宫颈病变筛查中的比较成熟的技术,对宫颈病变和宫颈癌具有较高的筛查价值[5-6],但与病理检查结果仍存在一定差异。本研究对252 例老年患者进行研究,发现不同TCT 结果的患者宫颈病变级别差异有统计学意义,TCT 诊断宫颈病变的灵敏度为95.65%、特异度为51.92%、阳性预测值为42.86%、阴性预测值为96.94%、误诊率为48.09%和漏诊率为4.35%;TCT 诊断宫颈癌的灵敏度为28.57%、特异度为100.00%、阳性预测值为100.00%、阴性预测值为98.00%、误诊率为0.00%和漏诊率为71.43%。可见,宫颈TCT 检查与病理检查结果比较仍有差异,不能代替病理学检查;TCT 诊断宫颈病变的灵敏度及阴性预测值较高,但特异度和阳性预测值比较低,有一定的漏诊率,误诊率比较高;在诊断宫颈癌方面,特异度、阳性预测值和阴性预测值均比较高,灵敏度比较低,误诊率为0,但漏诊率比较高。
据报道[7],几乎所有的女性都有过HPV 感染,大部分HPV感染为一过性的,在7~12 个月可自然清除,只有少数HPV 感染患者发展为HPV 持续感染,HPV持续感染是造成宫颈癌的主要原因。高危HPV 感染持续感染女性是宫颈病变的高发人群,有高危HPV感染发展到宫颈癌一般需要9~25年时间,潜伏期的长短与HPV 病毒整合到宿主核基因组合适位置需要的时间长短有关,故对高危HPV 检查,提出规范的和合理的宫颈癌筛查方法具有重要意义[8]。目前,HPV检查在宫颈病变的筛查中被普遍应用,高危HPV 是宫颈癌筛查比较有意义的指标[9]。本研究对252 例老年患者进行研究,发现不同HPV-DNA 结果的患者宫颈病变级别差异有统计学意义,高危HPV-DNA 诊断宫颈病变的灵敏度为92.75%、特异度为44.81%、阳性预测值为38.79%、阴性预测值为94.25%、误诊率为55.19%和漏诊率为7.24%;高危HPV-DNA 诊断宫颈癌的灵敏度为100.00%、特异度为35.51%、阳性预测值为4.21%、阴性预测值为100.00%、误诊率为64.49%和漏诊率为0.00%。可见,宫颈高危HPV 检查与病理检查结果比较仍有差异,不能代替病理学检查;高危HPV 诊断宫颈病变的灵敏度和阴性预测值较高,但特异度和阳性预测值比较低,有一定的漏诊率,误诊率比较高;在诊断宫颈癌方面,灵敏度和阴性预测值比较高,特异度和阳性预测值低,漏诊率为0,但误诊率比较高。

表3 TCT 和HPV-DNA 联合检查结果与病理结果比较(例)
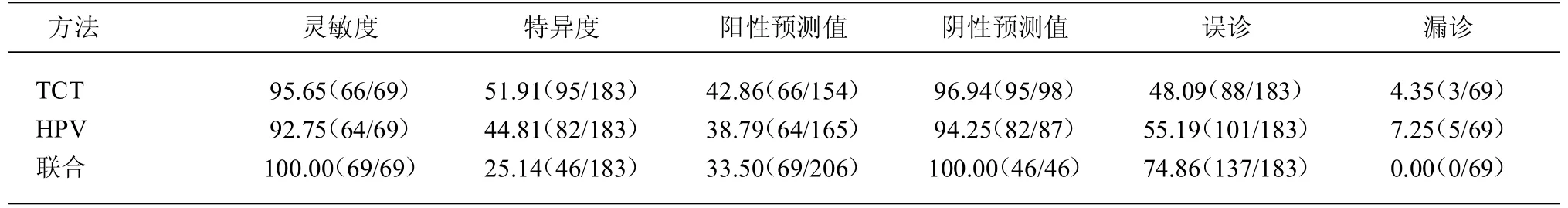
表4 不同方法诊断宫颈病变的效能[%(例数)]
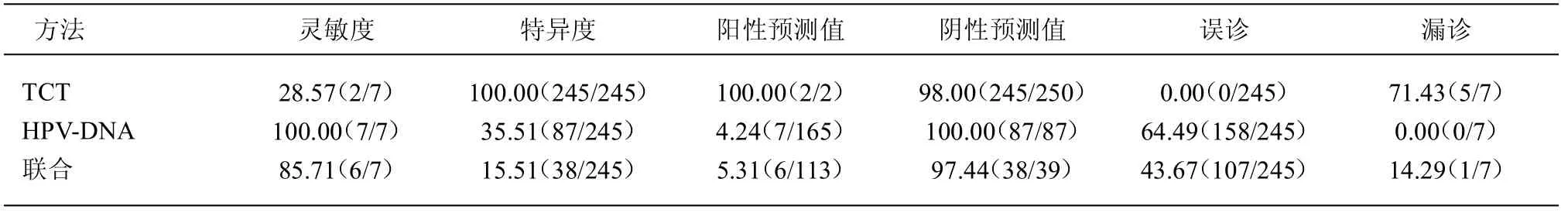
表5 不同方法诊断宫颈癌的效能[%(例数)]
不少研究发现在宫颈癌前病变和宫颈癌的筛查中,TCT 和高危HPV 联合检测可提高筛查效能[10-11],故两者同时检测在宫颈癌前病变和宫颈癌筛查中被普遍应用[12-13]。本文对老年患者进行宫颈TCT 和高危HPV-DNA 检查,探讨其在老年宫颈病变和宫颈癌诊断中的价值,结果显示:252 例患者中,TCT(+)+HPV(+)患者113 例,TCT(-)+HPV(-)46 例,TCT(+)+HPV(+)组与TCT(-)+HPV(-)组患者宫颈病变级别差异有统计学意义,二者联合检测宫颈病变的灵敏度和阴性预测值均达100.00%,漏诊率为0.00%;同时本研究亦提示TCT(-)+HPV(-)组患者宫颈病变均为炎症,可除外宫颈癌和癌前病变。二者联合检测诊断宫颈癌可提高TCT 诊断宫颈癌的灵敏度(85.71%)、降低其漏诊率(14.29%),提高HPV 诊断宫颈癌的特异度(53.10%)、降低其误诊率(43.67%)。可见,TCT 和高危HPV 联合检测可提高TCT 和高危HPV 检测的不足之处,提高宫颈癌的诊断效能。
综上所述,在老年患者中,联合TCT 和高危型HPV检查对宫颈病变和宫颈癌的诊断效能由于单一检查结果。因本文采用单中心研究,且研究病例有限,结果可能存在一定偏差,尚需进行大样本和多中心研究加以证实。
