夜戴型角膜塑形镜对青少年眼表功能的影响
2020-11-02马建霞皮百木
张 丽,马建霞,王 锋,皮百木
0 引言
角膜塑形镜是一种使用逆几何设计的硬性、高透氧材质的定制镜片,通过临时改变角膜曲率来矫正屈光不正,是常用的矫正中低度近视的光学补偿方法[1]。角膜塑形术是通过夜间配戴角膜塑形镜来重新塑造角膜前表面的形态,从而改变角膜的屈光度,使配戴者白天获得正常的裸眼视力[2]。近10a来,因为角膜塑形镜能够暂时性纠正近视,具有提高裸眼视力及长期的近视控制的性能,所以在全球范围内角膜塑形镜的使用率呈现高速增长的趋势[3]。自二十世纪六十年代以来,角膜塑形镜通过在设计及材料方面不断地发展改进,目前使用的高透氧材质保证了夜间配戴的安全性,也成为一种矫正青少年中、低度近视的有效方法,而且在配戴的过程中,安全性、舒适性也得到了很大的提高,并且并发症较少[4]。随着我国青少年近视率及角膜塑形镜在临床中使用的人数增加,角膜塑形镜与泪膜的关系也受到了很大的关注。有研究证实长期配戴角膜塑形镜对儿童青少年睑板腺功能有潜在影响,其中上睑板腺首先出现形态上的变化[5]。而且目前已有大量文献证实了眼表分析仪Keratograph 5M可以测量非侵入性泪膜破裂时间(noninvasive break-up time,NIBUT)、泪河高度(tear meniscus height,TMH)、睑板腺拍摄,刺激性小[6-8]。也有研究证实用眼表分析仪Keratogragh 5M获得的TMH和NIBUT的测量结果可以为干眼症提供简单、无创的筛查测试,并具有可接受的重复性和再现性[9]。基于此种情况,本研究使用非侵入式眼表综合分析仪Keratograph 5M来观察不同年龄段的青少年近视患者在配戴角膜塑形镜前后眼表及睑板腺功能的变化,从而探究夜间配戴角膜塑形镜对青少年眼表功能的影响。现报告如下。
1 对象和方法
1.1 对象前瞻性临床研究。选取2017-01/11就诊于我院视光门诊,因为近视增加较快并要求验配夜戴型角膜塑形镜的青少年近视患者55例106眼,年龄12~18(平均12.04±2.51)岁,其中男26例50眼,女29例56眼。等效球镜度数为-1.00~-6.00DS,平均散光为-1.45±0.48DC。纳入标准:(1)年龄12~18岁;(2)球镜度数-0.75~-6.00D,角膜顺规散光≤1.75DC,逆规散光≤0.75DC,平坦K值41~46D,最佳矫正视力≥1.0;(3)配戴角膜塑形镜者及其监护人能够理解角膜塑形镜的原理和作用,掌握角膜塑形镜的护理和配戴方法。排除既往有角膜接触镜配戴史,药物或食物过敏史,合并其它眼表疾病及全身疾病,伴干眼症状及体征,无法定期随访者[2]。治疗前向患者及监护人详细解释角膜塑形镜的矫正效果及可能出现的并发症,征得其同意后进行验配。本项研究遵循《赫尔辛基宣言》和临床研究的伦理标准和规范,并签署知情同意书。
1.2 方法
1.2.1 角膜塑形镜的验配采用夜戴型角膜塑形镜,材料为Boston Equalens II,DK值为127(ISO/Fatt),镜片中央厚度为0.24mm,镜片直径10.6mm,内表面为逆几何七区四弧设计。戴镜前使用裂隙灯检查眼睑形态、睑球结膜、角膜、前房、虹膜、晶状体情况,使用直接检眼镜检查眼底情况,非接触眼压计测量眼压,测量眼轴,并准确的进行验光检查,三维眼前节分析仪(Pentacam)或角膜地形图检查角膜形态,根据测量到的参数由同一名验配经验丰富的医师,对患者进行试戴片选择,并进行试戴评估,最终确定订片参数。于配戴角膜塑形镜前及戴镜后1wk,1、3、6、12mo进行OSDI问卷调查;Keratograph 5M对受试者进行非侵入性第一次泪膜破裂时间[NIBUT(f)]、非侵入性平均泪膜破裂时间[NIBUT(av)]、睑板腺拍摄检查;使用裂隙灯显微镜对受试者的睑板腺开口、睑板腺脂质分泌物情况、角膜荧光素染色,并进行评分。戴镜后12mo时记录并发症的发生率。
1.2.2 OSDI问卷调查由同一名医师在青少年配戴角膜塑形镜前及戴镜后1wk,1、3、6、12mo进行OSDI问卷调查[10],以评估受试者眼表症状和干眼症的严重程度,每次问卷调查使用4~6min。最终OSDI评分=所有得分总和×25/测评题目总数,总分为0~100分。OSDI值为 0~12分为正常;>12~22分为轻度干眼;>22~32分为中度干眼;>32~100分为重度干眼[11]。
1.2.3 非侵入性眼表综合分析仪检查同一位经验丰富的检查员在配戴角膜塑形镜前及戴镜后1wk,1、3、6、12mo时,使用Keratograph 5M 对受试者进行NIBUT(f)、NIBUT(av)、睑板腺拍摄[12]检查。每次检查均先查右眼再查左眼,每只眼均测3次,统计时取3次的平均值。摄取睑板腺图像检查时,依次翻开研究对象的上睑和下睑,观察睑板腺形态及缺失情况。并进行评分[13]:0分:无睑板腺的丢失;1分:丢失面积<睑板腺总面积的1/3;2分:丢失面积≥1/3~2/3;3分:丢失面积>2/3。采用上下眼睑的评分总和来计算每眼0~6分的评分。NIBUT(f)>10s正常,NIBUT(av)>14s为正常。
在被问及自身专业英语水平时,高年级优秀率明显高于低年级,这与高年级学生开始接触专业课程中的专业英语名词有关,但认为自身专业英语水平高的学生并不占多数。因医学专业英语被称为难度最高的专业英语之一,且并没有真正系统学习到专业英语的构词法等基础知识,学生很容易产生畏难情绪,从而打击学习积极性,更不利于其课外自学的开展。
1.2.4 睑板腺开口状况和睑板腺脂质分泌物性状及角膜荧光素染色检查检查睑板腺开口及脂质分泌物性状时,嘱患者向上看,用大拇指使用中等力度按压下眼睑中1/3区域8条睑板腺,半定量评价睑板腺脂质分泌物性状并进行评分[14],共0~24分。0分:正常,睑缘覆盖清亮、透明睑脂;1分:睑脂污浊;2分:睑脂污浊伴碎屑;3分:睑脂稠厚呈牙膏状。使用荧光素染色观察角结膜染色情况,每眼角膜荧光素染色评分为角膜四个象限的总和,共0~12分。0分:无着染;1分:散在的轻微点状着染;2分:介于1~3分之间;3分:融合或丝状的严重着染[15]。复查随访时除上述检查外并进行眼前节检查及眼部健康状态及镜片配适状态分析,并由同一位专业的工作人员进行镜片清洁度及安全性检查。
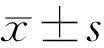

表1 配戴角膜塑形镜前后OSDI评分、NIBUT(f)、NIBUT(av)、TMH的变化

表2 配戴角膜塑形镜前后角膜荧光素染色评分、睑板腺脂质分泌评分、睑板腺板腺缺失评分的变化分)
2 结果
收集的55例106眼患者均按时随访,未出现失访患者,所有患者未出现角膜严重并发症或镜片严重偏心等现象。
2.1 配戴角膜塑形镜前后OSDI评分、NIBUT(f)、NIBUT(av)、TMH的变化配戴角膜塑形镜前后不同时间OSDI评分、NIBUT(f)、NIBUT(av)比较差异均有统计学意义(P<0.05)。OSDI评分戴镜前与戴镜后1wk,1、3、6、12mo差异均有统计学意义(P<0.05)。NIBUT(f)在戴镜后1mo与戴镜前相比,差异有统计学意义(P<0.05),NIBUT(av)在戴镜后1wk, 1mo与戴镜前相比,差异均有统计学意义(P<0.05),在戴镜后3、6、12mo与戴镜前相比差异均无统计学意义(P>0.05)。配戴角膜塑形镜前后不同时间TMH比较差异无统计学意义(P>0.05),见表1。
2.2 配戴角膜塑形镜前后角膜荧光素染色评分、睑板腺脂质分泌评分、睑板腺缺失评分的变化配戴角膜塑形镜前后不同时间角膜荧光素染色评分比较差异有统计学意义(P<0.05),戴镜前与戴镜后1wk,1、3、6、12mo相比,差异均有统计学意义(P<0.05)。配戴角膜塑形镜前后不同时间睑板腺脂质分泌评分及睑板腺缺失评分比较差异均无统计学意义(P>0.05),见表2。
3 讨论
我国儿童青少年近视呈高发和低龄化的趋势,严重影响了儿童青少年的身心健康,在临床工作中有好多矫正近视及控制近视增加的方法,其中角膜塑形镜作为一种非手术可逆性屈光矫正方法,在减少近视量、延缓青少年近视进展及眼轴长度的增长方面,获得了较肯定的效果,而且还能使患者白天拥有良好的视力。基于避免高度近视导致的各类严重并发症的考虑,并且我国又是近视大国,角膜塑形镜受到越来越多医生和近视者的青睐。但由于角膜塑形镜是过夜配戴,直接与角膜相接触,我们正常闭眼休息时角膜表面氧分压就会降低,所以配戴角膜塑形镜后会对眼表和泪膜造成影响,有研究证实干眼症是配戴角膜塑形镜后最常出现的并发症。也有研究证实过夜配戴角膜塑形镜是相对安全的,短期不会引起不适感和降低TMH,但是会降低泪膜的稳定性和增加角膜上皮损伤[5]。
以往对角膜塑形镜是否造成干眼症的研究大多是基于侵入式的泪膜破裂时间的检查,而Keratograph 5M是应用于眼表检查的无创的测量仪,也是目前较客观全面的非侵入性干眼诊断设备,所查到的泪膜破裂时间均为非侵入性的,并且能够检测非侵入性TMH、睑板腺缺失情况,能够更客观地评价干眼状况,提高准确性[16]。Keratograph 5M是应用于眼表检查的无创测量仪。OSDI是目前应用于评估干眼症的严重性的有效且可靠的方法,甚至儿童的干眼症也是如此[17]。考虑年龄过小患者很难良好地完成主观症状评分问卷等检查,故本研究选择12~18岁青少年作为研究对象。本研究显示Keratograph 5M在青少年人群中也有很好的实施性,并配合OSDI问卷调查,考察配戴角膜塑形镜的近视青少年患者的干眼和睑板腺功能障碍(meibomain gland dysfunction,MGD)情况。Li等[18]研究表明角膜塑形镜戴镜后会导致患者泪膜稳定性下降,泪膜破裂时间(tear break-up time,TBUT)降低,但Na等[19]研究结果显示角膜塑形镜戴镜后泪膜稳定性并没有明显改变。上述两个研究的观察指标主要是TBUT,TBUT的检测受检查者操作水平和患者配合度的影响较大,对于青少年患者配合度欠佳结果误差会更大,并且没有研究戴镜后睑板腺功能的情况,所以为了能更客观地反映角膜塑形镜戴镜后对泪膜稳定性和睑板腺功能的影响的变化,本研究观察了配戴角膜塑形镜前后OSDI分、NIBUT(f)、NIBUT(av)、TMH的变化以及角膜荧光素染色评分、睑板腺脂质分泌评分、睑板腺板腺缺失评分的变化,更系统并客观地评价了配戴角膜塑形镜后泪膜功能及睑板腺功能的变化,结果表明,戴镜后1wk,1、3、6、12mo OSDI评分分别为7.38±1.71、9.21±1.39、10.19±1.02、10.28±1.18、10.29±1.85分,较戴镜前(4.80±1.63分)均增加(P<0.05)。戴镜后1wk,1、3、6、12mo NIBUT(f)为12.39±4.76、9.95±5.23、11.30±4.58、11.21±4.34、11.63±5.32s,NIBUT(av)为11.26±6.77、11.16±6.48、13.09±5.79、13.13±5.41、13.19±5.21s,NIBUT(f)戴镜后1mo与戴镜前,NIBUT(av)戴镜后1wk, 1mo与戴镜前比较均有差异(均P<0.05)。配戴角膜塑形镜早期泪膜稳定性降低,随着配戴时间的延长逐渐恢复至戴镜前的水平。角膜荧光素染色评分在戴镜后1wk,1、3、6、12mo分别为3.51±1.67、3.54±1.62、4.05±1.52、4.14±1.32、4.50±1.43分,较戴镜前均增加,戴镜前后不同时间比较差异有统计学意义(P<0.05),表明配戴角膜塑形镜对角膜上皮会造成一定的损伤。TMH、睑板腺脂质分泌评分、睑板腺板腺缺失评分在戴镜前后无明显变化,表明配戴角膜塑形镜对睑板腺功能没有影响。研究期间均未发生感染性角膜炎。钱晓文等[20]研究显示在戴镜起始阶段容易发生光学治疗区偏心,且总偏心距离与角膜塑形镜戴镜后泪膜功能及角膜形态的改变具有明显相关性。本研究中所有的配戴角膜塑形镜患者均为镜片配适良好者,有少数存在轻度偏心,研究过程中没有进行镜片偏心对泪膜质量是否有影响的研究,这可能会影响结果的可靠性,我们在今后的研究中会进一步对该因素进行研究,以改善该研究中存在的不足。
综上所述,配戴角膜塑形镜早期泪膜稳定性降低,但6mo后NIBUT(f)及NIBUT(av)逐渐恢复至戴镜前水平,并趋于稳定,戴镜后OSDI和眼表染色评分升高,对睑板腺的功能没有影响,是青少年近视防控的安全矫正方式,但在戴镜前和配戴中均应详细检查患者眼表和泪膜情况,密切随访,关注患者的不适主诉,如有异常情况应及时停戴并处理,避免严重的并发症尤其是角膜感染的发生。
