白内障患者超声乳化术后感染性眼内炎危险因素及对策分析
2020-10-27陈娟
陈 娟
(宝应县第二人民医院,江苏扬州 225800)
白内障是眼科常见病及多发病,与中毒、外伤、老化、辐射、免疫功能、眼部代谢异常及个体营养状态有关,晶状体蛋白质逐渐混浊,好发于40岁以上群体,使人们视力水平下降,易产生眩光感,长期威胁人类视力健康,受到社会的广泛关注[1]。超声乳化术是白内障常用的治疗方式,具有创口小、手术操作方便、手术用时短的优点,但术后并发症问题仍需要得到临床关注,如感染性眼内炎,其一般由真菌、细菌或寄生虫感染引起,是术后最为严重的并发症之一,不仅增加患者痛苦,影响视功能恢复进度,还影响患者治疗效果,不利于疾病预后[2],同时,延长患者住院时间,
增加患者住院费用,加重其经济负担。能否及时发现并对症采取有效的救治措施,对疾病的预后起到至关重要作用,而一旦治疗不及时会发生失明的风险[3]。因此,白内障患者实施超声乳化术后,对其发生感染性眼内炎的关注度较大,成为近年来研究的热门课题。鉴于此,本文选取50例行超声乳化术治疗的白内障患者为研究对象,总结其发生感染性眼内炎的危险因素,采取对症的处理措施,结果如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月至2019年5月宝应县第二人民医院收治的50例白内障患者超声乳化术后感染性眼内炎患者为研究对象,并纳入研究组;选取同期80例行超声乳化术未发生感染性眼内炎的患者为对照组。研究组男性34例,女性16例;年龄43~80岁,平均年龄(65.25±3.24)岁;对照组男性52例,女性28例;年龄44~82岁,平均年龄(65.23±3.23)岁,两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①患者病历资料齐全,可查询;②符合世界卫生组织白内障的诊断标准[4]。排除标准:①术前出现感染性内膜炎;②合并眼部恶性病变。
1.2 方法
由经过专业培训的医务人员对患者的病历资料进行查询、收集、登记并整理,分析白内障患者行超声乳化术出现感染性眼内炎的危险因素,包括患者一般资料,如性别、年龄及职业;合并症,如高血压、高血脂及糖尿病等;可疑危险因素,如手术切口类型、手术用时、住院时间、玻璃体溢出及晶状体后囊破裂等。
1.3 统计学分析
采用统计学SPSS 20.0软件进行数据处理,计量资料以(±s)表示,行χ2检验,计数资料以[例(%)]表示,行t检验。多因素分析行Logistic线性分析,P<0.05为差异有统计学意义。
2 结果
2.1 患者感染病原菌的菌种分析
50例感染性眼内炎患者,检出50株病原菌,其中革兰阳性菌47株,占94.00%,主要为表皮葡萄球菌40株、头状葡萄球菌2株、腐生葡萄球菌1株及粪肠球菌4株;真菌共3株,为白色假丝酵母菌,占6.00%。
2.2 白内障超声乳化术出现感染性眼内炎的危险因素分 析
研究组年龄60岁以上、合并糖尿病、手术切口采用巩膜隧道、手术用时越久、玻璃体溢出及晶状体后囊破裂等因素与对照组比较差异有统计学意义(P<0.05);两组性别、职业、合并高血压与高血脂及住院时间等因素对比差异无统计学意义(P>0.05),表明,年龄、合并糖尿病、巩膜隧道切口、手术时间长、玻璃体溢出、晶状体后囊破裂为相关危险因素,见表1。
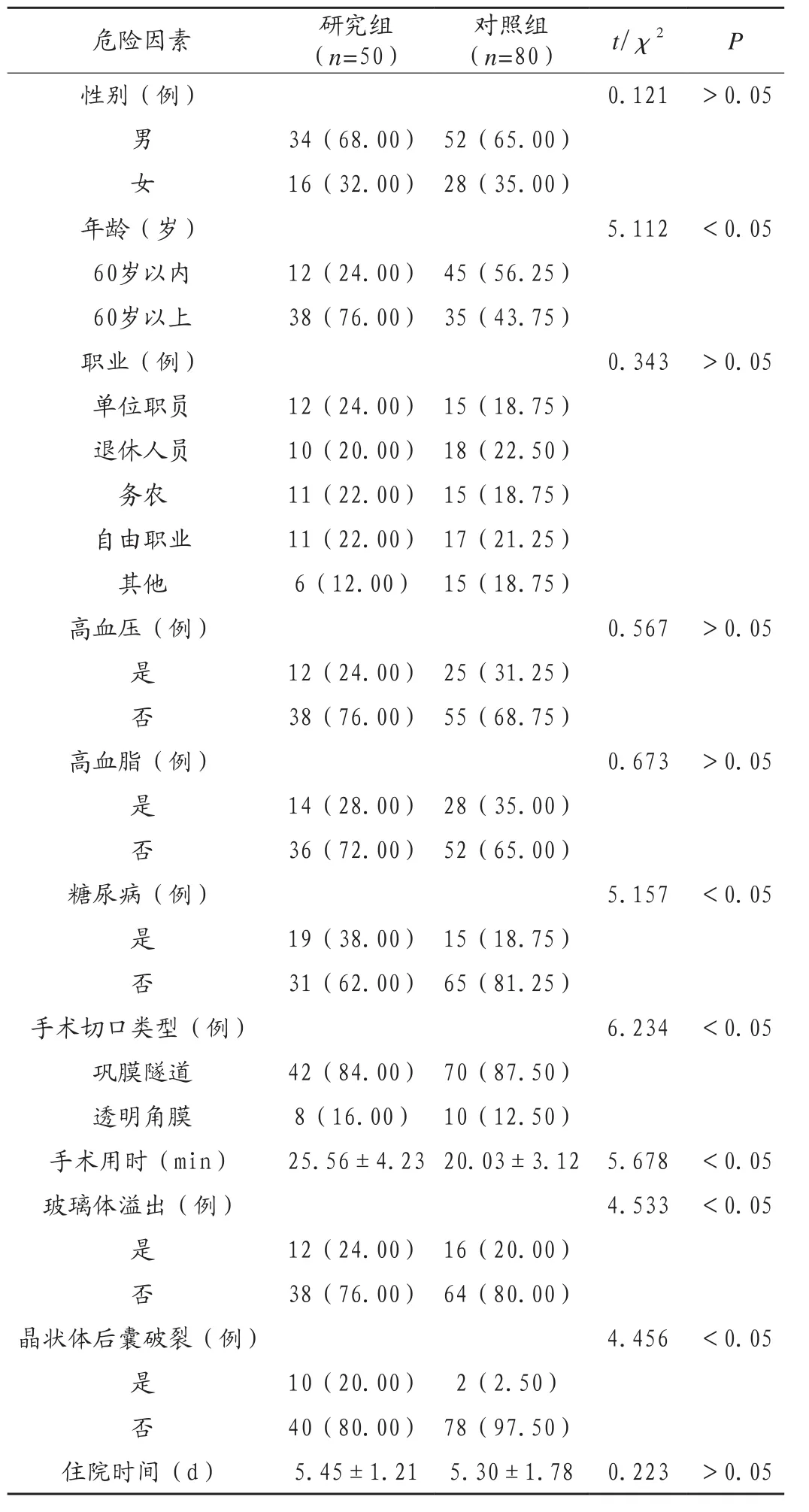
表1 白内障超声乳化术出现感染性眼内炎的危险因素分析
2.3 白内障超声乳化术后发生感染性眼内炎的Logtisic多因素分析
分析可知,白内障超声乳化术后发生感染性眼内炎的独立危险因素主要为:年龄60岁以上、合并糖尿病、巩膜隧道切口、手术时间长、玻璃体溢出、晶状体后囊破裂,见表2。
3 讨论
白内障是眼科常见疾病,尚无有效的药物救治,目前手术是其主要治疗方式,以超声乳化术为主,近几年在临床使用广泛。该种手术是微创手术的代表,利用超声波,使得晶状体得以粉碎,采用负压吸引的方式将腐质组织吸取干净,术后保留晶状体的后囊膜,采用厚度1 mm以内的人工晶体取代之前较厚的晶状体,使得患者的前房变宽,降低患者眼压,使其视力水平得到较大提升[5]。该种手术方式操作时间短,对患者造成的损伤较小,术后恢复更快,治疗效果良好,受到临床工作者及患者的青睐。但该种手术易出现感染性眼内炎,其为术后最为严重的并发症之一。本次研究结果可知,50例感染性眼内炎患者,检出50株病原菌,其中革兰阳性菌47株,占94.00%,真菌为白色假丝酵母菌,共3株,占6.00%。说明感染性炎症反应主要分泌内毒素等有害物质,使得眼部组织出现严重损伤。
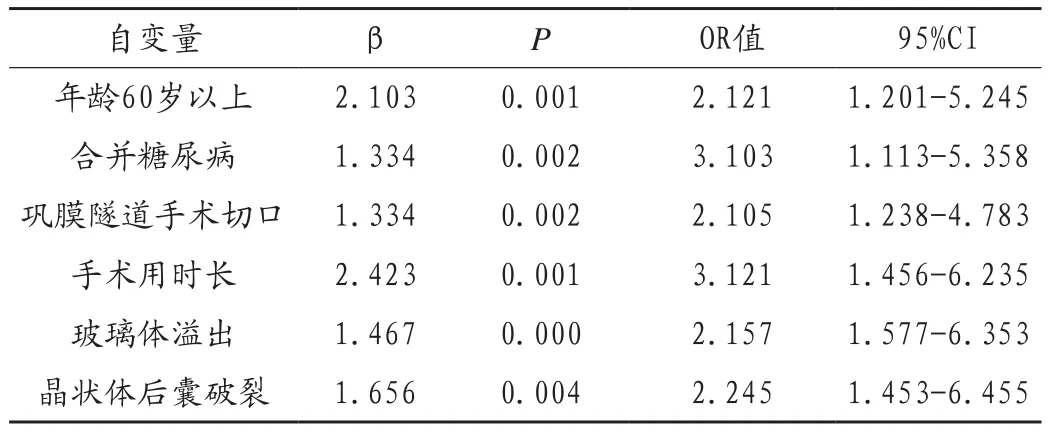
表2 白内障超声乳化术后发生感染性眼内炎的Logtisic多因素分析
本次研究结果显示,白内障超声乳化术后发生感染性眼内炎的独立危险因素主要为:年龄、合并糖尿病、手术切口类型、手术用时、玻璃体溢出及晶状体后囊破裂等。年龄是感染发生的独立危险因素,随着年龄的增长,患者的免疫力及抵抗力不断下降,使得感染的风险增加[6];合并糖尿病的患者机体代谢紊乱,不利于其手术愈合,使得手术愈合时间延长,增加感染的风险。因此,围术期稳定血糖水平十分重要;手术时间越长,患者切口暴露时间越久,更易受到病原菌的感染;手术切口越大,创伤越显著,感染风险越高;玻璃体溢出的患者,眼部结构破坏严重,更易发生感染;晶状体后囊破裂,导致细菌易侵袭,更易发生感染。
为预防及减少感染性眼内炎的发生,需要采取针对性的干预措施。首先,患者在接受超声乳化手术之前,对其进行全面的检查,评估其健康情况,针对伴有原发疾病的患者,先控制其血糖、血压及血脂水平,保证血压水平在140/90 mm Hg以下,空腹血糖在8.0 mmol/L以下,提高患者机体免疫力,减少术后感染的概率。术前给予抗生素滴眼液清洗结膜囊,起到消炎的效果。对患者进行心理疏导,使其恐惧情绪得以缓解,防止影响其情绪,使其以最佳的心理状态接受手术,提升其耐受力,为手术的顺利实施做好充足的准备[7]。其次,严格按照消毒流程实施消毒灭菌工作,采用眼科专用贴膜,采用5%聚维酮对结膜囊加以消毒,采用无菌透明贴膜覆盖在患者眼周,减少皮肤暴露的时间,减少细菌污染的概率。及时将术野内的灌注液引流,以防流入眼内增加感染。将注入眼内的空气加强消毒,植入的人工晶体从自包装容器内取出,缩短各项操作时间,使得手术总体时间得以缩短,尽可能减少术区暴露在外的时间。再次,术后需要及时采用抗生素抗感染治疗,根据患者的实际情况,选择合适的抗炎药物,局部采用抗生素治疗,两种以上的抗生素可提高抗炎效果,临床可供选择的药物如青霉素、先锋霉素或庆大霉素等[8]。最后,密切关注患者的生命体征变化情况,观察其临床表现,对于出现异常情况的患者及时上报并采取有效的治疗措施,积极采取针对性治疗措施,做好药敏实验,针对不同致病菌,采用不同的抗生素,提高药物效果,局部采取典必殊眼液和普拉洛芬滴眼液,选择糖皮质激素辅助治疗。
综上所述,白内障患者超声乳化术后感染性眼内炎发生主要为革兰阳性菌感染,导致其发生的危险因素较多,如60岁以上、合并糖尿病、手术切口过大、手术时间过长、玻璃体溢出及晶状体后囊破裂等,为预防及减少感染性眼内炎的发生,需要采取针对性的干预措施,还需要掌握正确的治疗方式,缩短救治的时间。
