低FODMAP饮食联合美沙拉嗪在溃疡性结肠炎患者治疗中的应用
2020-10-26章小艳王卫光童晓清郑培奋
章小艳 束 龙 王卫光 童晓清 周 锋 郑培奋
溃疡性结肠炎(ulcerative colitis, UC)是一种反复发作的慢性非特异性炎性疾病,主要累及结肠黏膜,常以腹泻、腹痛、黏液脓血便为主要症状[1]。其全球发生率呈持续增高的趋势,且好发于青壮年期[2]。近年来,随着居民生活水平提高,饮食结构及生活方式改变,UC在我国发生率也呈明显的上升趋势[3]。此外,由于UC病程迁延易复发,严重影响患者的身心健康及工作效率。FODMAP指的是可发酵的低聚糖、二糖、单糖和多元醇,这类食物在小肠内不易被吸收,进入机体后可导致细菌移位及肠道菌群失衡,最后导致过度免疫应答并引起一系列炎性反应[4]。国外的临床研究表明,低FODMAP饮食可减轻肠道炎性反应,有效控制IBS患者的腹痛、腹泻、排便习惯改变等胃肠功能紊乱症状[5]。Pedersen等[6]亦发现低FODMAP饮食对IBD患者的胃肠功能紊乱症状有着显著疗效。然而,低FODMAP饮食联合美沙拉嗪在国内UC的临床治疗未见文献报道。为此,本研究选取了笔者医院消化内科就诊的轻中度UC患者为研究对象,旨在探讨低FODMAP饮食联合美沙拉嗪对轻中度UC患者的疗效影响。
对象与方法
1.对象:将2018年10月~2020年2月来浙江医院消化内科就诊的轻中度活动性UC患者为研究对象。纳入标准:①符合2018年中华医学会消化病学分会制定的UC诊断标准,疾病活动性的严重程度参照改良Truelove和Witts疾病严重程度分型标准[1];②年龄18~70岁;③Mayo评分≤10分;④可自行进行饮食控制;⑤愿意参与研究并签署知情同意书。排除标准:①不符合诊断或纳入标准;②严重心脏、肝脏、肾脏等重要脏器和血液、内分泌系统病变;③妊娠及哺乳期、精神异常患者;④活动性胃、十二指肠溃疡;⑤消化道肿瘤;⑥肠道切除手术者;⑦对5-ASA及其衍生物等药物过敏;⑧正在参加其他药物临床研究者或近1个月内有使用激素、抗生素、免疫抑制剂或益生菌治疗者;⑨不能配合控制饮食者;⑩不愿意参与研究或签署知情同意书。最终,符合纳入、排除标准的轻中度活动性UC患者共67例,其中,男性34例,患者年龄为18~70岁,平均年龄51.82±9.98岁。本研究方案经浙江医院医学伦理学委员会批准[审查批件号:2016临审第(21K)号],所有入组患者均签署了知情同意书。
2.方法:(1)分组:将入组的UC患者按照数字表法随机分为两组:实验组为低FODMAP饮食+美沙拉嗪35例,对照组为常规治疗组(普通饮食+美沙拉嗪)32例。(2)UC症状基线评价(0周)症状体征观察及评分包括患者每日排便次数、粪便性状和便血情况、内镜下发现及医师总体评价。参照改良的Mayo评分系统所列标准进行评分,评分=排便次数分数+便血分数+内镜发现分数+医师总体评价分数。Mayo评分标准:排便次数正常、未见便血、内镜下正常或无活动性病变、总体评价正常记为0分;比正常排便次数增加1~2次、不到一半时间内出现便中混血、轻度病变、总体评价为轻度病情记为1分;比正常排便次数增加3~4次、大部分时间内未便中混血、内镜下中度病变、总体评价为中度病情记为2分;比正常排便次数增加5次或以上、一直存在出血、内镜下发现重度病变、总体评价为重度病情记为3分。
3.治疗方法:临床治疗6周,随访6周,观察每周UC患者症状变化。在治疗期内根据分组情况给予不同的干预措施。实验组由经培训的营养师对患者进行营养指导,提供需要规避的食物清单及制定每周食谱,食谱均按25kcal/kg能量设计。治疗期内严格限制每日摄入高FODMAP食物(如小麦及其制品、苹果、杏、黑莓、荔枝、山梨醇、甘露醇、异麦芽糖、麦芽糖醇、木糖醇等)1~6周,以确认是否可以缓解症状,同时食谱中食物主要为含多元醇、乳糖或果糖(含量超过葡萄糖)较少的食物。要求受试者在治疗期间严格按照低FODMAP食谱+药物治疗方案进行干预并记录。对照组为常规治疗,包括经验性的饮食指导及药物治疗。对照组患者给予美沙拉嗪缓释颗粒(法国爱的发制药公司,进口药品注册证号H2010006,规格:0.5克/包),用量为:急性发作期1.0克/次,每日4次;缓解期 0.5克/次,每日3次,持续6周。治疗期,实验组在同等药物治疗的基础上添加低FODMAP饮食进行强化干预治疗;随访期间,在有效控制临床症状的基础上,放开饮食控制,逐渐增加每日高FODMAP食物。
4.观察指标:治疗及随访期内每周的症状变化评定,包括排便次数、粪便性状、便血情况、腹痛、腹部不适、Mayo评分。治疗结束时,对受试者进行效果评价,主要评价指标为患者的排便次数、Mayo评分和C反应蛋白水平。
5.体格检查:身高和体重的测量采用标准的身高体重测量仪,测量前对仪器进行调零和校准,测量时让受试者脱去厚外套和鞋子,测量结果分别精确到0.1cm和0.1kg。根据上述测量结果,计算体重指数(BMI),BMI=体重(kg)/[身高(m)]2。
6.实验室测量:受试者空腹8~12h后,由专职护士抽取外周静脉血5ml,置于促凝管,检测Hs-CRP指标。
7.质量控制:实验开始前,对参与本研究的营养师进行严格培训,明确常见的高FODMAP食物。提供入组患者需要规避的食物清单,如需要避免的高FODMAP饮食列表;通过电话随访、微信群等方式对患者进行饮食指导,制定出相应食谱,避免治疗期间受试者摄入高FODMAP食物。
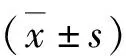
结 果
1.基本情况:本研究对象共纳入67例轻中度活动性UC患者,其中实验组35例,对照组32例,患者年龄18~70岁,平均年龄51.82±9.98岁,男性34(50.7%)例,女性33(49.3%)例,专科及以上文化程度27(40.2%)例,初中或高中文化程度20(29.9%)例,小学及以下文化程度20(29.9%)例。两组患者的基本情况和UC资料基线评价资料比较,差异无统计学意义(P>0.05),详见表1。

表1 两组患者基本情况的比较
2.治疗期和随访期每周UC症状分析:两组患者在接受相关临床治疗和随访时,每周(即入组的第1~6周,随访的第7~12周)进行UC症状评分,包括排便次数、Mayo评分、炎性指标(C反应蛋白),结果见图1~图3。临床治疗的第2~7周,实验组患者排便次数明显低于对照组(2.12±0.65 vs 2.65±0.85),差异有统计学意义(P<0.01);随访的第8~12周,暂停低FODMAP饮食干预后,两组患者排便次数趋于相同(2.00±0.74 vs 2.16±0.96),差异无统计学意义(P>0.05)。与基线比较,两组患者Mayo评分明显降低;第2~7周,实验组患者Mayo评分明显低于对照组(4.85±1.52 vs 5.72±1.58),差异有统计学意义(P<0.01)。第8~12周,两组Mayo评分渐趋相同,差异无统计学意义(P>0.05)。与基线比较,两组在第2周炎性指标明显改善,差异有统计学意义(P<0.01),第2~9周,实验组患者C反应蛋白明显低于对照组(8.29±2.54 vs 10.61±2.94),第10~12周,两组差异逐渐减小(7.00±2.07 vs 6.90±2.43),差异无统计学意义(P>0.05)。

图1 两组患者排便次数
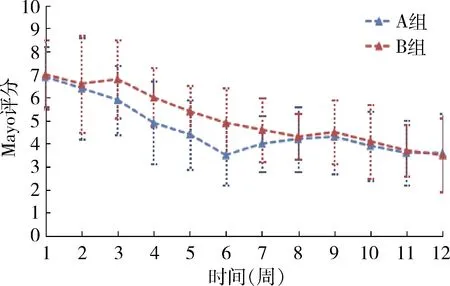
图2 两组患者Mayo评分

图3 两组患者炎性指标
3.临床疗效的比较:两组患者经干预后,身体状况均出现明显好转,其中实验组(低FODMAP饮食+美沙拉嗪)总的有效率为91.4%,对照组(普通饮食+美沙拉嗪)总的有效率为78.1%,两组的治疗效果不同,差异有统计学意义(Z=-2.482,P=0.013),详见表2。

表2 两组患者临床疗效比较
讨 论
UC是一种反复发作的慢性非特异性炎性疾病,主要累及结肠黏膜,常以腹泻、腹痛、黏液脓血便为主要症状[1]。临床治疗过程中,氨基水杨酸制剂对部分UC患者无效,且复发率高;激素无法维持缓解或预防UC复发,长期服用存在较多的不良反应。目前,UC的确切病因尚未明确,环境、遗传、肠道菌群、肠黏膜屏障和免疫调节异常等被认为在UC的发病过程中起着至关重要的作用[7]。饮食因素在UC发生中的作用也越来越引起重视,可作为一种辅助治疗UC手段应用于临床。
近年来,FODMAP饮食导致肠道菌群改变及肠黏膜屏障功能缺陷已经成为相关领域研究的热点之一[8]。FODMAP指的是可发酵的短链碳水化合物,包括可发酵的低聚糖、双糖、单糖和多元醇,该饮食来源于澳大利亚莫纳什大学的研究者。Halmos等[9]在一项随机对照单盲的交叉试验中发现,低FODMAP饮食可减少肠易激综合征(IBS)患者的功能性胃肠道症状。低FODMAP饮食干预方案需由临床营养师和消化科医师共同拟定,为了限制受试者干预过程中需要规避的高FODMAP食物的摄入,并监测患者耐受情况。研究结果显示,与对照组比较,低FODMAP饮食第2周能明显降低患者的排便次数、炎性指标和Mayo评分,进而改善患者的生活质量,这与张灵等[10]报道相一致。张灵等[10]研究证实,FODMAP食物能将水分吸入肠腔,导致腹胀和腹部不适;到达结肠后,经肠道微生物酵解生成气体(氢气、甲烷、二氧化碳),导致结肠膨胀。最新的一项Meta分析表明,低FODMAP饮食有益于减轻缓解期IBD患者的腹泻、腹胀、腹痛、恶心等胃肠道症状[11]。同时,研究也发现,低FODMAP饮食联合美沙拉嗪能明显提高UC的治疗效果。目前研究认为低FODMAP饮食对UC的保护作用机制是:①低FODMAP 饮食可以减少肠道菌群发酵产物-短链脂肪酸的产生,从而降低其诱导内脏超敏反应;②低FODMAP饮食可通过抑制NF-κB免疫炎症信号通路、加强肠上皮细胞间紧密连接、增加调节性T细胞(Treg细胞)产生[15]等多种机制发挥抗炎作用,从而影响肠道免疫调节,达到治疗UC的作用[12~15]。
综上所述,低FODMAP饮食联合美沙拉嗪能有效改善轻中度活动性UC患者的临床症状,为低FODMAP饮食在UC治疗中的临床应用提供理论依据。
