肝硬化糖代谢异常筛查模型的构建
2020-10-26李雪勤朱炳喜
李雪勤 朱炳喜
肝硬化与糖尿病均是我国的常见病和多发病,目前肝硬化和糖尿病的发生率呈升高趋势,两种疾病同时发生也较常见,且两者是一种相互促进的过程。研究表明,在慢性肝病患者中多伴有糖代谢功能紊乱,而20%~40%的患者最终发展为糖尿病,即“肝源性糖尿病”[1]。此外,糖代谢异常会反过来促进肝硬化的进展,加重肝功能损伤,进而相应增加肝硬化患者的病死率。本研究回顾性分析572例肝硬化患者的临床资料,研究肝硬化并发糖代谢异常的相关危险因素,以期降低肝硬化患者糖代谢异常的发生率。
资料与方法
1.一般资料:收集2017年1月~2018年12月徐州医科大学附属医院的572例肝硬化住院患者,合并糖代谢异常者255例,其中男性180例,女性75例,患者年龄27~81岁,平均年龄57.17±11.10岁,糖代谢正常者317例,其中男性242例,女性72例,年龄27~81岁,平均年龄53.55±12.21岁。
2.入选标准和排除标准:入选标准:(1)所有肝硬化病例诊断均符合2004年中华医学会消化学分会中有关肝硬化的诊断标准[2]。(2)在糖代谢异常被确诊前有明确的肝硬化病史。(3)糖代谢异常包括糖尿病前期病变(空腹血糖异常和糖耐量异常)和糖尿病。糖代谢异常采用2005年版美国糖尿病协会的诊断标准[3]:①空腹血糖≥5.6mmol/L;②餐后2h血糖≥7.8mmol/L;③已确诊为糖尿病正接受治疗的患者。符合以上3种任一标准均可诊断为糖代谢异常。排除标准:①既往有糖尿病史及其家族史者;②因垂体、肾上腺、甲状腺等代谢性疾病引起的糖代谢异常者;③近期因服用糖皮质激素、降压药、避孕药等药物导致的糖代谢异常的患者;④临床资料缺失或描述不准确者。
3.研究方法:通过收集参与本研究的两组患者一般临床资料(年龄、性别、饮酒史、肝病病程、住院天数、高血压、乙肝、丙肝病毒感染、腹腔积液情况、肝性脑病情况)、实验室资料(胆固醇、甘油三酯水平、AST、ALT、GGT、总胆红素、直接胆红素、白蛋白、APTT指标)及肝功能分级(A、B、C级)。参照标准:血脂指标异常的统计依据《中国成人血脂异常防治指南2016修订版》中所设定的血脂新标准(本实验将TC≥6.2mmol/L视作高TC水平,将TG≥2.3mmol/L视作高TG水平);高血压病的诊断标准依据《中国高血压防治指南2010》;肝功能分级符合Child-Pugh改良分级标准;将过去1年每周饮酒次数≥1次定义为饮酒者;肝病病程从明确诊断为肝硬化后计算时间;将两组参与者数据统计完毕,其中饮酒史,高血压、高胆固醇水平,高甘油三酯水平,乙肝、丙肝病毒感染,肝性脑病以有或无甄别记录;肝功能分级,腹腔积液情况采用等级比较方法,其余指标均按数值型变量处理。
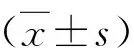
结 果
1.两组患者临床资料数据比较:本研究一共纳入572例肝硬化患者病例,其中糖代谢异常者255例,男性180例,女性75例,患者年龄27~81岁,平均年龄57.17±11.10岁;糖代谢正常者 317例,男性242例,女性75例,平均年龄53.55±12.21岁。两组患者临床资料比较详见表1。两组患者性别、饮酒史、高胆固醇血症、高甘油三酯血症、肝性脑病、乙肝病毒感染、丙肝病毒感染、高血压人数所占比例经χ2检验结果显示,两组患者性别比较,差异无统计学意义(P>0.05),糖代谢异常组饮酒、高胆固醇血症、高甘油三酯血症、肝性脑病、丙肝病毒感染、高血压人数所占比例均明显高于对照组,差异有统计学意义(P<0.05)。两组患者年龄、白蛋白经独立样本t检验结果显示,糖代谢异常组年龄明显高于对照组,白蛋白水平明显低于对照组,差异有统计学意义(P<0.05)。两组患者肝病病程、住院天数、ALT、AST、GGT、直接胆红素、总胆红素、APTT经Mann-WhitneyU检验结果显示,糖代谢异常组肝病病程、APTT均明显高于对照组,差异有统计学意义(P<0.05);两组患者住院天数、ALT、AST、GGT、直接胆红素、总胆红素比较,差异无统计学意义(P>0.05)。对照组患者腹腔积液程度、肝功能分级均明显轻于糖代谢异常组,差异有统计学意义(P<0.05)。
2.影响肝硬化患者并发糖代谢异常的危险因素分析:以患者是否并发糖代谢异常为因变量,以单因素分析中有统计学意义的指标为自变量(包括年龄、肝病病程、饮酒史、高胆固醇水平、高甘油三酯水平、白蛋白、APTT、腹腔积液程度、肝性脑病、肝功能分级、丙肝病毒感染、高血压),采用逐步法建立二元Logistic回归分析模型。影响肝硬化患者并发糖代谢异常的危险因素分析结果见表2。结果显示年龄、肝病病程、饮酒史、高胆固醇血症、高甘油三酯血症、肝功能分级、丙肝病毒感染、高血压在模型中比较,差异有统计学意义(P<0.05)。其中年龄、肝病病程、饮酒史、高胆固醇水平、高甘油三酯水平、肝功能分级、丙肝病毒感染、高血压均为患者发生糖代谢异常的危险因素。
建立肝硬化糖代谢异常Logistic回归分析模型如下所示:Logit(P)=0.019×年龄+0.058×肝病病程+0.648×饮酒史+1.443×高胆固醇血症+1.314×高甘油三酯血症+0.857×肝功能C级+1.077×丙肝病毒感染+1.055×高血压-2.748。

表1 两组患者的临床资料数据比较

表2 影响肝硬化患者并发糖代谢异常的Logistic回归分析
3.各指标诊断糖代谢异常的ROC曲线分析:各指标诊断糖代谢异常的ROC曲线分析结果见表3,并绘制ROC曲线如图1所示。根据所建立的糖代谢异常预测模型计算出其预测概率后,与单因素分析中有统计学意义的指标一同绘制ROC曲线。由ROC曲线分析结果显示,各指标诊断糖代谢异常的ROC曲线下面积差异有统计学意义(P<0.05)。其中,所建立的预测模型预测概率曲线下面积最大为0.763,所建立的预测模型对糖代谢异常的诊断价值最优,诊断阈值为0.461,对应的敏感度为63.5%,特异性为77.6%,准确度为71.3%。

表3 各指标诊断肝硬化并发糖代谢异常的ROC曲线下面积

图1 Logistic回归模型的ROC曲线比较
讨 论
近年来,肝硬化与糖尿病在我国的发生率呈逐年上升趋势,肝脏是调节糖代谢的重要器官,因此,肝硬化与糖代谢紊乱密切相关。临床上,慢性肝病尤其肝硬化患者合并糖代谢异常较为常见,其发生率高、危害大,且肝病伴糖代谢异常患者不具有典型糖尿病表现,常被临床医生所忽略而延误诊治[4,5]。而合并糖代谢异常的肝硬化患者,肝功能储备能力更差,且肝硬化各种并发症明显增高,是预后不佳的危险因素,会降低肝硬化患者的生存率[1]。因此,如何尽早发现肝硬化合并糖代谢异常至关重要。在本研究中,通过对肝硬化患者发生糖代谢异常的危险因素进行统计分析,构建了肝硬化糖代谢异常的筛查模型,其独立危险因素包括年龄、肝病病程、饮酒史、肝功能C级、丙肝病毒感染、高胆固醇水平、高甘油三酯水平及高血压。
研究显示,年龄越大,尤其是老年肝硬化患者对胰岛素的敏感度进一步降低,加大了糖代谢异常甚至糖尿病的可能[6,7]。本研究发现肝硬化并发糖代谢异常组平均年龄高于单纯肝硬化组,提示年龄是肝硬化患者合并糖代谢异常的危险因素。有研究对660例肝硬化患者研究发现,肝硬化患者糖尿病的发生率随肝病病程的延长而增加,肝病病程≥5年是肝硬化并发糖尿病的独立危险因子[8,9]。而本研究同样证实了肝病病程是肝硬化的并发糖代谢异常的危险因素。因此,越早期治疗,越有助于降低肝硬化患者糖代谢异常的发生率。
Jeon等[10]研究发现,肝源性糖尿病与Child-Pugh评分高度相关。有动物实验证实,肝损害超过80%时极易发生糖代谢紊乱[11,12]。Child-Pugh评分C级的患者通常被认为肝损害严重,提示肝功能C级是肝硬化并发糖代谢异常的独立危险因素。有研究者指出糖代谢、脂代谢在肝硬化患者中呈现异常表达的状态,肝内脂质沉积会产生胰岛素抵抗,促进糖异生加强[13,14]。本研究发现高TG与高TC水平与肝硬化发生糖代谢异常密切相关,亦发现高血压是导致肝硬化糖代谢异常的独立危险因素。
国外已有报道酒精性肝硬化患者糖尿病患病率较高[15,16]。国内亦有研究表明长期饮酒与肝源性糖尿病的产生有关[17]。特别是肝脏受到病毒的侵袭后,乙醇可大幅度加重肝脏的负担,从而引起肝糖原储备和糖异生能力下降更为明显[18]。加之慢性乙醇中毒会导致胰腺损伤,因此糖代谢异常更易出现。有研究发现丙型肝炎后肝硬化患者糖尿病发生率较乙型肝炎后肝硬化患者高。本研究结果亦表明丙肝肝硬化患者发生糖代谢异常的概率较乙肝肝硬化患者大,提示丙肝病毒感染也是发生糖代谢异常的一个重要因素。
我国是人口大国,考虑到综合国情,对我国所有肝硬化患者常规行糖尿病确诊检查的可能性较小。因而便需要较为简单直观的初步筛查标准,更加科学地、有选择地对肝硬化患者进行血糖监测管理。本研究构建的Logistic回归分析模型所绘制的曲线下面积为0.763,敏感度为63.5%,特异性为77.6%,准确度为71.3%,能够对肝硬化患者继发糖代谢异常的高危人群起到较好的初筛效果。本研究建议对年龄大,病程长,长期饮酒,合并高血脂水平及高血压的丙肝病毒感染肝硬化患者密切关注血糖变化,必要时行糖耐量实验,及时改善肝功能的同时调整血糖水平。
综上所述,肝硬化患者有较高的胰岛素抵抗,某些患者甚至会发展到肝源性糖尿病阶段。国外研究提示糖代谢异常是影响肝硬化患者长期生存的危险因素之一[19]。本研究建立的Logistic回归分析模型有较高的敏感度及特异性,可为临床医生的诊治提供一定的参考价值。同时,希望通过本项研究,可以提高临床医生对此类患者的重视。然而,本模型纳入样本量较少,且既往相关文献多以回顾性研究为主,所以仍需开展前瞻性、大样本和多中心对照研究予以验证。
