临床药师参与1例药物相互作用致低血糖实践
2020-10-26董丽娥
刘 芝,陈 斌,董丽娥
(1.四川省绵竹市人民医院药剂科,四川 德阳618200;2.中国人民解放军西部战区总医院药剂科,四川 成都610036)
糖尿病综合管理包括生活方式干预、减重及降压、调脂、抗血小板治疗等,用于2型糖尿病患者,特别是合并动脉粥样硬化性心血管疾病(ASCVD)患者,可在控制血糖的同时,全面管理好各种心血管危险因素,最大限度地降低心血管事件和死亡风险,但势必导致患者同时服用多种药物,可能存在药物间的相互作用,从而增加药品不良反应发生的风险。临床实践中,临床药师参与了1例2型糖尿病合并冠状动脉粥样硬化性心脏病突发低血糖的治疗过程,通过对治疗方案的评价,分析低血糖产生原因,并提出用药建议,医师采纳并执行,效果良好。现报道如下。
1 病历资料
患者,女,83岁,因“反复剑突下不适半月,加重1天”入院。既往有高血压史30年,长期服用硝苯地平控释片(每次30 mg、每日1次)、厄贝沙坦片(每次150 mg、每日1次)控制血压,血压130~150/60~70 mmHg(1 mmHg=0.133 kPa);11+年前因“冠状动脉粥样硬化心脏病”安置2枚支架,术后长期服用硫酸氢氯吡格雷片(每次75 mg、每日1次)、盐酸曲美他嗪片(每次20 mg、每日3次)、单硝酸异山梨酯缓释片(每次60 mg、每日1次)、阿托伐他汀钙片(每次20 mg、每晚1次),2年前于我院复查冠脉造影未见明显异常;糖尿病史10+年,长期服用阿卡波糖片(每次50 mg、每日3次)、瑞格列奈片(每次1 mg、每日3次)控制血糖,空腹血糖6~7 mmol/L,餐后血糖11~12 mmol/L。否认药品不良反应史,否认药物、食物过敏史。入院诊断:1)冠状动脉粥样硬化性心脏病,冠脉支架术后;2)高血压3级,极高危;3)2型糖尿病。入院后的药物治疗方案延续院外长期口服药物方案。入院后,血糖水平监测示控制不佳,空腹血糖6.7 mmol/L,餐后血糖14.0~19.3 mmol/L,糖化血红蛋白(HbA1C)8.20%,入院次日(9月11日)17:00,内分泌科医师会诊后,建议将瑞格列奈片单次用量由1 mg调整为2 mg(频率不变),同时加用磷酸西格列汀片(每次100 mg、每日1次)治疗,其他药物治疗方案不变。调整治疗方案后第2日(9月13日)早晨,患者出现头晕、心悸伴出汗,未通知医护人员,自行进食后好转。询问患者,诉饮食规律并遵医嘱服药。临床药师根据近期降糖治疗方案的改变,分析该次低血糖可能为药物导致,建议密切监测病情变化,如再次出现类似症状,急查血糖水平。次日早晨,患者再次出现心悸不适、出汗等症状,血糖3.9 mmol/L,考虑为低血糖反应,给予5%葡萄糖注射液250 mL静脉滴注。患者住院期间的全部用药方案见表1,血糖监测见图1。
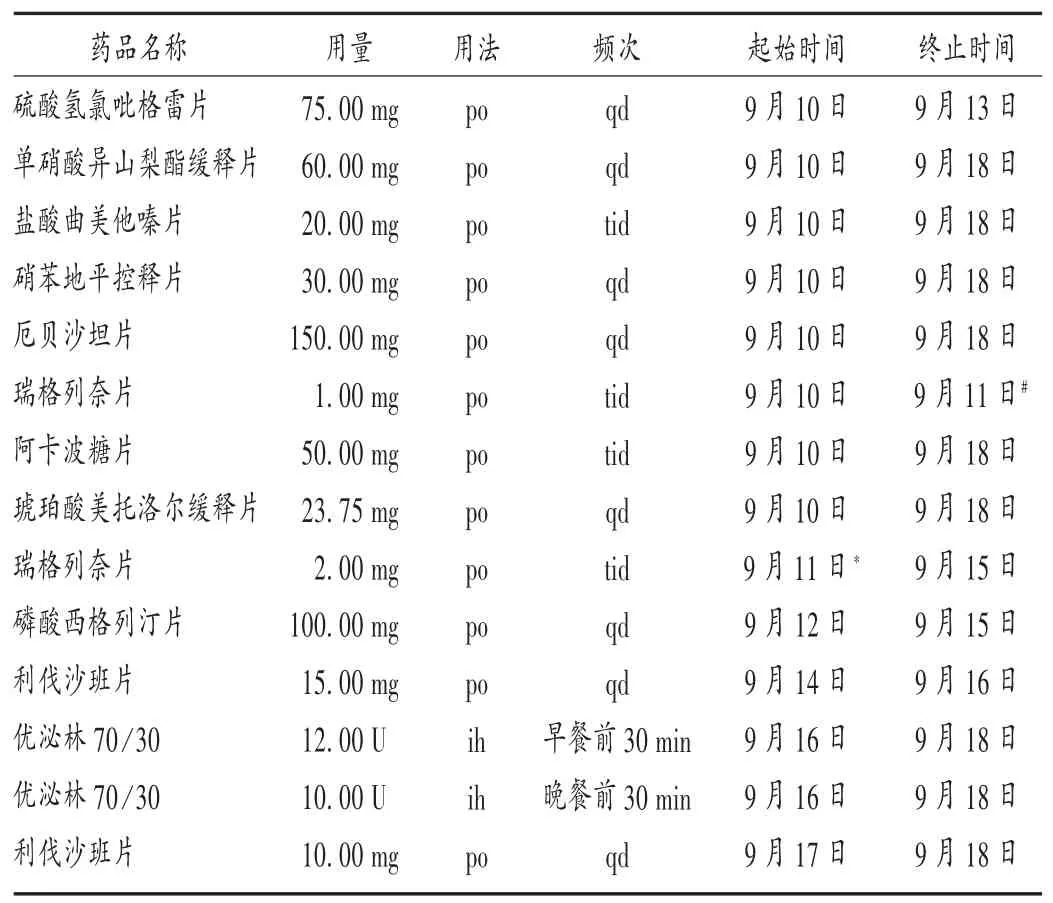
表1患者住院期间的全部用药方案
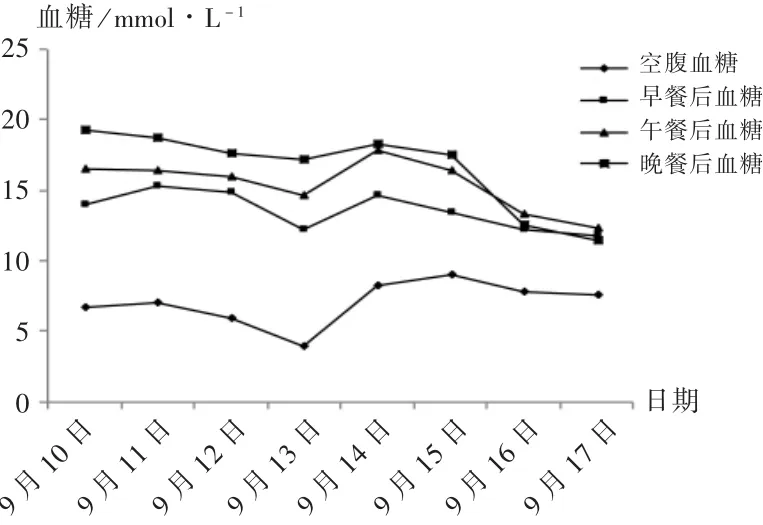
图1患者住院期间血糖水平
2 讨论
2.1 低血糖反应突发原因
糖尿病患者在治疗过程中可能发生血糖过低现象。低血糖可导致不适甚至危及生命。对于合并ASCVD的2型糖尿病患者,一旦发生低血糖,还可能诱发心律失常、心肌梗死、卒中、猝死等。因此,降糖治疗过程中尤应尽量避免出现低血糖[1]。若出现低血糖反应,则要寻找诱因,积极预防和及时治疗。糖尿病患者出现低血糖的可能诱因包括药物的使用和生活方式的改变。本案例中,临床药师反复询问患者的既往史,该患者既往用药过程中未发生过低血糖反应,近期严格遵照医嘱服用药物,进食规律并定时定量,运动量和平时相当。低血糖反应发生在调整降糖方案后,可排除生活方式的原因。因患者入院次日曾将瑞格列奈片的单次剂量加倍,同时从入院第3日起加用磷酸西格列汀片,初始考虑低血糖发生的原因有:一是三联降糖药物(阿卡波糖片、瑞格列奈片和磷酸西格列汀片)的使用;二是药品说明书提及的硫酸氢氯吡格雷片和瑞格列奈片的相互作用[2]。
临床药师提醒医师,硫酸氢氯吡格雷片和瑞格列奈片存在严重相互作用,建议换用降糖药或抗栓药。医师接受建议,停用氯吡格雷,换用利伐沙班片。降糖方案延续之前的三联方案,连用4 d后未出现低血糖反应,故高度怀疑低血糖反应的发生归因于硫酸氢氯吡格雷片和瑞格列奈片的相互作用,鉴于患者院外长期两药联用未出现低血糖反应,此次直接诱因是瑞格列奈片剂量的增加。根据Karch-Lasagna评定方法[2],时间顺序合理,低血糖与药品不良反应相符合,停药后症状消失,且无法以患者的疾病合理解释。综上所述,考虑硫酸氢氯吡格雷片和瑞格列奈片的相互作用引起了低血糖。
2.2 瑞格列奈与氯吡格雷相互作用
瑞格列奈片在体内主要通过肝细胞色素P450酶(CYP450)进行代谢,是CYP2C8和CYP3A4的底物,CYP2C8是其主要代谢酶[3]。CYP2C8在体内能代谢100多种药物,包括西立伐他汀、孟鲁司特、紫杉醇、吡格列酮、瑞格列奈、罗格列酮等,同时,许多药物为CYP2C8抑制剂或诱导剂[4]。在体内,10%治疗剂量的吉非贝齐是CYP2C8的强不可逆抑制剂[3]。一项对12名健康志愿者进行的随机交叉研究显示,葡萄糖苷酸化可使吉非罗齐成为代谢依赖性强效CYP2C8抑制剂,可能导致瑞格列奈血药浓度显著增加,从而显著增强降糖作用和延长降糖作用持续时间[5]。
与吉非罗齐相似,氯吡格雷酰基葡萄糖醛酸结合产物也是CYP2C8的强效抑制剂。氯吡格雷属前体药物,口服经肠道吸收后,仅15%的药物通过P450酶代谢为活性代谢物,另外85%的药物在肠道被酯酶水解为无活性的羧酸衍生物,其中的25%进一步经葡萄糖醛酸化生成氯吡格雷酰基-β葡萄糖醛酸代谢物,并与CYP2C8结合成为CYP2C8的强时间依赖性抑制剂[6]。一项氯吡格雷和瑞格列奈相互作用的随机交叉对照研究发现,氯吡格雷负荷剂量(300 mg)和维持剂量(75 mg/d)均能显著升高瑞格列奈的药时曲线下面积(AUC),延长半衰期,药代动力学模型显示,常规剂量的氯吡格雷能抑制CYP2C8 60%~85%的活性[7]。一项基于人群的嵌套病例对照研究显示,氯吡格雷和瑞格列奈的相互作用增加了糖尿病患者发生严重低血糖的风险[9]。2016年9月16日,美国食品和药物管理局(FDA)批准氯吡格雷(波立维)的药品说明书在“药物相互作用”和“临床药理学”的药代动力学中进行修订:“接受氯吡格雷维持治疗的患者同时需瑞格列奈治疗时,瑞格列奈初始剂量为每次0.5 mg,餐时用药,根据血糖水平调整剂量,日剂量不超过4 mg”。2017年2月8日,FDA修订了瑞格列奈的说明书,在用法用量中增加了“本药应避免与氯吡格雷合用,如必须合用,瑞格列奈应于餐前服用,1次0.5 mg,日剂量不准超过4 mg”。上述涉及说明书的修订均明确氯吡格雷酰基-β葡萄糖醛酸代谢物为CYP2C8的强效抑制药。氯吡格雷可增加主要经CYP2C8清除药物的系统暴露量,故合用时需调整剂量和(或)进行适当监测。故临床药师高度怀疑本例患者入院后低血糖是因为瑞格列奈剂量增加后(超过两药合用的最大日剂量4 mg)和氯吡格雷合用导致瑞格列奈血药浓度增加和降血糖作用持续时间延长。
2.3 后续治疗
基于患者在11年前有房颤病史,目前CHA2DS2-VASc评分为6分,有使用抗凝药物预防卒中的强适应证[8-9],同时患者合并稳定型冠心病,对于冠心病稳定期合并房颤患者,口服抗凝药可替代抗血小板药物[10],故临床药师建议医师停用氯吡格雷,停用后患者未再出现低血糖反应,监测其后几日的血糖,空腹血糖5.9~9.0 mmol/L,餐后血糖12.2~18.3 mmol/L,血糖仍控制不佳,结合患者有使用胰岛素治疗意愿,内分泌科医师建议停用瑞格列奈、西格列汀,使用胰岛素治疗。
3 结语
氯吡格雷主要通过CYP2C19酶代谢而发挥抗血小板活性,CYP2C8是瑞格列奈在代谢过程中的必需酶。2个药物的药代动力学似乎不存在药物间的相互作用,经常被临床忽略。临床药师在此患者的治疗过程中,根据其不良反应表现及发生原因,对氯吡格雷与瑞格列奈的相互作用机制进行了分析,为医师治疗团队提出两药相互作用出现后如何处理及后续治疗方案。
临床药师应警惕药物联用引起潜在的不良相互作用,充分了解药物的代谢特点,密切监测患者的病情变化,尽量避免药物相互作用的发生,促进临床安全用药。
