肺损伤预测评分在脓毒症合并急性呼吸窘迫综合征中的应用
2020-10-21王章武肖东
王章武 肖东
【摘要】 目的:探讨肺损伤预测评分(LIPS)对脓毒症合并急性呼吸窘迫综合征(ARDS)患者预后的预测价值。方法:选取2018年10月-2019年10月于笔者所在医院重症医学科治疗并诊断为脓毒症合并ARDS的42例患者。根据28 d预后情况将患者分为存活组(22例)和死亡组(20例)。收集患者的一般资料、入监护室24 h内急性生理学与慢性健康状况评估系统Ⅱ(APACHE Ⅱ)评分及LIPS评分。绘制受试者工作特征曲线(ROC),评估其对28 d预后的预测价值。结果:死亡组APACHE Ⅱ、LIPS评分均高于存活组,差异有统计学意义(P<0.05)。ROC曲线分析显示,APACHE Ⅱ、LIPS对脓毒症合并ARDS患者28 d病死率的预测价值较大,AUC分别为0.738和0.801(P<0.05)。Logistic回归分析显示LIPS是脓毒症合并ARDS患者死亡的危险因素(OR=1.731,95%CI:1.214,2.468,P<0.05)。结论:LIPS可作为预测脓毒症合并ARDS患者死亡的较好指标。
【关键词】 脓毒症 急性呼吸窘迫综合征 肺损伤预测评分 预后
doi:10.14033/j.cnki.cfmr.2020.13.022 文献标识码 B 文章编号 1674-6805(2020)13-00-03
Application of Lung Injury Prediction Score in Sepsis with Acute Respiratory Distress Syndrome/WANG Zhangwu, XIAO Dong. //Chinese and Foreign Medical Research, 2020, 18(13): -56
[Abstract] Objective: To evaluate the predictive value of lung injury prediction score (LIPS) in predicting the prognosis of patients with sepsis complicated with acute respiratory distress syndrome (ARDS). Method: A total of 42 patients with sepsis complicated with ARDS treated and diagnosed in the department of intensive care unit (ICU) of our hospital from October 2018 to October 2019 were selected. The patients were divided into the survival group (22 cases) and the death group (20 cases) according to the prognosis on day 28. The general information, acute physiology and chronic health evaluation Ⅱ(APACHE Ⅱ) and LIPS score within 24 hours of ICU admission were collected. The receiver operating characteristic curve (ROC) was plotted to evaluate its predictive value for 28 d prognosis. Result: The APACHE Ⅱ, LIPS score in the death group were higher than those in the survival group, the differences were statistically significant (P<0.05). ROC curve analysis showed that the predictive value of APACHE Ⅱ and LIPS for 28 d mortality of sepsis complicated with ARDS patients was great, AUC was 0.738 and 0.801 respectively (P<0.05). Logistic regression analysis showed that LIPS was a risk factor for death in patients with sepsis combined with ARDS (OR=1.731, 95%CI: 1.214, 2.468, P<0.05). Conclusion: LIPS can be used as a good indicator to predict the death of sepsis complicated with ARDS patients.
[Key words] Sepsis Acute respiratory distress syndrome Lung injury prediction score Prognosis
First-authors address: Xinjiang Clinical College, Anhui Medical University, Urumqi 830001, China
急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)是由多种原因引起的肺泡上皮细胞和肺血管内皮细胞的急性、弥漫性炎性损伤,以顽固性低氧血症和呼吸窘迫为显著特征的临床综合征。全球每年约有300万名ARDS患者接受治疗,占重症监护病房的10%,病死率高达35%~46%[1-3],显著增加了社会和经济负担。脓毒症是机体对感染病原体的过度炎症反应,其发病率逐年上升,病死率居高不下,是引发ARDS常见原因[4]。国外有学者提出使用肺损伤预测评分(lung injury prediction score,LIPS)可对患者肺损伤的严重程度进行评估[5]。故本研究通过对脓毒症合并ARDS患者进行LIPS评分,探讨LIPS评分对此类患者预后的评价作用,现报道如下。
1 资料与方法
1.1 一般资料
采用前瞻性研究方法,选择2018年10月-2019年10月笔者所在医院重症医学科治疗并诊断为脓毒症合并ARDS的42例患者。其中男30例,女12例。主要感染部位:肺部感染20例,腹部感染者7例,泌尿系统感染3例,血流感染者10例,其他部位感染2例。纳入标准:(1)年龄≥18岁;(2)气管插管正压通气;(3)符合2012年柏林定义诊断标准的ARDS患者[6];(4)符合2016年国际脓毒症及脓毒症休克定义会议制定的Sepsis3.0脓毒症诊断标准[7]。排除标准:(1)既往有慢性阻塞性肺疾病、哮喘、肺血管疾病、间质性肺疾病等基础疾病;(2)拒绝积极治疗;(3)入院时间<24 h。
1.2 研究方法
患者采取仰卧位通气,保持镇痛镇静状态,机械通气初始设置为压力或容量辅助/控制模式,PEEP≥5 cm H2O,潮气量设置为6~8 ml/kg,平台压(Pplat)控制在不超过30 cm H2O,调节吸氧浓度使氧饱和度在90%以上。入监护室时收集患者一般资料,包括性别、年龄、基础疾病。基础疾病包括是否合并糖尿病、高血压病、冠心病,记录入监护室24 h内各项实验室及监测指标最差值,计算急性生理学与慢性健康状况评估系统Ⅱ评分(APACHE Ⅱ评分)、肺损伤预测评分(LIPS)。根据28 d生存情况分为死亡组与存活组。
1.3 统计学处理
本研究数据采用SPSS 16.0统计学软件进行分析和处理,符合正态分布的计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2檢验,绘制ROC曲线评估LIPS、APACHE Ⅱ评分对预后评价的准确性,计算ROC曲线下面积(AUC),P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较
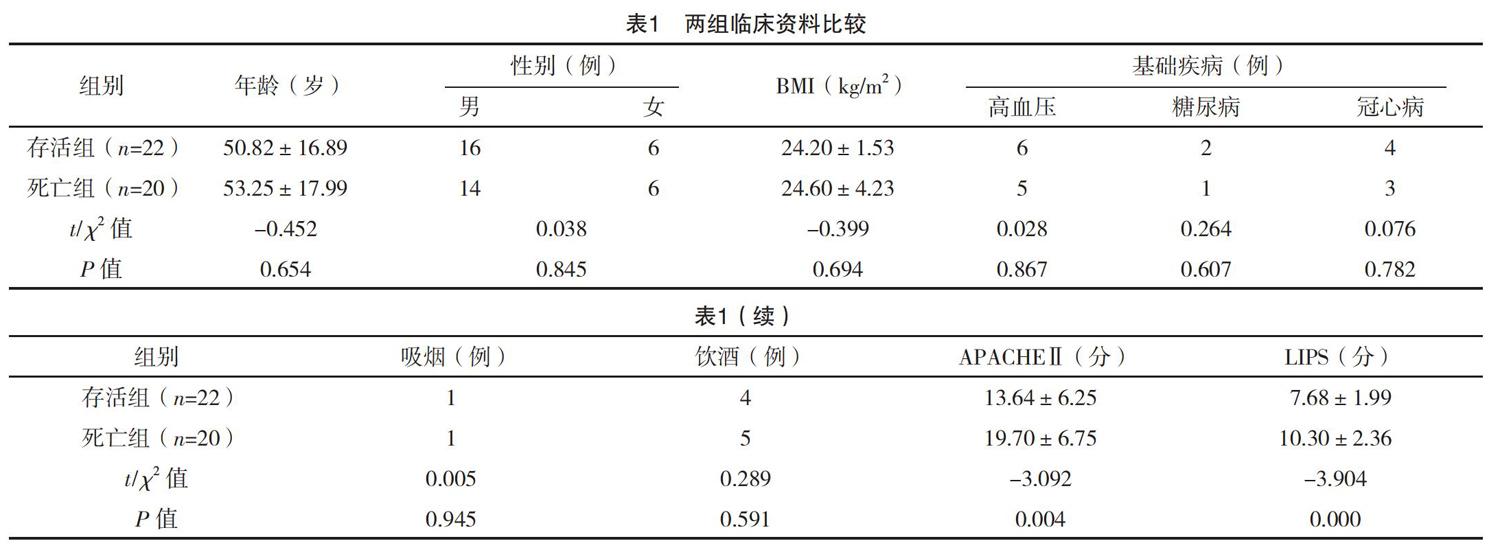
42例患者28 d死亡20例,存活22例。两组LIPS和APACHE Ⅱ评分比较差异有统计学意义(P<0.05)。两组性别、年龄、基础疾病等比较差异均无统计学意义(P>0.05),见表1。
2.2 预后评价
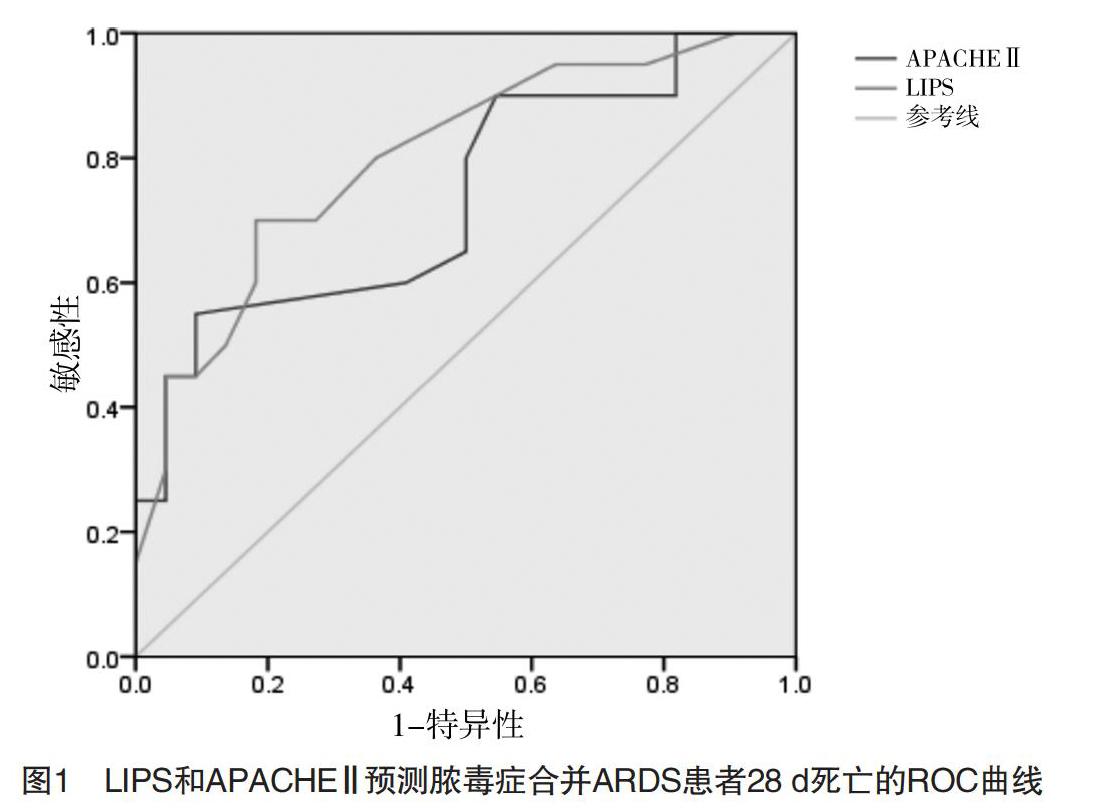
选取LIPS作为协变量,以28 d结局作为因变量行Logistic回归分析,结果显示LIPS是脓毒症合并ARDS患者死亡的危险因素(OR=1.731,P<0.05)。将患者按照28 d预后结局分为存活组和死亡组,显示LIPS、APACHE Ⅱ均对ARDS患者28 d死亡率预测价值较大,ROC曲线下面积(AUC)分别为0.801和0.738(P<0.01),LIPS以8.25为临界值预测预后的敏感性和特异性分别为0.800和0.636,见图1。
3 讨论
ARDS是一种异质性综合征,其特征是肺毛细血管内皮细胞和肺泡上皮细胞的通透性增加,发病的原因可能是直接的(例如,肺炎和误吸)或间接的(例如,非肺脓毒症和创伤)肺损伤,但在某些情况下(例如肺炎合并脓毒症)很难将直接和间接的损伤区分开。在过去几十年中,包括肺保护通气、俯卧位、使用神经肌肉阻滞和体外膜肺氧合在内的治疗方式取得了进步,脓毒症和ARDS的病死率有所下降,但由于对这些疾病的病理生理机制认识仍存在不足,ARDS目前仍然是重症监护病房患者面临的主要临床挑战和死亡的主要原因。脓毒症和ARDS具有相似的潜在机制,ARDS是脓毒症常见的严重并发症,脓毒症合并ARDS是患者死亡率增加的独立危险因素[8]。早期识别出高危的ARDS患者,有助于决定临床治疗方案,及时行干预措施,但目前尚无统一指标评估此类患者预后,因此寻找对其预后的评估工具对指导临床治疗具有重要意义。
LIPS是一个风险预测模型,临床医生可以通过其识别可能发展为ARDS的高危患者。该模型使用一系列常规易得的临床数据,早期即可预测ARDS的发生,其在外科手术和非手术患者中的有效性和易用性已被多项研究中证实[9-10]。目前使用LIPS用于评估ARDS患者死亡率方面的研究较少。Bauman等[11]使用LIPS预测外科手术患者中ARDS患者的预后,其利用单因素分析,显示每增加一个单位的LIPS评分,ICU死亡率增加1.22(95%CI:1.09,1.36,P<0.001)。本研究对42例脓毒症合并ARDS患者进行LIPS及APACHE Ⅱ评分,发现LIPS、APACHE Ⅱ均对ARDS患者28 d死亡率预测价值较大(P<0.05),但LIPS对患者28 d死亡率的预测价值更大,使用Logistic回归分析显示LIPS是患者死亡的危险因素,与Bauman等[11]研究结果相似,进一步证实了LIPS的预测价值。
本研究具有一定局限性,首先病例数量较少,为单中心研究,未来需要更大样本、多心中的研究,以更好地明确LIPS对脓毒症合并ARDS患者预后的预测价值。其次虽然柏林定义解决了欧美联席会议定义的许多局限性,并提高了诊断效度,但在临床环境中诊断ARDS仍然取决于临床医生的某些主观性[1,12]。目前在临床上将ARDS与其他呼吸衰竭疾病完全鉴别尚存在局限性。
综上所述,本研究进一步证实了LIPS可用于脓毒症合并ARDS患者死亡的预测。临床上LIPS易于计算,方便从床旁获得,适用于多种类型患者,值得在临床推广应用。在临床中通过早期识别ARDS高危患者,可以及时实施呼吸机管理策略、液体管理策略等方面的改变,降低发展为ARDS的风险,并帮助降低总体死亡率。
参考文献
[1] Fan E,Brodie D,Slutsky A S.Acute respiratory distress syndrome:advances in diagnosis and treatment[J].JAMA,2018,319(7):698-710.
[2] Bellani G,Laffey J G,Pham T,et al,Epidemiology,Patterns of Care,and Mortality for Patients With Acute Respiratory Distress Syndrome in Intensive Care Units in 50 Countries[J].JAMA,2016,315(8):788-800.
[3] Mac Sweeney R,McAuley D F.Acute respiratory distress syndrome[J].The Lancet,2016,388(10058):2416-2430.
[4] Rezoagli E,Fumagalli R,Bellani G.Definition and epidemiology of acute respiratory distress syndrome[J].Annals of Translational Medicine,2017,5(14):282.
[5] Gajic O,Dabbagh O,Park P K,et al.Early identification of patients at risk of acute lung injury:evaluation of lung injury prediction score in a multicenter cohort study[J].American Journal of Respiratory and Critical Care Medicine,2011,183(4):462-470.
[6] Force A D T,Ranieri V M,Rubenfeld G D.Acute respiratory distress syndrome[J].JAMA,2012,307(23):2526-2533.
[7] Singer M,Deutschman C S,Seymour C W,et al.The third international consensus definitions for sepsis and septic shock (Sepsis-3)[J].JAMA,2016,315(8):801-810.
[8] Zhou J,Qian C,Zhao M,et al.Epidemiology and outcome of severe sepsis and septic shock in intensive care units in mainland China[J].PloS One,2014,9(9):e107181.
[9] Ahmed M E H,Hamed G,Fawzy S,et al.Lung injury prediction scores:Clinical validation and C-reactive protein involvement in high risk patients[J].Medicina Intensiva,2019,37:102.
[10] Soto G J,Kor D J,Park P K,et al.Lung injury prediction score in hospitalized patients at risk of acute respiratory distress syndrome[J].Critical Care Medicine,2016,44(12):2182.
[11] Bauman Z M,Gassner M Y,Coughlin M A,et al.Lung injury prediction score is useful in predicting acute respiratory distress syndrome and mortality in surgical critical care patients[J].Critical Care Research and Practice,2015,2015:157408.
[12] Sjoding M W,Hofer T P,Co I,et al.Interobserver reliability of the Berlin ARDS definition and strategies to improve the reliability of ARDS diagnosis[J].Chest,2018,153(2):361-367.
(收稿日期:2020-01-08) (本文編辑:桑茹南)
