转移性宫颈癌6例临床病理分析及筛查谱建立
2020-10-21姚永梅武爱芳孙清华
姚永梅,武爱芳,孙清华
宫颈癌是全世界最常见的妇科肿瘤[1],但是早期检查发现的宫颈恶性肿瘤可经治疗获取良好预后。根据病史及病理检查结果发现,一般宫颈癌多是原发的,继发转移到宫颈的少见,尤其是淋巴造血组织肿瘤转移至宫颈者更为少见。淋巴造血组织肿瘤分为淋巴瘤和白血病。淋巴瘤是起源于淋巴结和淋巴组织的恶性肿瘤,发生于身体的多个部位,临床表现多样化。可累及鼻咽部、胃肠道、骨骼、肌肉、乳腺、甲状腺和生殖系统等[2]。白血病(leukemia)是一类造血干祖细胞的恶性克隆性疾病,在骨髓和其他造血组织中,白血病细胞大量增生积累,使正常造血受抑制并浸润其他器官组织,包括生殖器官[3]。该文通过对6例淋巴造血组织肿瘤转移至宫颈患者的临床病例资料分析,探讨其可能致病因素,着重探讨建立早期筛查谱的意义。
1 资料与方法
1.1 一般资料收集笔者医院病理科2010年1月—2020年1月活检证实的淋巴造血组织肿瘤转移至宫颈的恶性肿瘤6例,经过2位病理医师复查的HE切片及其免疫组化染色结果,通过病历查阅获得患者的临床症状、体征、妇科检查所见、影像学表现、临床分期、发现宫颈病变时间及随访结果等临床资料。
1.2 病例选择标准区分宫颈的原发及继发淋巴瘤,笔者采用了Kosari等[3]提出的严格标准,只有满足以下条件时,才能诊断为宫颈原发淋巴瘤:(1)初次诊断时,病变仅局限于宫颈;(2)利用充分的检查手段(主要为影像学检查),明确身体的其他部位,包括邻近的生殖外器官及区域淋巴结,均缺乏病变累及的证据;(3)外周血及骨髓内无提示白血病的异常细胞;(4)在宫颈病变发现的6个月内,无远处器官受累。根据此标准该研究6例均为继发性的宫颈病变。
1.3 方法所有病理标本均经10%磷酸盐缓冲中性福尔马林固定液固定,石蜡包埋,光镜观察。免疫组化采用罗氏全自动免疫组化仪完成。一抗CD20、CD79a、CD3、CD34、MPO,均购自北京中杉金桥生物技术有限公司。操作按说明书进行。
2 结果
2.1 临床病例特点6例患者均有淋巴造血组织肿瘤病史,中位年龄为45岁,年龄跨度为28~63岁,其中4例<50岁。2例髓性白血病,4例非霍奇金淋巴瘤。2例出现异常阴道流血,3例是有接触性出血,1例阴道大出血。临床分期Ⅱa期2例,Ⅱb期1例,Ⅰa期2例,Ⅲb期1例。2例死亡,4例接受化疗并存活至今,其中1例2年后失访。所有病例的临床病理特点总结,见表1。
2.2 病理结果所有病理组织均经HE切片及免疫组化检测结果证实,4例HE染色显示宫颈间质内见弥漫一致的异型细胞浸润,细胞大、核染色质深,核仁明显,核分裂象易见,可见血管侵染,免疫组化CD20、CD79(+),证实属于宫颈非霍奇金淋巴瘤,B细胞型,2例HE染色显示肿瘤细胞由单一的小细胞排列成条索状、梁状、核呈圆形或梭形,免疫组化CD34显示癌细胞血管间质浸润及MPO(+),证实为宫颈小细胞恶性肿瘤,见图1、2。

表1 6例淋巴造血组织肿瘤转移至宫颈恶性肿瘤的临床病例资料
3 讨论
3.1 发病特点白血病是因细胞增殖失控、分化障碍、凋亡受阻,而停滞在细胞发育的不同阶段。在骨髓和其他造血组织中,白血病细胞大量增生积累,白血病侵犯生殖系统常常表现为髓细胞肉瘤,即形成明显的实性包块,可具有白血病病史,也可同时伴有白血病,也可以后续发生白血病。根据病理学特点,淋巴瘤主要分为霍奇金淋巴瘤(Hodgkin Lymphoma,HL)和非霍奇金淋巴瘤(non-Hodgkin Lymphoma,NHL)两大类[4]。生殖系统常常是继发性淋巴瘤累及的部位(7%~30%),最常累及卵巢(37%),其次为子宫颈(21.4%)和子宫(16.5%),外阴和阴道仅见个案报告[5]。
3.2 病理类型分析
3.2.1 宫颈小细胞癌(small cell carcinoma of the cervix,SCCC) 是一种罕见而独特的妇科高度恶性肿瘤,具侵袭力强特点,发病率较低,占宫颈恶性肿瘤的1%~3%[6]。可伴有鳞状细胞癌或腺癌,有多种不同的名称,如类癌、嗜银细胞癌、燕麦细胞癌、神经内分泌癌、低分化类癌、分化差的小细胞非角化鳞癌、具有神经上皮特性的小细胞癌等。该文有2例根据HE染色和免疫组化确定为此类,此类疾病是间质浸润性生长,早期难以发现,发现多数已是中晚期,且预后极差。

图1宫颈非霍奇金淋巴瘤,B细胞型,CD20、CD79阳性(SP×100)
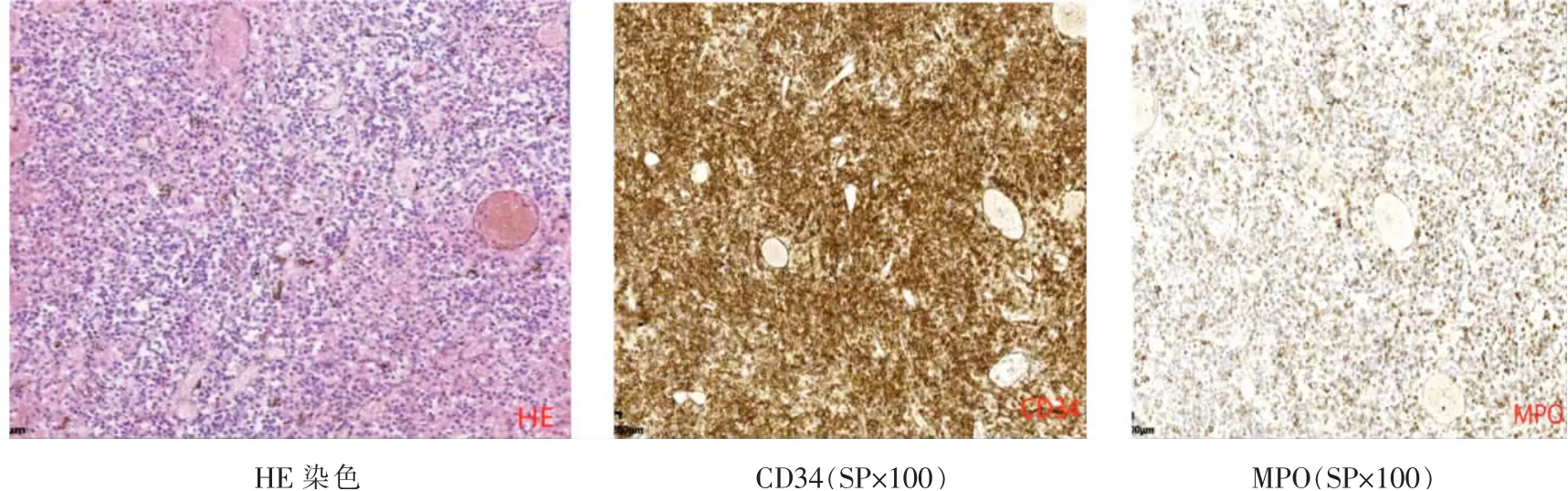
图2宫颈小细胞恶性肿瘤,CD34、MPO阳性(SP×100)
3.2.2 宫颈恶性淋巴瘤PCL(Primary malignantlymphoma of the cervix) 我国发病年龄在20~80岁,发病高峰在30~40岁,呈单峰表现[5]。有多种类型淋巴瘤发生于女性生殖系统,其病理分型可分为霍奇金(HD)和非霍奇金(NHL),临床报道的PCL病例几乎全部为非霍奇金淋巴瘤(non-Hodgkin'Lymphoma,NHL),以弥漫性大B细胞型(diffused large B-cell lymphoma,DL-BCL)多见[6],其次为滤泡性淋巴瘤[7]。其他组织学类型仅为个案报道,包括淋巴细胞淋巴瘤[8]、Burkitt淋巴瘤[9]、结外NK/T细胞淋巴瘤[9]、外周T细胞淋巴瘤[9]、间变性大细胞淋巴瘤[10]等。该文有4例根据HE染色和免疫组化确定为此类,目前大多数报道也都是小样本研究,与淋巴瘤样病变早期不易鉴别[11],主要靠免疫组化,以及基因重排技术。
3.2.3 发病机制 淋巴造血组织肿瘤转移至宫颈的病因机制不清楚,正常情况下是以乳酸杆菌等优势菌为主组成的微生态系统,人们研究了女性健康和病理状态下的阴道微生态,如细菌性阴道病、外阴阴道假丝酵母菌病和滴虫性阴道炎等,证明阴道微生态是一个非常灵敏的系统,在正常阴道菌群中,乳酸杆菌占优势[13,14],乳酸杆菌为革兰阳性大肠杆菌,微需氧,但在厌氧环境下生长更好,最适合的生长温度为35℃~38℃,阴道内正常存在的乳酸杆菌对维持阴道正常菌群起着关键的作用。阴道鳞状上皮细胞内的糖原经乳酸杆菌的作用,分解成乳酸,使阴道局部形成弱酸性环境(pH≤4.5,多在3.8~4.4),可以抑制其他寄生菌的过度生长。在产科和妇科,乳酸杆菌主要用于恢复生理性阴道微生物群,以治疗细菌性阴道病和外阴阴道念珠菌病(VVC)[15]。此外,乳酸杆菌通过替代、竞争排斥机制阻止致病微生物黏附于阴道上皮细胞。同时,分泌过氧化氢、细菌素、类细菌素和生物表面活性剂等抑制致病微生物生长,从而维持阴道微生态环境的平衡。在受到内源性和外源性因素影响时,很容易发生改变,继而导致疾病的发生[14],目前已有研究发现肿瘤微环境(The tumor micro-environment,TME)在宫颈癌的发生、发展和预后中起着重要的作用[1]。巨噬细胞是TME的主要贡献者,称为肿瘤相关巨噬细胞(TAMs)。在炎症反应过程中,TAMs的表型和功能不断变化,参与不同的调控网络。TAMs的表型与代谢和分泌因子的释放有关,促进宫颈癌转移过程中血管生成和淋巴管的形成,从而影响宫颈癌的预后。阴道微生态失平衡不仅可导致阴道炎的发生,也与宫颈病变密切相关。乳酸杆菌可能通过降解糖原,产生乳酸,维持阴道酸性环境及自净能力,还能维持局部免疫功能,同时乳酸杆菌还可抑制致癌物质的形成、抗突变、诱导宫颈癌细胞凋亡,从而达到抗肿瘤的作用[16,17]。上述宫颈癌的发生已有较多研究发现与阴道菌群环境有关,白血病患者免疫屏障被破坏,阴道菌群环境也亦发生改变,分析白血病侵犯生殖系统很可能与此有关,但尚需进一步研究。
3.3 筛查谱的建立根据Kosari等[3]判定宫颈原发淋巴瘤的标准,该研究6例均为继发性的宫颈病变。这6例患者根据临床分期Ⅱa期2例,Ⅱb期1例,Ⅰa期2例,Ⅲb期1例,其中1例Ⅲb期为宫颈小细胞恶性肿瘤,有白血病病史2年,治疗1年自行停止,2年内从未行妇科方面相关检查,也无性生活史,因阴道大出血肿瘤破裂才就诊,失去手术及治疗机会,同时家人因个人原因后续未治疗,3个月后死亡。Ⅱa期2例中1例是白血病确诊8个月因阴道大出血就诊发现,后积极化疗存活至今。另1例是确诊白血病26个月,因同房出血就诊,确诊转移性宫颈恶性肿瘤,但化疗后2年失访。Ⅱb期小细胞型的1例,确诊原发病36个月后因绝经后异常阴道流血就诊发现,积极治疗6个月死亡。Ⅰa期2例均因同房时有接触性出血就诊,早期发现,经过化疗存活至今。根据以上患者的临床特点,宫颈病变查出的中位时间为确诊淋巴造血组织肿瘤后20个月,并且多数为年轻患者,在血液科接受治疗,但未行相关生殖道方面检查,有了相应的临床表现后才接受妇科检查,发现宫颈病变,因此对于确诊淋巴造血组织肿瘤的这部分患者,笔者建议同时行妇科生殖道方面检查很有必要,可以做到提前筛查、早期诊断、早期治疗。
3.3.1 女性生殖系统筛查谱的内容包括 (1)妇科超声诊断;(2)宫颈癌筛查(TCT、HPV);(3)相关肿瘤标志物:血清鳞状细胞癌抗原(SCCA);糖类抗原(CA125);人附睾蛋白4(HE4)等;(4)宫颈及子宫内膜细胞采集;(5)妇科炎症筛查(白带常规分析、C反应蛋白检测)。
3.3.2筛查周期 为淋巴造血组织肿瘤发现的同时,即行筛查谱检查,如结果为阴性,则可间隔3个月后复查,如3个月复查仍为阴性则可间隔6个月;以后复查间隔时间为6个月;如检查有阳性发现则应行如下诊治:(1)对于超声诊断有异常者,可行相关CT或MRI检查,进一步明确诊断;(2)对于宫颈癌筛查异常者,按“三阶梯”诊疗程序,最终以宫颈活检后的病理诊断确定治疗方案;(3)相关肿瘤标志物出现异常,则根据结果选择下一步检查,明确是否有相关部位的转移;(4)对于异常阴道流血,如宫颈外观未见异常,则应行宫颈及子宫内膜细胞采集检查;(5)妇科炎症方面检查如有异常,则应积极治疗,改善阴道菌群环境,维持正常阴道酸性环境及自净能力,维持局部免疫功能。
笔者所在医院将不同的妇科肿瘤在不同环境及不同军种的女军人中建立筛查谱,使患者得到了及时的治疗。因此对于非妇科原发疾病的患者,根据不同病情建立不同的筛查谱,有助于为广大女性早期发现异常情况,尽早治疗,提供有力依据。该文提示患有淋巴造血组织肿瘤的女性患者,通过筛查谱及筛查周期的建立,大大提高早期诊断率,降低继发转移晚期恶性肿瘤发生,做到早期发现、早期治疗,并提高患者的生活质量。
