“成本病”是否导致了“看病贵”?
2020-10-20袁胜超庞瑞芝吕翠翠
袁胜超 庞瑞芝 吕翠翠


摘要:新医改后,“看病贵”问题并未得到实质性缓解,医疗费用增长过快偏离新医改初衷并削弱了政府不断增加投入的效果,为此,从人均医疗总费用及其构成角度表征看病贵,利用鲍莫尔的不平衡增长模型揭示了医疗费用增长的理论逻辑,并基于2003—2017年中国省级层面数据,实证考察了“成本病”对医疗费用增长的影响。研究发现:中国医疗费用持续快速增长有其必然性,这种必然性来自于“成本病”,“成本病”不仅与医疗服务特性有关,也与医疗行业组织低效率有关,这一效应长期存在;东部地区是“成本病”的重灾区,中西部地区的“成本病”效应并不显著,新医改后“成本病”效应明显弱化。启示在于,应正视“成本病”引致的医疗费用增长必然性,将重点转移到医疗行业组织治理上,加快提升医疗行业效率。
关键词:成本病;看病贵;不平衡增长模型;医疗费用;新医改
文献标识码:A
文章编号:1002-2848-2020(03)-0106-11
一、引言
1985年医疗改革以来,我国卫生事业快速发展,成就斐然。在基本医疗保险普及、人民健康水平以及医疗质量等方面都取得了长足进步①,然而,与之相伴的是,“看病贵”问题日渐突出,其直接表现之一就是医疗费用增长过快。1985—2017年,卫生总费用从279亿元增长到52598亿元,增长187.5倍,而同期GDP仅增长89.2倍;人均卫生总费用从26.36元增长到3783.83元,增长142.5倍,同期人均GDP增长67.4倍,卫生总费用和人均卫生费用增速都远高于GDP增速和人均GDP增速。从全球范围来看,这并不是我国特有的问题,其在大多数发达国家普遍存在。根据相关统计,1971—2017年,OECD国家医疗费用占GDP的比重平均值由4.6%上升到8.8%。与之相对应,全球医疗服务成本也呈現出快速增长趋势。根据世界最大的人力资源管理咨询机构美世咨询(Mercer)发布的《2018年全球医疗趋势报告》,2017年,全球平均医疗费用通胀率为9.5%,接近整体经济通货膨胀率的3倍。尽管医疗费用快速增长普遍存在,然而,这一问题曾一度引起中国社会广泛关注并成为2009年新医改方案出台的一个重要导火索。新医改以来,政府不断加大对医疗领域的财政投入,个人医疗支出占比不断下降,其占医疗总支出的比例从2008年的40.4%下降为2017年的28.77%,但人均医疗费用较2008年上涨了245.71%。从实际效果看,新医改后,“看病贵”问题并未得到实质性缓解[1-4],医疗费用增长过快偏离新医改初衷并削弱了政府不断增加投入的效果。
医疗费用持续增长现象很早就引起了学术界的关注。经济学家鲍莫尔(Baumol)[5-6]曾断言,服务业成本将远快于一般成本上涨,并应用“成本病”理论解释医疗服务成本问题,将医疗成本持续上升归咎于“成本病”,即鲍莫尔成本病(Baumols Cost Disease,BCD)。学术界对该解释存在不同看法,一类研究认为“成本病”在推动医疗费用增长中具有重要作用[7-8],另一类研究则否认了“成本病”的存在[9-10]。现有研究对医疗服务“成本病”存在性及其与医疗费用增长的关系还没有形成共识,但从全球范围来看,医疗费用持续快速增长的趋势普遍存在。“看病贵”从一个侧面反映出中国面临医疗服务供给低效率和成本不断攀升的困扰[1]。对于我国而言,“成本病”是否是导致医疗费用增长的重要原因?成本病是短期效应还是长期效应?一般而言,收入水平越高,对医疗服务的需求也越高[8]。“成本病”效应是否存在区域异质性?公共政策如何应对“成本病”,从而进一步缓解“看病贵”?这些是本文要研究的核心问题。
本文对现有文献的边际贡献如下:其一,从人均医疗总费用及其构成增长角度表征看病贵,并利用鲍莫尔不平衡增长模型,借鉴Hartwig等[11-12]的成果,将医疗费用增长与“成本病”纳入统一框架分析,从“成本病”角度揭示医疗费用增长的原因,开辟新的研究视角;其二,采用2003—2017年中国省级层面数据,同时考察了“成本病”的长期效应及区域异质性,从而对“成本病”假说在中国的存在性提供一组经验证据。本文认为,应改变旨在控制医疗费用增长的短期做法,将关注重点转移到推进医疗行业治理上来,这对于探析“看病贵”问题深层成因,进一步推进医疗领域供给侧改革,进而提升医疗服务供给体系效率具有重要意义。
二、相关文献回顾
医疗服务“成本病”理论源于服务业“成本病”假说。Baumol[5]基于其不平衡增长模型得出,与制造业等“进步部门”相比,服务业属于“停滞部门”,生产率增长缓慢,因而其相对于“进步部门”的成本不断增长。Fucus[13]肯定了鲍莫尔的结论,认为服务业比重上升的主要原因是劳动生产率滞后。服务业“成本病”假说讨论的是一般服务业,对于医疗服务“成本病”的讨论也始于Baumol。他将医疗服务视作是“停滞部门”,认为“成本病”在推动医疗成本增长中具有重要作用[6]。本文从理论和实证两个层面对现有文献进行回顾。
理论上,有相当一部分研究肯定了医疗服务“成本病”的存在,并认为“成本病”是导致医疗费用快速增长的一个重要原因,也有一些文献对医疗服务“成本病”的存在性表示怀疑。医疗服务“成本病”假说的核心观点是,医疗服务属于停滞部门,其生产率相对于制造业部门增长缓慢。认为医疗服务存在“成本病”的主要理由可以归纳为四点:
(1)区别于可标准化的服务业,医疗服务属于不可标准化服务业,医疗服务的主要特性
包括生产消费不可分、不可贸易性、异构性、不确定性。生产和消费不可分是指服务提供与消费必须同时,生产完成时,服务已经提供给了消费者;不可贸易则意味着服务无法在一地生产,另一地消费;异构性意味着消费者对服务的需求高度个性化;医疗服务不确定性是指,一方面,疾病的发生具有不确定性,患者何时患病,患者自己并不清楚,另一方面,一旦进行治疗,由于病理的复杂性和人类认知的局限性,治疗效果也存在不确定性[14],不确定性也在一定程度上导致医疗服务需求高度个性化,鲍莫尔将医疗服务称为个人服务的典型代表。决定了其无法满足实现标准化等导致规模经济的条件[15],进而无法产生稳定的资本积累和持续的生产率增长[7];
(2)与制造业相比,质量对医疗服务更为重要,而服务质量与服务提供过程中的劳动投入紧密相关[6],减少这些劳动投入会损害服务质量,在不降低服务质量的情况下,很难用医疗设备和技术代替劳动力投入,因此劳动密集特质意味着其能够产生节约劳动力的生产率增长非常有限[8];
(3)医疗行业组织低效率增加了通过技术投资提高医疗服务生产率的困难性,进而加剧“成本病”,也导致医疗领域的组织创新激励不足[16-17],这种低效率不仅与医疗市场上的信息不对称有关,还与医疗行业组织结构有关,较高的行业壁垒与低水平的开放阻碍了医疗生产率的提高[7];
(4)医疗部门的需求弹性非常低,消费者对价格不再敏感,竞争主要围绕质量展开[18-19],当医疗服务成本上涨时,医疗服务需求不仅持续存在,而且在整个经济生产率提高时,其需求还会不断扩大。否定“成本病”存在的主要观点可以概括为两点:
(1)“成本病”假说对服务的界定仍然是基于面对面的服务提供模式,然而,信息技术的发展加速了服务业本身的流程创新和产品创新[10],信息技术,比如电子健康记录系统(Electronic health record system,EHRs)的发展与扩散,减少了面对面交流付出的必要劳动时间,电子健康记录在减少失误、疾病预防、降低成本、提高生产率等方面作用显著[20],不过也有研究对EHRs治愈“成本病”的潜力表示怀疑[21];
(2)专业化分工对服务业成本和质量产生了重要影响。Bailey等[9]认为,许多公共服务实际上已经通过专业化分工(如外包)方式降低成本。不过,对于医疗服务外包的降成本效果与其是否能维持服务质量并行不悖仍然值得深究。盡管存在一些争议,“成本病”理论仍然契合了医疗服务特征以及医疗费用持续增长趋势,不失为一种有影响力的理论。
医疗服务“成本病”是否存在,其是否是导致医疗费用增长的重要因素?对这一问题的回答尚需基于实证检验。在现有研究中,一类文献基于医疗服务生产率和效率测算得出了医疗服务生产率低、增长缓慢的结论[22-23],从而支持了“成本病”的论点。不过有观点认为,大多数研究对医疗服务效率(生产率)的测算存在低估,一个重要方面是没有考虑服务质量[24],忽略服务质量导致现有的医疗价格指数高估医疗通胀[25],进而医疗服务生产率被低估。另外一类研究则通过考察医疗与其他行业的相对价格、相对就业份额关系来检验“成本病”效应。Nordhaus[26]基于美国1948—2001年的行业数据得出:美国一些行业存在“成本病”,其相对于其他行业的价格不断上升,而真实产出相对于其他行业下降。Hartwig[27]采用了一种依赖于医疗相对价格的相关方法,利用OECD国家数据,发现医疗支出与医疗部门价格上涨显著正相关。Atanda等[28]基于鲍莫尔的两部门模型,从相对价格和相对就业份额角度推导出检验“成本病”的命题,不过结论并不支持“成本病”假说。由于医疗行业无法获取准确的价格和产出信息[26],还有一类研究认为,不需要价格和医疗产出方面的信息就能将“成本病”从不可观测因素中分离出来,做出开创性研究的是Hartwig。他构造了一个所谓的“鲍莫尔变量”[11],即整个经济平均工资增长超过平均产出增长的部分,以此识别“成本病”效应。Colombier[12]发现,Hartwig的分析仅适用于所有劳动力被“停滞部门”吸纳的特殊情况,并采用“停滞部门”就业份额对“鲍莫尔变量”进行了修正。基于此思路,此后有相当一部分实证研究证实了“成本病”效应存在,肯定了“成本病”在医疗费用增长中起到了重要作用[29-31]。
现有文献对医疗服务“成本病”及其与医疗费用增长的关系进行了多方面研究,但还没有形成共识。本文认为,尽管存在一些争议,但“成本病”理论捕捉到生产率在医疗费用增长中的核心作用。从全球范围来看,“成本病”假说成功预测了医疗费用增长的长期趋势,也有相当一部分研究成果确证了“成本病”存在。由于有关医疗服务“成本病”的实证研究主要针对发达国家,对发展中国家(尤其是中国)的研究非常薄弱。此外,很少有研究探测到中国新医改十年来的情况。随着新医改进一步深入,推动公立医院改革、强化基层医疗体系等举措都对医疗行业组织产生了重要影响,并将最终反映到医疗费用上。本文将对这些问题展开研究,从而丰富医疗服务“成本病”与医疗费用增长等方面的相关研究。
三、研究设计
(一)模型构建
遵循鲍莫尔不平衡增长理论以及后续多数研究的思路,将整个经济划分为医疗部门和制成品部门,医疗服务生产率增长显著慢于制成品部门,在劳动力充分流动情况下,医疗部门不得不维持与制成品部门同等的工资增长率。在Baumol[5]的基础上放松医疗部门劳动生产率增长率为零的假设
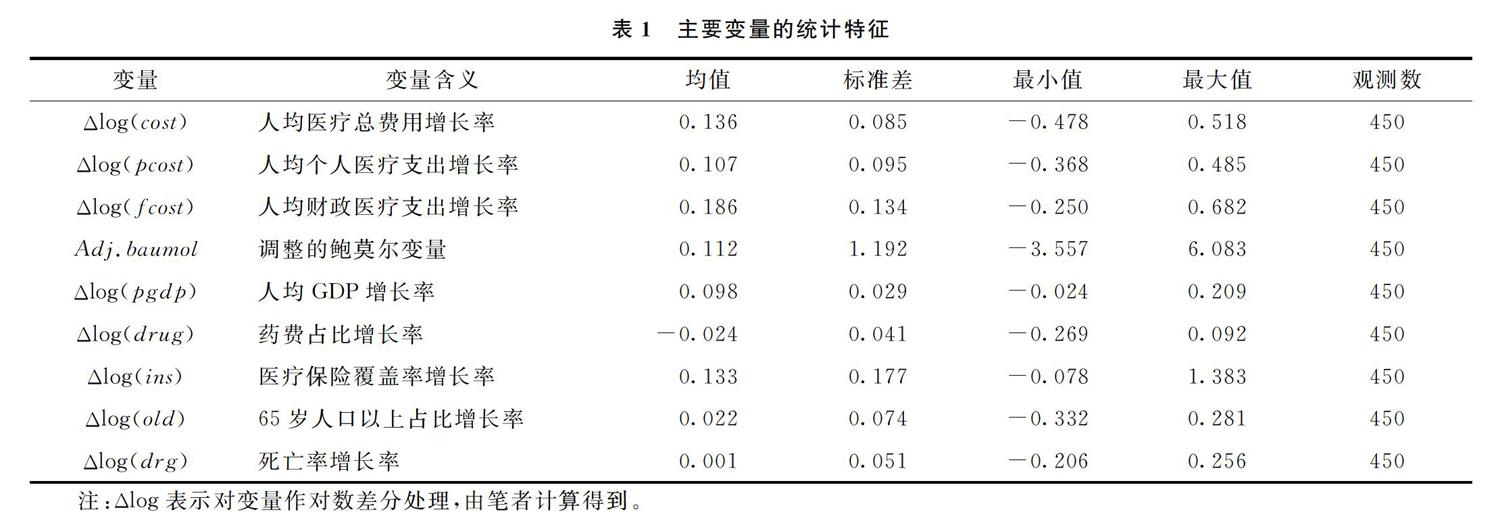
医疗部门生产率增长可能是因为医学与生物学技术发展、医疗队伍整体素质提升以及医疗环境的持续改善等因素。,这里重点关注人力成本增长对医疗成本的影响,因此假设生产中唯一的投入是劳动力,两个部门的生产函数如下:
其中,Lht和Lmt分别表示医疗部门和制成品部门的劳动力投入数量;Yht和Ymt分别表示这两个部门在t时刻的产出数量;Ah、Am代表这两个部门的技术参数;rh、rm表示这两个部门劳动生产率增长率,其中rh Baumol假定两个部门的相对产出比保持恒定,且停滞部门的需求价格缺乏弹性,那么劳动力将不断从进步部门向停滞部门转移。为验证医疗服务单位产出成本的变化,本文仍然沿用这一假设。考虑到工资在两个部门之间的完全扩散,并且随着制成品劳动生产率增长而增长,医疗部门的工资wht与制成品部门的工资wmt满足公式:wht=wmt=θermt,医疗部门单位成本为: 根据Nose[32]的研究,进一步对式(2)作对数差分处理,得到: (3) 由此,医疗成本的变化可以表征为两个部门生产率增长差异,对于制成品部门,其生产率增长将会与产出成本增长保持一致,实际成本将保持不变,但对于医疗部门,产出的价格必须持续超过制成品部门产品价格增长。然而,医疗产出价格往往缺乏准确的信息来衡量。Hartwig[11]采用整个经济的平均工资增长率与生产率差异来表示制造业部门与医疗部门生产率增长差异,即: 其中,Δlog(w)、Δlog(y)分别表示人均工资增长率和人均产出增长率,括号内为鲍莫尔变量。Colombier[12]指出,“成本病”的真实影响不能被鲍莫尔变量所反映,仅当全部劳动力都被医疗部门所吸纳时,Hartwig构造的鲍莫尔变量才能反映医疗部门“成本病”效应,为此,他对鲍莫尔变量进行了修正: (5) 其中,Lh/LT代表医疗部门的就业份额,即医疗部门就业人数Lh占总就业人数LT的比重。当医疗部门占据全部就业份额时,调整的鲍莫尔变量就与鲍莫尔变量相同。如果“成本病”确实存在,系数β会显著为正,在实证分析中,考虑到其他变量对医疗费用的影响,本文的实证模型如下: 其中,Δlog(Cht/Yht)反映的是实际人均医疗成本(费用)增长率;等式右边第一项代表调整的鲍莫尔变量,此系数即“成本病”效应;xit为其他解释变量;λt表示时间效应;μi表示不可观测的个体效应;εit为随机误差项。 (二)数据与变量 1.数据来源 数据选取2003—2017年中国大陆30个省(市、自治区)(剔除西藏),原始数据主要来源于《中国统计年鉴》《中国劳动统计年鉴》《中国卫生与健康统计年鉴》等资料,由EPS数据平台整理。 2.变量选取 (1)被解释变量。被解释变量为看病贵,其概念比较模糊,不过它的一个直接表现就是医疗费用增长过快。借鉴王文娟等[33]的观点,本文从更为宽泛的视角定义“看病贵”。“看病贵”意味着人均医疗费用增长过快,其不仅包括患者层面,还包括政府和全社会层面,同时考虑人口因素。新医改方案明确提出“要建立覆盖城乡居民的基本医疗卫生服务体系,为公民提供安全、有效、方便、价廉的医疗卫生服务”。“价廉”其实是要解决“看病贵”的几个问题:一是从全社会角度看,人均医疗费用上涨是否处于合理区间?二是从患者个人角度看,个人医疗费用上涨是否超过其承受能力?三是对政府而言,财政医疗支出增长是否过快?从全社会层面看,医疗总费用的构成主要包括:个人支出、社会支出(即医疗保险支出)以及政府支出。由于《中国卫生统计年鉴》未披露2009年以前地区卫生总费用及其构成方面的数据,借鉴解洪涛等[34]的研究,本文将人均医疗总费用定义为人均个人医疗支出与人均财政医疗支出之和,分别从人均医疗总费用以及其主要构成(人均个人医疗支出和人均财政医疗支出)来表征“看病贵”。人均个人医疗支出按照农村和城镇居民医疗支出以及农村和城镇人口比例加权得到,人均财政医疗支出采用《中国财政统计年鉴》的政府财政决算中医疗支出除以总人口得到,采用医疗保健类价格指数作消胀处理。 (2)核心解释变量。核心解释变量为调整的鲍莫尔变量,按照式(5)的计算方法得到。考虑到数据可得性,对于人均工资,采用城镇单位就业人员平均工资衡量;对于人均产出,参考顾昕等[35]的做法,采用各地区就业人员平均生产总值衡量,即各省(市、自治区)的地区生产总值除以各地区从业人员年平均就业人数,由于《中国统计年鉴》仅有各省(市、自治区)的年末就业人数,采用前后两年的年末就业人数取平均值以得到各省(市、自治区)的年平均就业人数,医疗部门就业份额采用城镇单位中卫生就业人数除以城镇单位就业总人数。 (3)其他解释变量。在研究“成本病”對医疗费用增长的影响时,其他因素不能忽略。借鉴Bates等[29-32]的研究,同时控制人均GDP、“以药养医”、人口老龄化、医疗保险、死亡率、技术进步等因素的影响。人均GDP与医疗支出之间的稳定关系被大多数文献捕捉到[7-8],一般而言,收入水平与医疗费用支出正相关,采用人均GDP指标衡量收入,并调整为可比价。对于中国而言,讨论医疗费用增长时,“以药养医”特殊体制因素不能忽略“以药养医”是指以药品销售的高利润维持医院的正常运转。20世纪50年代,为减轻患者就医负担,政府对医疗服务价格实施管制;同时,允许医疗机构在药品购进价格基础上,顺价不超过15%的加成率作价。“以药养医”在一定程度上维持了医院的正常运转,减轻了政府财政压力,但也扭曲了各种经济关系,并造成了我国许多“医疗乱象”(比如“过度医疗”“药价虚高”)[36]。2017年,党的十九大报告明确指出,要全面取消以药养医。截止2017年9月底,我国在全国范围内的所有公立医院取消药品加成,需要警惕的是,随着药品价格加成的取消,“以药养医”可能更趋隐秘化,医生继续逐利的风险可能仍然存在。。对于“以药养医”,目前还没有直接的度量指标,一般采用代理变量来处理。“以药养医”的一个具体表现就是“药费占比”很高,根据统计数据,2017年,中国各级医院门诊和住院费用中的药费占比分别为42.7%、31.1%,而根据OECD国家的统计资料,2017年OECD国家药费占比为16.4%,我国“药费占比”明显偏高。药费占比越高,出现过度用药的可能性越大,因此采用住院和门诊费用中的药费占比来度量“以药养医”。对于老龄化,采用65岁以上老年人口比重衡量。对于医疗保险,采用各地区基本医疗保险参保人数除以地区总人口得到各地区基本医疗保险覆盖率。对于死亡率,采用人口死亡率衡量。技术进步的度量是一个非常复杂的问题,借鉴余央央[37]的研究,采用年份虚拟变量来度量技术进步的变化,对主要变量作对数差分处理来表征增长率,表1描述了主要变量的基本统计特征。 四、实证结果与讨论 (一)基准回归分析 按照式(6),分别对人均医疗总费用及其构成(个人医疗支出、财政医疗支出)的“成本病”效应进行估计。Hausman检验结果支持随机效应模型,同时采用可行广义最小二乘法(Feasible Generalized Least Squares,FGLS)对模型中存在的异方差进行修正,控制了年份效应和省份效应,基准回归结果见表2。 人均医疗总费用、人均个人医疗支出、人均财政医疗支出的回归系数均通过5%的显著性检验,与Ho等[31,34]的结论相同。“成本病”不仅导致人均个人医疗支出快速增长,也导致人均财政医疗支出和人均医疗 总费用的快速增长,使得个人和政府财政负担日益加大,挤占了本应投入在其他领域(比如教育等)的资源。进一步看,医疗行业确实存在超过生产率的人力成本增长,构成了人均医疗总费用及其构成不断增长的来源。从“成本病”的逻辑上看,医疗服务特性造成医疗服务生产率提升不足,由此导致的“看病贵”是所有国家都面临的一个必然逻辑,中国也概莫能外。“成本病”的存在意味着中国医疗服务劳动生产率增长停滞,这与朱民的判断 清华大学国家金融研究院院长、国际货币基金组织(International Monetary Fund,IMF)前副总裁朱民在2019年的中国发展高层论坛·学术峰会上指出,在教育、医疗等领域,中国劳动生产率非常低。相一致。为便于分析,本文将医疗部门劳动生产率 对于医疗部门劳动生产率,可以根据其人均产出来衡量。医院是最主要的医疗服务机构,也是医疗费用最常发生的场所,根据中国卫生统计资料,2017年,医院医疗收入为25570.04亿元,占医疗卫生机构业务收入总额(30153.16亿元)的84.80%。考虑到医院指标的代表性,采用医院主要产出—门诊人次和住院人次除以医院人员数来衡量;整个经济劳动生产率采用实际GDP除以地区就业人员年平均人数;工资数据采用城镇单位就业人员平均工资。相对于整个经济劳动生产率之比、工资之比以及医疗部门份额绘制如图1。尽管医疗部门工资水平随着整个经济平均工资快速增长而增长,但医疗部门劳动生产率相对于整个经济劳动生产率逐年下降,与此同时,医疗部门就业份额也在不断上升。医疗部门生产率增长滞后与人均医疗费用快速增长从一个侧面反映了中国普遍存在低效的医疗服务供给与旺盛的医疗需求之间的矛盾。 医疗服务成本不断增长是由于医疗服务特性导致医疗服务生产率低所致。但是,一些其他因素加剧了医疗服务成本增长,导致“成本病”加重。这些因素包括:医疗行业较高的人力资本成本[38]以及医疗市场组织低效率[7]。首先,医疗部门较高的人力资本成本是造成医疗服务成本不断增长的重要因素,医生的专业劳动,尤其是病情判断需要基于临床诊断经验,而这些医学经验的取得需要付出较高的成本,尤其是在医生和护士稀缺、老龄化加深和慢性病高发的大背景下,较高的人力资本成本加剧了人力成本增长。其次,医疗行业组织低效率也会加剧医疗服务成本增长。探讨中国医疗服务生产率滞后的原因时,中国特有的医疗行业组织结构因素不能忽略。其一,以公立医院为主体的市场垄断格局导致其效率提升激励不足。在高度集中的市场格局下,竞争不足[39],公立医院普遍缺乏效率提升的激励。尽管政府不断扩大医疗资源总供给,放宽社会资本办医限制,民营医院在数量上颇具规模,但由于公众就医偏好尚未转变[40]、医生体制身份[41]等方面限制,民营医院发展仍然滞后。其二,大医院“虹吸”了大量的医生、患者资源[42],导致基层医疗体系不断弱化,资源配置失衡加剧,损害了医疗行业效率。医疗资源配置形成了“倒三角”结构[43],严重背离“分级诊疗” 分级诊疗体系是一个国家医疗体系的基本结构安排,这种结构安排的特征是:初级医疗体系承担绝大部分普通病、常见病的诊疗,二级医疗体系对一些专科性疾病、稍微复杂一些的疾病进行诊疗,三级医疗体系针对疑难疾病和大病进行诊疗,这种结构安排是适应人群疾病发病需求特征的。因此,在很多国家,初级医疗体系是基础,具有“健康守门人”的功能。这三级医疗体系结构具有金字塔形状的结构特点,而在我国,由于三级医疗体系占据主导,医疗供给和需求呈现出典型的倒金字塔特征。初衷。一方面,基层医疗服务体系不断弱化,占据95%以上数量的基层医疗机构仅仅承担了不到60%的诊疗人次,这一数字还在逐年降低,资源闲置、竞争力弱、医疗质量差,基层医疗服务体系效率低下。在政府补贴有限的情况下,基层医院还要承担公共医疗服务,这对于已经非常薄弱的基层医疗体系而言难以为继。另一方面,由于大医院“虹吸”了大量医生和患者,而这些大医院本身承载能力有限,致使患者就医等待时间延长、服务质量降低,同时医疗资源利用效率低下。 (二)“成本病”的长期效应估计 考虑到医疗费用增长的持续性特征,“成本病”可能是导致医疗费用长期增长的一个重要因素。鉴于此,借鉴顾昕等[35]的方法检验“成本病”的长期效应,具体结果见表3。从结果来看,“成本病”对人均医疗总费用、人均个人医疗支出、人均财政医疗支出的长期效应显著存在。通过将长期效应与短期估计结果进行比较发现,就全样本而言,“成本病”对人均医疗费用增长的长期效应更大。这与医疗费用增长的长期趋势契合,表明医疗服务生产率滞后不仅在短期存在,在长期也存在。 除此之外,在长期,人均GDP对人均医疗总费用、人均个人医疗支出、人均财政医疗支出的弹性均大于1,即医疗服务是一种奢侈品,而不是必需品。此外,“以藥养医”与人均医疗总费用、人均财政医疗支出显著正相关,但对人均个人医疗支出的影响不显著,这意味着,“以药养医”直接推高了全社会医疗支出和财政医疗支出,但与个人医疗支出增长无显著相关性。这一结论揭示出,“以药养医”造成的医疗成本大多由政府和社会来承担,表面上,“以药养医”没有直接带来个人医疗费用支出的上涨,由于最终为人均社会医疗支出和人均政府医疗支出买单的必将是个人,因此,最终所有医疗支出还得由个人负担。此外,“以药养医”并不是导致人均个人医疗支出长期增长的主要因素,“成本病”的作用显著强于“以药养医”。进一步,如果比较人均个人可支配收入增长率均值(8.8%)与人均个人医疗支出增长率均值(10.7%)就会发现,尽管政府不断加大对医疗领域的财政投入,但并没有收到良好效果,个人医疗负担并没有明显减轻,反而导致医疗费用快速增长,“以药养医”和“成本病”在推动医疗费用增长中扮演着重要作用。 (三)异质性分析:分区域回归 不同收入水平的地区对医疗服务需求不同,发达地区可能表现出更强的鲍莫尔效应[8,44]。人们对医疗服务的消费同样受到收入水平的制约[45],随着收入水平的不断提高,对医疗保健的需求也在不断增长,增长速度也显著快于其他商品和服务[7],当需求上升且供给变化不大时,医疗部门相对于其他商品和服务的价格也在不断上升,这一点在医疗领域非常突出。与中西部相比,中国东部地区的经济发展水平和收入水平较高,服务业所占比重也更高,因而“成本病”可能更为严重。为检验“成本病”对不同发展水平地区人均医疗费用增长的异质性影响,将样本分为东部地区和中西部地区两组 东部地区包括北京、天津、河北、辽宁、上海、江苏、浙江、福建、山东、广东、海南等11个省份,中西部地区包括黑龙江、吉林、山西、安徽、江西、河南、湖北、湖南、内蒙古、广西、重庆、四川、贵州、云南、陕西、甘肃、青海、宁夏、新疆等19个省份。,表4报告了人均医疗费用与调整鲍莫尔变量的分区域结果:东部地区的“成本病”效应已经凸显,中西部地区还没有明显的“成本病”迹象。由此,“成本病”对人均医疗费用增长的影响存在一定的区域差异性,不同地区经济发展水平各异,其受到“成本病”的影响程度也各异,总体而言,东部地区“成本病”已经凸显。这一发现与Cottarelli[44]的研究结论一致。尽管目前中西部地区人均医疗费用增长的“成本病”效应还未显现,但是从“成本病”的理论逻辑以及医疗费用增长的长期趋势上看,随着中西部地区经济发展和收入水平的不断提高,对医疗服务需求也将进一步提高,仍然需要警惕“成本病”带来的医疗费用增长。 (四)稳健性检验 为了保证结果的可靠性,采用两种方法进行稳健性检验 限于篇幅,未报告稳健性检验的结果,感兴趣的读者可向笔者索取。。其一,采用鲍莫尔变量(baumol)和医疗部门鲍莫尔变量(ebaumol)替换调整的鲍莫尔变量作为核心解释变量,鲍莫尔变量的计算根据式(4)得到,医疗部门鲍莫尔变量借鉴解洪涛等[34]的思路得到;其二,2009年,国家开启了新一轮医疗改革,主要目标之一就是为了缓解“看病贵”。新医改在推进公立医院改革与强化基层医疗体系方面取得了一些进展。推进公立医院改革,通过引入民营医院推进有序竞争,同时,公立医院改革也在稳步推进,比如破除“以药养医”改革、落实政府责任改革、医保支付方式改革、人事薪酬制度改革、健全现代医院管理制度等方面取得了一些进展,除此之外,新医改也加强了对财政领域的政府投入,特别是把“保基本、强基层、建机制”作为改革的基本思路,加大对基层医疗机构的投入,加强对公立医院规模扩张的限制,这些对医疗资源配置产生了重要影响。鉴于此,分别考察新医改前后医疗费用增长的“成本病”效应。替换解释变量的结果再次证明了结论的稳健性,分时段回归的结果表明,“成本病”效应在新医改后显著弱化,公立医院改革与推进基层医疗体系在一定程度上改善了医疗资源配置失衡,提高了医疗行业效率,从而弱化了“成本病”效应。 五、结论和启示 看病贵是一个社会痛点问题,也是新医改要解决的重要问题之一。看病贵并不只是在中国存在,其在大多数发达国家普遍存在。看病贵是否是所有国家都面临的一个必然逻辑?即中国医疗费用增长是否存在必然性?本文从人均医疗总费用及其构成增长角度表征看病贵,利用鲍莫尔的不平衡增长模型揭示了医疗费用增长的理论逻辑,基于2003—2017年中国省级层面面板数据样本,以“成本病”为切入点,实证考察了“成本病”对医疗费用增长的影响。研究发现: (1)看病贵的持续存在有其必然性,原因是“成本病”,中国医疗行业存在超过生产率的人力成本增长,这构成了医疗费用持续增长的来源。“成本病”不仅导致了人均个人医疗支出快速增长,也使得人均财政医疗支出和人均医疗总费用快速增长,“成本病”的长期效应也存在; (2)中国医疗服务“成本病”不仅与医疗服务特性有关,也与医疗行业低效率有关,高度集中的市场结构导致公立医院对医疗生产率提升的激励不足,资源配置失衡恶化了医疗效率; (3)医疗费用增长的“成本病”存在明显的区域差异,东部地区是“成本病”的“重灾区”,中西部地区“成本病”暂未显现,新医改后,“成本病”效应显著弱化。 针对以上结论,结合中国医疗体制改革实际,可以得到如下启示: 第一,尽管中国医疗费用快速上涨存在诸多原因,“成本病”无疑是其中一个非常重要的因素。“成本病”意味着医疗服务行业确实存在超过生产率的人力成本增长,从“成本病”的主因来看,这种过快的人力成本增长存在其必然性,不过这种“成本病”会通过医疗行业组织低效率进一步放大。尽管医疗成本增长存在必然性,但这并不意味着政策制定者在控制医疗费用增长方面束手无策,也不意味着不应该解决医疗服务高成本问题[46]。政策制定者仍然需要正视医疗服务“成本病”引致的医疗费用增长,但对于医疗市场组织低效率造成加重“成本病”的情况,仍然需要采取相应的公共卫生政策应对。 第二,要缓解“成本病”对看病贵的影响,需要改变旨在控制医疗费用增长的短期不当做法,将目标转移到医疗行业治理上来,加快提升医疗行业效率。“成本病”不仅与医疗服务特性有关,也与中国医疗行业组织效率滞后有关。有效应对“成本病”的途径之一是要通过引导患者回归基层医疗、落实分级诊疗体系,从资源结构优化视角提升医疗资源配置效率。针对医疗资源配置失衡,需要进一步加快医疗公共服务在医疗机构之间、区域之间的均等配置,促成分级诊疗的真正实现。人才是医疗领域最重要的资源,我国医疗人才培养体系较为僵化,导致人力资本短缺[47]。在缺少对基层医生激励机制的情况下,仅靠加大投资改善基层医疗体系基础设施是不够的,核心举措是培养和激励合格的全科医生在基层问诊,进一步改革的方向在于加强全科医生的培养和推动医师薪酬改革,促進医师资源在区域之间、医疗机构之间的有效流动,医师去编制化和鼓励其多点执业是一些有益的探索。途径之二是改变控制诊疗价格的做法[48],从某种意义上看,诊疗价格管制使得医院更多寻求以药品收入、检查收入等形式来补偿,导致“过度用药”“过度检查”,结果不仅没能有效控制医疗成本上升,反而让全社会总医疗费用增长更快,降低了医疗资源配置效率。在全面取消药品加成后,需要建立新的补偿机制,这意味着医疗服务价格将动态调整,以体现医务人员的劳动价值,但医疗服务价格动态调整意味着人均医疗成本仍将继续增长。新医改以来,公立医院改革与加强基层医疗服务体系等改革在一定程度上缓解了医疗行业组织低效率,未来公共卫生的政策重点在于推进医疗行业治理的组织创新,进一步破除公立医院垄断,增强医疗市场有序竞争,推动公立医院改革与加快优化民营医院发展环境并重,扫除民营医院发展的体制机制障碍,从根本上解决医疗组织的低效率问题,这不仅有助于降低医疗服务成本,还将使医疗行业保持持续竞争力。 參考文献: [1] He A J, Meng Qingyue. An interim interdisciplinary evaluation of Chinas national health care reform: Emerging evidence and new perspectives[J]. Journal of Asian Public Policy, 2015, 8(1): 1-18. [2] 姜德超, 吴少龙, 魏予辰. 新医改缓解了看病贵吗?——来自两省家庭灾难性卫生支出分析的证据[J]. 公共行政评论, 2015(5): 4-29. [3] 黄国武. 供给侧改革视角下我国医疗卫生纵深改革的发展路径[J]. 国家行政学院学报, 2016(5): 55-59. [4] 房莉杰. 理解“新医改”的困境: “十二五”医改回顾[J]. 国家行政学院学报, 2016(2): 77-81. [5] Baumol W J. Macroeconomics of unbalanced growth: the anatomy of urban crisis[J]. The American Economic Review, 1967, 57(3): 415-426. [6] Baumol W J. Health care, education and the cost disease: A looming crisis for public choice[J]. Public Choice, 1993, 77: 17-28. [7] Erixon F, VanDer M E. What is driving the rise in health care expenditures? An inquiry into the nature and causes of the cost disease[R]. ECIPE Working Paper, No. 05, 2011. [8] Baumol W J. The cost disease: Why computers get cheaper and health care doesnt[M]. New Haven: Yale University Press, 2012. [9] Bailey S J, Anttiroiko A V, Valkama P. Application of Baumols cost disease to public sector services: Conceptual, theoretical and empirical falsities[J]. Public Management Review, 2016, 18(1): 91-109. [10]Cowen T. Why I do not believe in the costdisease[J]. Journal of Cultural Economics, 1996, 20(3): 207-214. [11]Hartwig J. What drives health care expenditure?——Baumols model of “unbalanced growth” revisited[J]. Journal of Health Economics, 2008, 27(3): 603-623. [12]Colombier C. Drivers of health care expenditure: Does Baumols cost disease loom large?[R]. FIFO Discussion Paper. No. 12-5, 2012. [13]Fucus V R. The Service Economy[M]. New York: Columbia University Press, 1968. [14]Arrow K J. Uncertainty and the welfare economics of medical care[J]. The American Economic Review, 1963, 53(5): 941-973. [15]江小涓. 服務业增长: 真实含义、多重影响和发展趋势[J]. 经济研究, 2011(4): 4-14. [16]Cutler D M. Where are the health care entrepreneurs? The failure of organizational innovation in health care[J]. Innovation Policy and the Economy, 2011, 11(1): 1-28. [17]Hwang J, Christensen C M. Disruptive innovation in health care delivery: A framework for businessmodel innovation[J]. Health Affairs, 2008, 27(5): 1329-1335. [18]Held P J, Pauly M V. Competition and efficiency in the end stage renal disease program[J]. Journal of Health Economics, 1983, 2(2): 95-118. [19]Robinson J C, Luft H S. The impact of hospital market structure on patient volume, average length of stay, and the cost of care[J]. Journal of Health Economics, 1985, 4(4): 333-356. [20]Danzon P, Furukawa M. The economic payoff from the internet revolution[M]. Washington: Brookings Institution Press, 2001. [21]Brown A D. Consumer ehealth solutions: The cure for Baumols disease?[J]. Healthcare Papers, 2014, 13(4): 4-7. [22]Sharpe A, Bradley C, Messinger H. The measurement of output and productivity in the health care sector in Canada: An overview[R]. Centre for the Study of Living Standards, CSLS Reserch Reports, 2007. [23]Chansky B, Garner C A. New measure of labor productivity for private community hospitals: 1993-2012[J]. Monthly Labor Review. 2015(10): 1-13. [24]Hussey P S, De Vries H, Romley J, et al. A systematic review of health care efficiency measures[J]. Health Services Research, 2009, 44(3): 784-805. [25]Bradley R. Feasible methods to estimate disease based price indexes[J]. Journal of Health Economics, 2013, 32(3): 504-514. [26]Nordhaus W D. Baumols diseases: a macroeconomic perspective[R]. NBER Working Paper, No. 12218, 2006. [27]Hartwig J. Can Baumols model of unbalanced growth contribute to explaining the secular rise in health care expenditure? An alternative test[J]. Applied Economics, 2011, 43(2): 173-184. [28]Atanda A, Menclova A K, Reed W R. Is health care infected by Baumols cost disease? Test of a new model[J]. Health Economics, 2018, 27(5): 832-849. [29]Bates L J, Santerre R E. Does the US health care sector suffer from Baumols cost disease? Evidence from the 50 states[J]. Journal of Health Economics, 2013, 32(2): 386-391. [30]Rossen B, Faroque A. Diagnosing the causes of rising healthcare expenditure in Canada: Does Baumols cost disease loom large?[J]. American Journal of Health Economics, 2016, 2(2): 184-212. [31]Ho C Y, Li X. Unbalanced growth and health care expenditure: Evidence from China[J]. Economics of Transition, 2014, 22(4): 739-758. [32]Nose M. Estimation of drivers of public education expenditure: Baumols effect revisited[J]. International Tax and Public Finance, 2017, 24(3): 512-535. [33]王文娟, 曹向阳. 增加医疗资源供给能否解决“看病贵”问题?——基于中国省际面板数据的分析[J]. 管理世界, 2016(6): 98-106. [34]解洪濤, 陈利伟, 庄佳强. 鲍莫尔“成本病”与“以药养医”: 中国社会医疗成本快速增长[J]. 公共管理学报, 2015(1): 84-93. [35]顾昕, 宁晶. 政府治理改革下的行政成本上涨研究——基于鲍莫尔成本病理论的分析[J]. 国家行政学院学报, 2018(5): 16-22. [36]蔡昱, 龚刚, 张前程. 以医师价值之回归革除“以药养医”——基于理论模型视角的论证[J]. 南开经济研究, 2013(1): 40-52. [37]余央央. 老龄化对中国医疗费用的影响——城乡差异的视角[J]. 世界经济文汇, 2011(5): 64-79. [38]Neilson E G. Baumols curse on medicine[J]. Journal of the American Society of Nephrology, 2008, 19(6): 1049-1053. [39]杨晓胜, 刘海兰, 刘瑞明. 市场结构、医武竞争与医疗费用增长: 基于跨省数据的实证研究[J]. 中国卫生经济, 2014(7): 40-42. [40]庞瑞芝, 高贤泽, 邓忠奇. 公立医院“三重垄断”与医疗行业效率——基于我国省际面板数据的研究[J]. 当代经济科学, 2018(1): 1-12. [41]顾昕. 推开民营医院发展的“玻璃门”: 清除公立医院的体制性障碍[J]. 中国医院院长, 2017(10): 82-87. [42]吕国营, 赵曼. 越评级越失衡?——我国医院等级评定与医生人力资源配置研究[J]. 经济管理, 2018(7): 110-127. [43]付建华, 张萍, 徐平, 等. 试论优化我国医疗资源配置: 从门诊空间再布局入手规制[J]. 中国卫生经济, 2013(5): 27-29. [44]Cottarelli C. Macrofiscal implications of health care reform in advanced and emerging economies[R]. Washington: International Monetary Fund, 2010. [45]王晓亚, 黄德海, 卜鹏滨. 医疗保险的双重效应与居民医疗支出: 作用机理及实证检验[J]. 当代经济科学, 2018(5): 1-11. [46]Thompson S, Kohlir R, Jones C, et al. Evaluating health care delivery reform initiatives in the face of “cost disease”[J]. Population Health Management, 2015, 18(1): 6-14. [47]顾昕. 中国医疗领域中的人力资源危机[J]. 国家行政学院学报, 2011(6): 17-22. [48]朱恒鹏. 管制的内生性及其后果: 以医药价格管制为例[J]. 世界经济, 2011(7): 64-90. 责任编辑、校对: 李再扬 Does Baumols Cost Disease Exacerbate the Increase in Per Capita Healthcare Costs? —Empirical Evidence from the Provincial Level in China YUAN Shengchao1, PANG Ruizhi2, LV Cuicui3
