光学相干断层扫描血管成像对糖尿病性视网膜病变患者黄斑区定量测量及其与视力的相关性观察
2020-10-16杨爱萍汪浩
杨爱萍,汪浩
(上海市松江区中心医院眼科,上海 201600)
糖尿病性视网膜病变(diabetic retinopathy,DR)患者的视网膜毛细血管变窄或闭塞等可以导致糖尿病性黄斑缺血,是DR患者视力丧失的原因之一[1-2]。新近应用于临床的光学相干断层扫描血管成像(optical coherence tomography angiography,OCTA)能够分层观察视网膜脉络膜血管形态及血流改变情况,可区分正常与异常的血管结构,且能对血流信号进行探测和量化。通过观察OCTA图像中显示的黄斑区视网膜结构,有助于诊断疾病发生的具体解剖位置并能进行相应的定量测定。为同时了解DR患者黄斑缺血程度及其与视力的相关性,本研究采用OCTA对1组DR患者黄斑中心凹无血管灌注区面积(foveal avascular zone,FAZ)、浅层毛细血管密度(superior vessel density,SVD)、深层毛细血管密度(deep vessel density,DVD)进行了测量分析,以期为DR患者黄斑缺血的定量评估及视功能的预测提供新思路。
1 对象与方法
横断面研究。本研究通过医院医学伦理委员会批准并获得患者及家属的知情同意。2019年2—6月在上海市第十人民医院眼科检查确诊的35例DR患者41只眼作为DR组。
纳入标准:1)所有患者符合DR的诊断标准。2)除糖尿病外,无其他全身疾病。3)无手术史及眼部外伤史。4)除DR改变外无其他眼疾。5)能较好地配合所有检查。
排除标准:1)合并其他眼底疾病,如视网膜静脉阻塞、息肉状脉络膜血管样病变、老年性黄斑变性等。2)最佳矫正视力(best corrected visual acuity,BCVA)<0.1及固视力差无法配合检查者。3)因不能理解配合仪器测量或屈光间质混浊造成图像信号强度评分(signal strength index,SSI)低于50分者。4)有严重影响眼部健康的全身系统性疾病,如高血压、甲状腺功能亢进等。选择同期年龄、性别相匹配的22名健康体检者41只眼作为正常对照组,无眼外伤及眼部手术史、糖尿病或高血压病史。
所有受检者行医学验光、BCVA、裂隙灯显微镜、间接检眼镜、非接触眼压计、血压计、OCTA检查及黄斑中心凹敏感度(foveal sensitivity,FT)测量。医学主觉验光、BCVA由统一为经验丰富的验光技师完成。BCVA检查为对数视力表,记录是转换为最小分辨角对数(logMAR)视力。FT测量采用HumphreyII型视野分析仪(德国Zeiss公司),测量3次,取其平均值作为FT值。
受检者在接受上述常规眼科检查后均行OCTA(美国Optovue公司)检查,采用AngioVue Retina模式扫描完成,黄斑区扫描范围选用3 mm×3 mm规格,嘱患者注视机器内蓝色视标不动眼、不眨眼至少保持3 s,依次完成横向和纵向扫描后获得视网膜脉络膜分层血流图像,每个区域扫描2次,保留清晰度最高的图片,选用视网膜中央无血管区(NonFlow)、视网膜浅层(Angio-Superficial)和视网膜深层(Angio-Deep)血流图像进行分析。所有受检者的OCTA检查均由同一名熟练的眼科技师完成。
应用SPSS 22.0软件进行数据分析。其中文中计算平均动脉压(mean arterial pressure,MAP)=(SBP+2×DBP)/3,眼灌注压(ocular perfusion pressure,OPP)为2×MAP/3-IOP。服从正态分布的数据以均数±标准差()表示。组间计量资料比较采用独立样本t检验,计数资料比较采用Levene法方差齐性检验。相关性分析采用Pearson相关性分析法。使用Binary Logistic过程进行Logistic回归逐步分析,用向后删除法对各指标进行筛选,并在SPSS的工作数据表中产生各指标联合检测(Pre-1)的新变量,新变量及各测量指标对正常组与DR组鉴别诊断性能的评价,采用受检者工作曲线(receiver operating characteristic curve,ROC)的分析方法,各检验变量诊断性能的比较,采用曲线下面积(AUC)的比较方法。P<0.05为差异有统计学意义。
2 结果
正常对照组22名41只眼中,男8例(16只眼),女14例(25只眼);年龄42~74(53.61±7.52)岁。DR组35例41只眼中,男16例(20只眼),女19例(21只眼);年龄39~77(57.49±10.02)岁。独立样本t检验结果显示:两组受检者性别、年龄、眼灌注压对比差异无统计学意义(P>0.05)。两组受检眼之间logMAR BCVA,FT,FAZ,SVD,DVD比较,差异均有统计学意义(t=-4.092,5.271,-4.224,6.440,9.224,P<0.05;表1)。
Pearson相关性分析结果显示:正常对照组受检眼logMAR BCVA,FT,SVD,DVD与年龄呈负相关(r=-0.590,-0.530,-0.478,-0.373,P<0.05),而DR组患眼仅FT与年龄呈负相关(r=-0.389,P<0.05;图1)。
受检者AUC的分析方法显示:受检眼logMAR,FT,FAZ,SVD,DVD,Pre-1的ROC曲线下面积分别为AUClogMAR=0.764,AUCFT=0.763,AUCFAZ=0.741,AUCSVD=0.849,AUCDVD=0.940,AUCpre-1=0.963,比较可得:AUCpre-1>AUCDVD>AUCSVD>AUClogMAR>AUCFT>AUCFAZ(表2)。
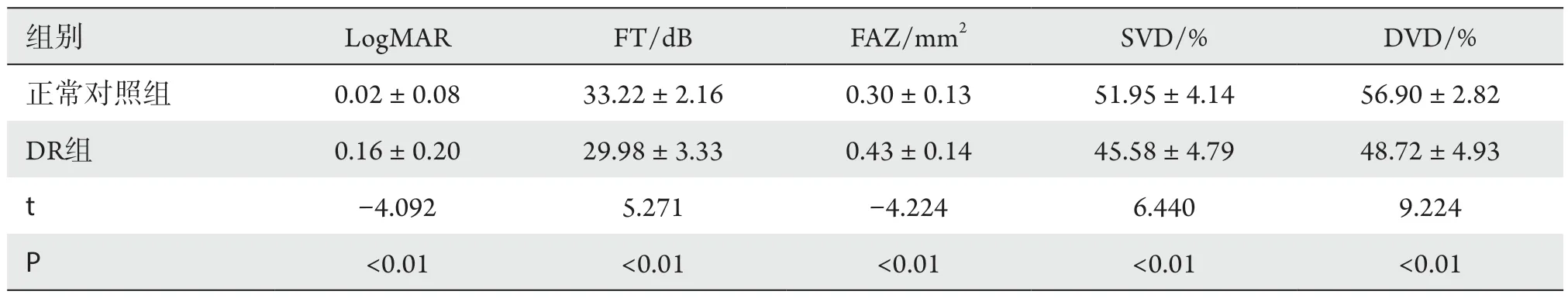
表1 各指标两组测量值比较Table 1 Comparison of two sets of measurements for each indicator

图1 各指标两组测量值与年龄的散点图Figure 1 Scatterplot of different parameters with age in two groups
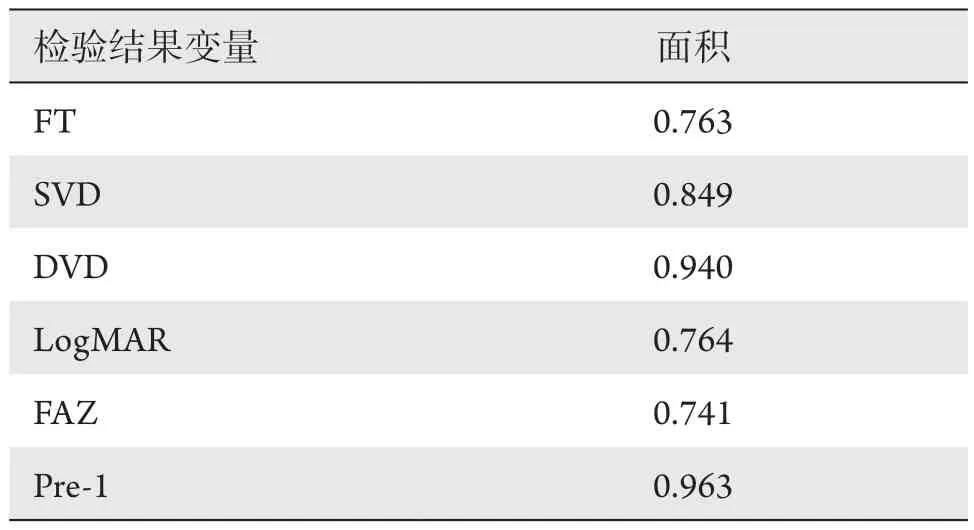
表2 新变量Pre-1及各指标的ROC曲线下面积比较Table 2 Comparison of the area under the ROC curve for the new variable Pre-1 and each parameter
3 讨论
糖尿病视网膜病变是一种能够引起眼底微血管病变进而影响视力的慢性进行性疾病,为糖尿病的并发症之一,已经成为导致发达国家工作年龄人群视力损害和盲症的主要原因[3]。目前荧光素眼底血管造影(fluorescein fundus angiography,FFA)仍然是临床诊断糖尿病视网膜病变的金标准,通过动态观察造影剂的循环和渗漏,可以清楚地显示视网膜无灌注、血管渗漏和新生血管及微血管瘤等DR的主要病理生理学改变[4]。然而,FFA需要注射造影剂,可能引起各种不良反应,诸如恶心、呕吐、皮肤瘙痒、呼吸困难、过敏性休克,严重者可以导致死亡[5]。且FFA无法清晰地显示视网膜深层及脉络膜层的血管结构。OCTA是一种无创、方便和快捷的新型血管影像学工具,利用分频谱振幅去相干血管成像(split-spectrum amplitude-decorrelation angiography,SSADA)算法,将原始全频谱图像分裂为数个不同频谱图像并减少其噪声,提高信噪比,再将其合并,从而达到视网膜、脉络膜各层血管形态在横断面的清晰成像[6-8]。因此,OCTA能够分层清晰的显示视网膜脉络膜的血流形态和分布情况,且可以对视网膜的血流灌注进行定性及定量分析[9-10]。本研究运用OCTA观察DR患眼黄斑血流灌注及缺血程度,引入功能学指标FT与BCVA综合评价DR患眼视功能变化。结果显示:糖尿病视网膜病变DR对视功能和血流有影响。
FT是通过采用HumphreyII型视野分析仪获得的黄斑中心凹视觉敏感度阈值,显示值的高低表示对光敏感度及黄斑区反应灵敏度,显示值越高则灵敏度越高。Flaxel等[11]曾报道FT与BCVA间具有高度相关性,不仅可作为量化评估视功能的可靠指标,还可作为BCVA的预测因子;近年来,研究[12-14]发现黄斑增厚性疾病、视网膜色素变性和青光眼患者的FT与BCVA同样保持良好的一致性。主觉验光对人眼成像最佳焦点的判断是基于对红绿测试平衡的主观结果,依赖于验光师的经验和受试者的配合程度。由于光敏感度阈值测量属于心理物理学方法,可受被测试者情绪、心理状态、认知力及配合程度等影响。因此本研究选取FT与BCVA共同作为评估黄斑区视功能的指标。
本研究中正常对照组受检眼logMAR BCVA,FT与年龄呈负相关,而DR组患眼仅FT与年龄呈负相关,可推测视功能指标与年龄呈负相关的原因可能为随着年龄增长,视网膜结构尤其与视敏度相关的黄斑微细结构发生变化。病理学研究[15]证实人类眼球的所有部位均存在年龄相关的结构改变。而FT作为一个量化黄斑中心凹视功能检测值,相较BCVA而言,两者具有高度相关性,但当存在某些基础眼部疾病时,FT能够更准确地预测并提供黄斑中心凹视功能改变程度,甚至能更早地检测出视功能损害[14]。因此研究[11]认为:FT将是判断最佳矫正视力的最准确指标之一。这就不难解释本研究结果中,DR患者仅FT与年龄呈负相关。另外,研究[16-19]发现:DR患者FAZ增大程度、深浅层血管密度下降程度与视力丧失之间呈不相关、正相关或者负相关,到目前仍不明确。值得注意的是本研究中,通过Pearson分析尚未发现OCTA各测量值与视功能具有相关性。我们分析原因:1)本研究DR组包括所有符合入组标准的轻度、中度、重度NPDR患者以及PDR患者,其中存在DME患者及无DME患者。研究[20-21]证实:糖尿病性黄斑水肿是造成DR患者视力损伤甚至致盲的重要原因,且不同类型的DME的视力情况不同,其中缺血型DME较局限型、弥漫型、增生型DME对视力的损害明显加重。2)有学者[22]发现OCTA自动分层可能存在偏差,尤其是当存在DME时可引起视网膜分层错误,故未来需要继续更新分层的标准,使自动分层更加精确。因此本研究发现OCTA各测量值与视功能无相关性这一结论,仍需要更长时间更大样本量进一步验证。
研究[23-25]认为:DR患者相比正常对照组,FAZ增加,且DVD,SVD下降。本研究亦发现:较正常对照组,DR患者FAZ增加43.33%,DVD,SVD分别降低14.38%,12.26%,提示DR患者黄斑区视网膜存在缺血现象。本研究认为:视网膜黄斑区DVD,SVD下降可能与高血糖和低氧引起视网膜神经组织丧失和功能受损有关,黄斑区毛细血管网持续性缺血缺氧导致微血管改变[26]。此外,越来越多的证据支持在视网膜微血管病变进展之前已有早期的神经节细胞丢失,且与组织缺氧、糖尿病性黄斑水肿及视网膜变薄均相关[27-28]。
与此同时,从ROC曲线下面积结果可得,各指标联合检测(Pre-1)及深、浅层血管密度(SVD,DVD)对诊断DR患者有较高的准确性,且各指标联合检测及深层血管密度优于浅层血管密度,能够更好地反映DR患者黄斑缺血的轻重程度。Freiberg等[29]使用OCTA量化DR患者视网膜微循环系统变化,发现OCTA能够在没有染料注射的情况下对视网膜血管的深、浅层进行成像,且深层血管异常更为显著,为早期发现DR提供了新的方法。这与本研究结果具有一致性。可见,通过OCTA测量的DVD可以作为DR病程进展的一个重要监测指标,为早期DR的诊断与治疗提供了有效的手段[30]。此外,本研究中logistic回归模型考虑了多种因素对疾病状态的影响,使其尽可能地接近总体的实际情况再进行讨论,本研究结果显示:各指标联合检测(Pre-1)的AUC为0.963,高于单一指标的AUC值,因此本研究认为各指标联合检测可显著提高DR鉴别诊断的灵敏度,优于各指标的单项检测,值得临床借鉴。
本研究提供了运用OCTA观察DR患眼黄斑血流灌注与缺血程度及其与患眼黄斑区视功能相关性的信息,但由于样本量小,同时未将有无DME、DME和DR持续时间、血糖波动等可能在视网膜形态与功能关系中起作用的因素考虑在内,因此有关BCVA,FT与血流灌注情况的具体相关性有待进一步研究,有关FT量化黄斑区视功能的可靠性及可重复性也尚需进一步研究。
