超声引导下喉上神经阻滞联合环甲膜穿刺在支气管镜介入治疗中的应用*
2020-10-15林峰黄文广徐丹兵张涛
林峰,黄文广,徐丹兵,张涛
[台州恩泽医疗中心(集团)恩泽医院 麻醉科,浙江 台州318050]
近年来,随着内镜技术水平的提高,支气管镜介入治疗在临床广泛开展,推动了气管、支气管内疾病微创诊疗的进程。传统的支气管镜介入治疗是在表面麻醉下进行,强烈的气道刺激常引起患者剧烈咳嗽、屏气和躁动,增加操作难度和出血风险,使得手术时间延长[1],严重者可引起心脑血管意外。喉罩全麻在支气管镜介入治疗中具有较大的优越性[2],保留自主呼吸喉罩全麻在该类患者中的成功应用[3],为临床麻醉提供了新的选择。而确切的气道麻醉效果是这一技术有效实施的重要保障。超声引导下喉上神经阻滞联合环甲膜穿刺可提供完善的气道麻醉,已成功应用于清醒气管插管[4-5]。本研究拟通过超声引导下喉上神经阻滞联合环甲膜穿刺行气道麻醉,旨在评价其在保留自主呼吸喉罩全身麻醉下支气管镜介入治疗中的应用价值。
1 资料与方法
1.1 一般资料
选取2017年6月-2019年7月台州恩泽医疗中心(集团)恩泽医院择期行支气管镜介入治疗的患者40例。本研究经医院伦理委员会通过,并与患者签署知情同意书。患者年龄19~76 岁,体重指数(body mass index,BMI)19~23 kg/m2,美国麻醉医师协会分级(American Society of Anesthesiologists,ASA)为Ⅱ级或Ⅲ级,术前血流动力学稳定,无严重高血压、糖尿病、心血管疾病及肝肾功能不全,无精神疾病,无药物过敏史。采用随机数字表法,将其分为两组:对照组(C组)(n=20)和超声组(U组)(n=20)。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
1.2 方法
术前常规禁饮禁食,无术前用药。入室后开放外周静脉,输注乳酸钠林格注射液10 mL/(kg·h),并行桡动脉穿刺置管,常规监测有创平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)、心电图、脉搏血氧饱和度(pulse oxygen saturation,SpO2)、呼气末二氧化碳分压(end-tidal carbon dioxide partial pressure,PETCO2)和脑电双频指数(bispectral index,BIS)值。两组患者均在10 min内静脉泵注右美托咪定0.8 μg/kg,随后改为0.2 μg/(kg·h)维持。U 组采用KRAUSE 等[4]报道的方法,用高频线阵探头(L25x/13-6 MHz,SonoSite M-Turbo,Bothell,WA,美国)行超声引导下双侧喉上神经阻滞及环甲膜穿刺。见图1 和2。均采用平面内进针技术,每侧喉上神经阻滞注射2%利多卡因3 mL,环甲膜穿刺注射2%利多卡因4 mL。两组均以TCI-Ⅲ型双通道靶控注射泵(广西威力方舟科技有限公司)血浆靶控输注丙泊酚2~4 μg/mL、瑞芬太尼2~4 ng/mL 诱导,待BIS 值<60后,置入头端涂有2%利多卡因软膏的i-gel喉罩,接麻醉机回路保留自主呼吸,必要时手控辅助通气。C组在麻醉诱导后经支气管镜在声门、气管内喷入2%利多卡因10 mL。术中靶控输注丙泊酚和瑞芬太尼,维持BIS值在40~60;患者呛咳时,注意调整瑞芬太尼用量;低血压(MAP 降低幅度超过基础值的30%)时,静注麻黄碱维持血压。手术结束前5 min时,停用麻醉药。
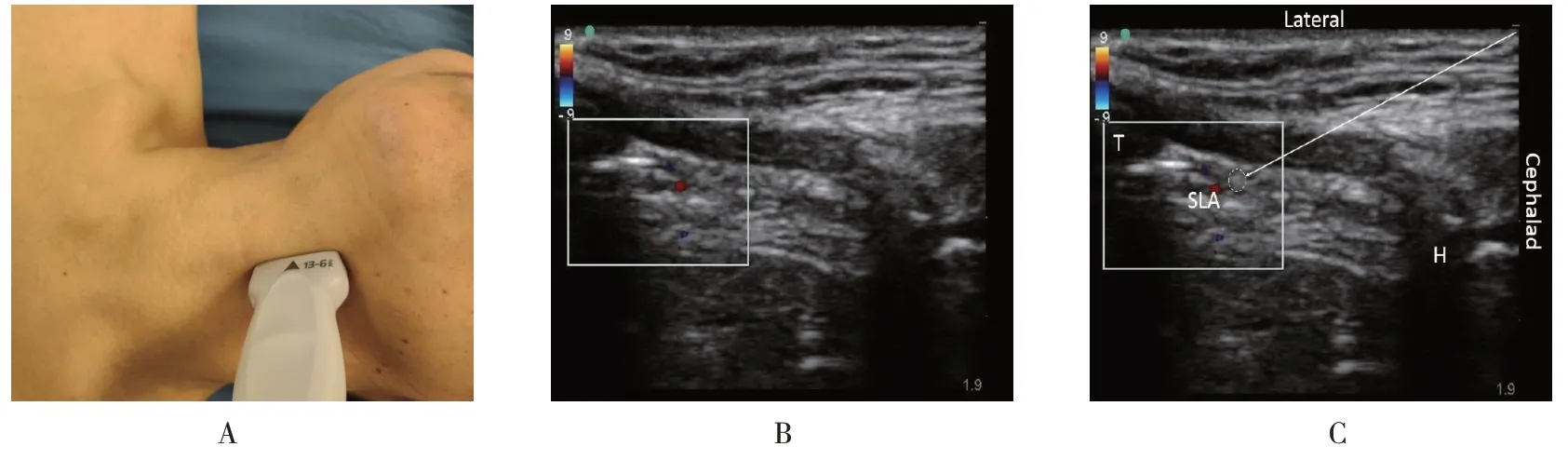
图1 超声引导下喉上神经扫描Fig.1 Ultrasound-guided scanning of superior laryngeal nerve
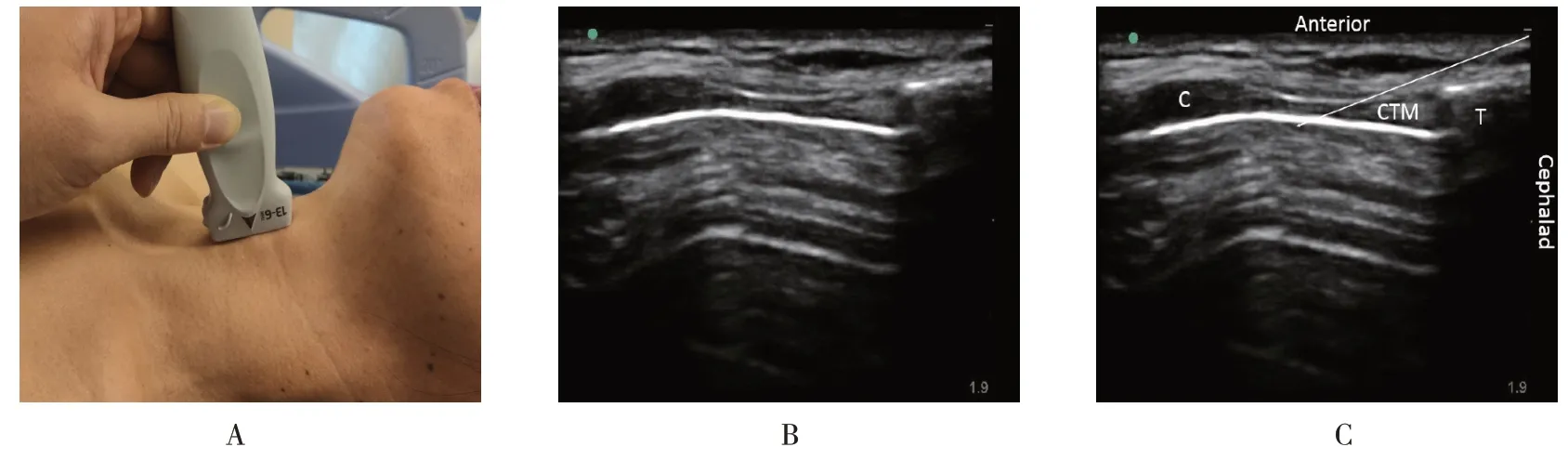
图2 超声引导下环甲膜扫描Fig.2 Ultrasound-guided scanning of cricothyroid membrane
1.3 观察指标
记录两组患者诱导前(T0)、置入喉罩时(T1)、手术开始时(T2)、手术开始10 min(T3)及拔除喉罩时(T4)的MAP、HR、SpO2、PETCO2和BIS值;记录苏醒时间(手术结束至麻醉苏醒,BIS 值>90,且患者对答切题、按指令行动)、单位时间丙泊酚与瑞芬太尼的用量[单位时间麻醉药物用量=总药量/(体重×麻醉时间)]、术中呛咳发生率;调查手术医师满意度,采用数字等级评分法(numerical rating scale,NRS)评价。
1.4 统计学方法
所有数据采用SPSS 25.0 软件包进行分析,正态分布的计量资料以均数±标准差(-±s)表示,随机区组设计的计量资料,组间比较采用成组t检验,重复测量设计的计量资料,比较采用重复测量设计的方差分析,计数资料比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者术中情况比较
两组患者MAP、HR、SpO2、PETCO2和BIS值各时点组间比较,差异均无统计学意义(P>0.05);各组置入喉罩时(T1)、手术开始时(T2)、手术开始10 min(T3)时点MAP、HR、BIS与诱导前(T0)比较,均明显降低,PETCO2则明显升高,差异均有统计学意义(P<0.05),在拔除喉罩时(T4)恢复正常。见图3。
2.2 两组患者呛咳和麻醉药物使用量比较
与C组比较,U组呛咳发生率明显降低,单位时间内丙泊酚和瑞芬太尼用量明显减少,差异均有统计学意义(P<0.05)。见表2。
2.3 两组患者苏醒时间和医生满意度比较
与C组比较,U组苏醒时间更短,手术医生满意度评分更高,差异均有统计学意义(P<0.05)。见表3。

图3 两组患者术中情况比较Fig.3 Comparision of intraoperative conditions between the two groups
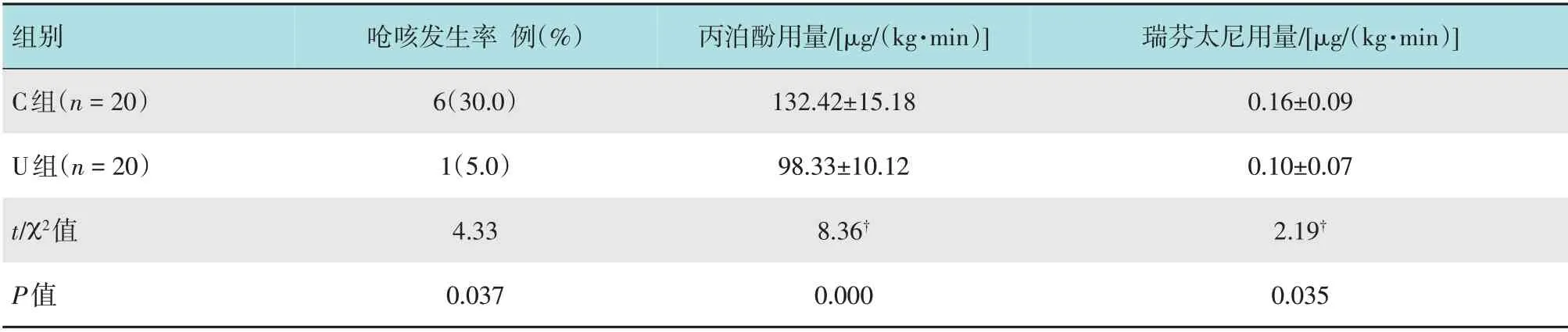
表2 两组患者呛咳发生率和麻醉药物使用量比较Table 2 Comparison of incidence of cough and the use of narcotic drugs between the two groups
表3 两组患者苏醒时间和医生满意度比较(±s)Table 3 Comparison of recovery time and satisfaction score of surgeons between the two groups(±s)

表3 两组患者苏醒时间和医生满意度比较(±s)Table 3 Comparison of recovery time and satisfaction score of surgeons between the two groups(±s)
组别C组(n=20)U组(n=20)t值P值苏醒时间/min 14.60±8.20 10.10±5.50 2.04 0.048手术医生满意度/分9.00±1.03 9.90±0.31 3.76 0.000
3 讨论
接受支气管镜介入治疗的患者常患有较为严重的中心气道阻塞及肺部并发症[6],全身一般情况较差,心肺储备功能低下,常难以耐受较深的麻醉;此外,麻醉医生与手术医生共用气道,麻醉风险极高。采用喉罩全身麻醉既能保证患者的通气和氧合功能,且心血管反应少,更大的管腔也极大地方便了手术操作,延长了患者手术耐受时间,无明显并发症[7]。保留自主呼吸的喉罩全身麻醉,能避免正压通气导致的气管或肺部炎症反应,减少术后肺部并发症的发生[8],减轻应激反应,加速康复进程,符合加速康复外科的理念。本研究中,两组患者均在保留自主呼吸喉罩全身麻醉下完成支气管镜介入治疗,术中血流动力学稳定,无反流误吸、低氧血症,术后苏醒快,无麻醉相关不良并发症发生。术中,两组患者PETCO2均有不同程度升高,最高至55 mmHg,但在苏醒后均可恢复至术前水平。
支气管镜介入治疗时,操作引起的应激反应大,常引起患者剧烈呛咳,影响操作,若血流动力学急剧波动,甚至危及生命安全。咳嗽反射受气道内咳嗽受体和机械性受体影响。咳嗽受体主要分布于总支气管后壁、隆突及其分叉处;机械性受体主要分布于咽部、气管和隆突处。只有有效地阻滞上述两个受体,才能将术中应激反应降至最低。喉上神经是迷走神经的分支,于舌骨大角处分为内、外两支。外支主要支配环甲肌运动;内支与喉上动脉一起穿过甲状舌骨膜进入喉,支配声门裂以上的喉黏膜、会厌和舌根等的感觉[9]。有研究[10-11]认为,喉上神经阻滞还可能通过抑制辣椒素和C纤维介导的伤害性感受(咳嗽受体),从而产生减弱咳嗽反射的作用。环甲膜穿刺气管内麻醉可有效进行声门下气管黏膜的麻醉,减轻气道应激反应。超声引导技术具有无创、可视和精准等优点,近年来被认为是区域麻醉的金标准。超声引导下环甲膜穿刺成功率可达100.0%[12]。喉上神经内支细小,超声显像往往不易[13-14]。本研究中对于显像不佳的患者,同STOPAR-PINTARIC 等[15]报道一样,采用识别易于显像的甲状舌骨膜及喉上动脉,将局麻药注射到喉上动脉的头侧,麻醉效果同样满意。本研究患者在手术过程中,U组呛咳发生率低于C组,单位时间内丙泊酚和瑞芬太尼用量少于C组,苏醒时间更短,手术医生满意度更高,表明超声引导下喉上神经阻滞联合环甲膜穿刺成功率高,气道和声带麻醉较传统表面麻醉效果更加确切,且更完善;术中术后无穿刺相关的并发症发生,表明超声引导技术安全可靠。
然而,超声引导下喉上神经阻滞联合环甲膜穿刺技术在保留自主呼吸喉罩全身麻醉下支气管镜介入治疗中的应用,也存在一定局限性。首先,操作者需熟练掌握超声引导技术,尽管该操作创伤小,但操作过程中仍有部分患者略感不适。其次,病变位于声门上5 cm范围内、手术方式复杂或手术时间较长的病例不适宜此技术。此外,保留自主呼吸喉罩全身麻醉过程中可能出现误吸、低氧血症和高碳酸血症等并发症。
综上所述,超声引导下喉上神经阻滞联合环甲膜穿刺应用于保留自主呼吸喉罩全身麻醉下支气管镜介入治疗中,安全可靠,可为部分支气管镜介入治疗患者提供新的麻醉方案。
