改良中间入路腹腔镜根治性右半结肠切除术治疗结肠癌的临床效果
2020-10-14贾宝新
贾宝新
(济源市卫校附属医院 普外科,河南 济源 459000)
根治性右半结肠切除术是结肠癌代表性术式,全结肠系膜切除是临床治疗原则之一,可有效清除淋巴结,确保肿瘤细胞清除完全,其治疗效果得到临床认可。根治性右半结肠切除术主要采用中间入路,具有手术时间短、出血量小等优势[1]。但是,由于右半结肠血管变异复杂,解剖胰头前区域出血风险较高,导致该术式学习曲线较长,熟练度要求较高。基于此,本研究对传统中间入路进行改良,并选取济源市卫校附属医院收治的76例结肠癌患者进行分组对比,探究改良中间入路腹腔镜根治性右半结肠切除术的应用效果。
1 资料与方法
1.1 一般资料回顾性分析2017年8月至2019年8月济源市卫校附属医院收治的76例结肠癌患者的临床资料,患者均接受腹腔镜根治性右半结肠切除术,将其中42例接受改良中间入路手术者纳入观察组,另34例接受传统中间入路手术者纳入对照组。对照组:男19例,女15例;年龄52~63岁,平均(57.51±2.46)岁;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ级10例,Ⅱ级24例。观察组:男25例,女17例;年龄51~65岁,平均(58.12±2.53)岁;ASA分级Ⅰ级14例,Ⅱ级28例。两组患者上述性别、年龄、ASA分级资料差异无统计学意义(均P>0.05)。本研究经济源市卫校附属医院医学伦理委员会审核通过。
1.2 选取标准(1)纳入标准:①经直肠镜检、纤维结肠镜、钡剂灌肠检测、病理学检查等确诊为结肠癌;②单发肿瘤;③临床资料完整。(2)排除标准:①急诊手术;②心肺功能差;③有结直肠手术史;④肿瘤直径>10 cm;⑤周围器官浸润。
1.3 手术方法两组患者均接受腹腔镜根治性右半结肠切除术治疗。(1)对照组接受传统中间入路手术治疗:向右向上展平升结肠、横结肠,显露右半结肠系膜,自回结肠静脉沿肠系膜上静脉解剖,经十二指肠水平段及胰腺钩突前至胰颈下缘,游离、切断回结肠动静脉,游离结肠中动脉右侧分支,夹断;完整游离结肠系膜,离断结肠外侧腹膜及韧带,移除肿瘤,并重建消化道;冲洗腹腔,关腹。(2)观察组患者接受改良中间入路手术:探查腹腔,将胃结肠韧带、大网膜右侧离断,暴露横结肠系膜,沿胰颈胰腺下缘将横结肠系膜前页从左向右切开,暴露胃网膜、结肠中、胰十二指肠静脉,在胃网膜右静脉汇合处离断右结肠静脉,结扎切断结肠血管右支;从根部切断胃网膜右动脉,显露胃网膜右静脉与胰十二指肠前上静脉交汇处,从根部切断胰十二指肠前上静脉,离断结肠中静脉,胃肠干留后续处理;游离横结肠系膜,切断右结肠动脉及结肠中动脉;裁剪横结肠系膜并上下汇合,显露胰十二指肠前上静脉外科干,直视下离断胃肠干;分辨出回结肠血管,提起从下方切开系膜,显露融合筋膜间隙,从根部结扎回结肠动静脉并切断,离断末段回肠系膜、边缘血管,沿融合筋膜间隙外侧游离右侧结肠;根据肿瘤直径辅助切口切除肿瘤,进行消化道重建。
1.4 观察指标(1)手术相关指标,即术中出血量、淋巴结清扫数量、手术时间、首次排气时间、住院时间。(2)术后1周结肠癌相关标志物水平,主要为凋亡抑制因子Livin、Polo样激酶1(Polo-like kinase 1,PLK1)、X连锁凋亡抑制蛋白(X chromosome linked inhibitor of apoptosis protein,XIAP)。(3)术中血管损伤率及术后并发症发生率。
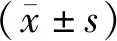
2 结果
2.1 手术相关指标两组淋巴结清扫数量、首次排气时间、住院时间差异无统计学意义(均P>0.05);观察组术中出血量小于对照组,手术时间短于对照组,差异有统计学意义(均P<0.05)。见表1。
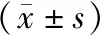
表1 两组手术相关指标比较
2.2 肿瘤活性指标两组术前Livin、PLK1、XIAP水平差异无统计学意义(均P>0.05);术后1周两组Livin、PLK1、XIAP水平均下降,且观察组低于对照组,差异有统计学意义(均P<0.05)。见表2。
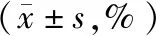
表2 两组手术前后肿瘤活性指标比较
2.3 并发症发生率观察组术中出现血管损伤2例,术后出现切口感染1例;对照组术中出现血管损伤8例,术后出现切口感染3例,急性肠梗阻2例,胰漏2例。观察组术中血管损伤率[4.76%(2/42)]低于对照组[23.53%(8/34)],术后并发症发生率[2.38%(1/42)]低于对照组[20.59%(7/34)],差异有统计学意义(均P<0.05)。
3 讨论
相较于开腹手术,腹腔镜手术符合微创理念。腹腔镜根治性右半结肠切除术中出血量小,术后疼痛程度低,术后恢复快,是治疗结肠癌的重要方案[2]。但不同入路手术效果及手术安全性存在一定差异。腹腔镜根治性右半结肠切除术传统中间入路术式是沿右半结肠静脉解剖肠系膜静脉,但在胰颈部胰腺下缘筋膜间隙解剖血管难度较大,由于静脉壁较薄且与主支血管较近,术中操作时易造成损伤和出血,增加术中出血量及术后并发症发生风险[3]。
腹腔镜根治性右半结肠切除术改良入路的关键在于更准确、更迅速地进入解剖平面并显露胃肠干[4]。横结肠系膜前筋膜间隙是治疗结肠癌的重要外科平面,本研究先在胰腺下缘切开横结肠系膜前页,以胃肠干及胰颈下方肠系膜上静脉为指引,显露并从上向下游离胃网膜右静脉、右结肠静脉及结肠中静脉,采用上下汇合的方式处理右结肠动脉、结肠中动脉,从而缩短手术时间,减少创伤[5]。本研究数据显示,观察组术中出血量小于对照组,手术时间短于对照组,术中血管损伤率、术后并发症发生率低于对照组,表明改良中间入路与传统中间入路腹腔镜根治性右半结肠切除术相比,手术时间更短,术中出血量更少,手术安全性更高。
Livin、XIAP是凋亡抑制因子,可降低线粒体活性,促使细胞凋亡;PLKl是促增殖分子,在癌细胞中呈高表达。本研究结果发现,术后1周观察组Livin、PLKl、XIAP水平均低于对照组,表明改良中间入路腹腔镜根治性右半结肠切除术可降低结肠癌肿瘤活性,提示其预后较好。其原因可能在于改良中间入路腹腔镜根治性右半结肠切除术遵循肿瘤手术无接触原则,首先离断结肠静脉,可避免意外损伤。
改良中间入路腹腔镜根治性右半结肠切除术优点如下:(1)先行分离结肠中静脉,可避免分离动脉出血;(2)解剖区域以胰头前区域为中心,可充分暴露胃肠静脉干,有助于避免损伤血管,即便出现出血也容易控制;(3)从上而下分离胰头前区域,可明确解剖间隙,避免误入胰颈后间隙或胰腺钩突而造成胰腺损伤或出血;(4)有助于实施全结肠系膜切除;(5)符合恶性肿瘤手术肿瘤无接触原则。
综上,改良中间入路腹腔镜根治性右半结肠切除术手术时间较短,术中出血量较少,可避免损伤血管,降低结肠癌活性指标水平,术后并发症较少。
