剖宫产和自然分娩对初产妇产后早期盆底超声检查结果及盆底肌肉肌电值的影响
2020-10-14王燕华喻红霞
王燕华,喻红霞
(郑州大学第二附属医院 超声科,河南 郑州 450014)
盆底功能障碍性疾病(pelvic floor dysfunction,PFD)是指因盆底功能障碍、盆底支持结构薄弱缺陷以及系统损伤等致盆腔器官移位,引起盆腔器官脱落、压力性尿失禁、性功能障碍等的一组疾病。有报道称PFD是一个全球性卫生问题,受调查方法和文化影响,实际发病率要比临床报道高,如在美国部分地区女性产后尿失禁发生率超过45%,政府及家庭需要花费大量的人力物力治疗尿失禁[1]。PFD不仅会影响患者正常生活与工作,还会引起抑郁、焦虑等心理问题,干扰患者社会活动。妊娠与分娩是引起PFD最主要的因素,可改变盆腔器官解剖结构,损伤泌尿生殖道支持结构等。有研究表明,不同的分娩方式可对盆底功能与结构造成不同的影响[2]。本研究中对郑州大学第二附属医院86例初产妇进行观察,对比分析剖宫产和自然分娩对初产妇产后早期盆底超声检查结果及盆底肌肉肌电值的影响。
1 资料与方法
1.1 一般资料选取郑州大学第二附属医院2017年12月至2019年1月收治的86例初产妇。依据分娩方式分为剖宫产组40例(46.51%),自然分娩组46例(53.49%)。剖宫产组:年龄为20~36岁,平均(26.45±3.17)岁;孕周为37~42周,平均(39.71±1.03)周;体质量指数(body mass index,BMI)为22.47~31.68 kg·m-2,平均(27.52±3.14)kg·m-2。自然分娩组年龄为20~37岁,平均(26.58±3.26)岁;孕周为37~42周,平均(39.15±1.09)周;BMI 为22.56~32.16 kg·m-2,平均(27.75±3.22)kg·m-2。两组间年龄、孕周以及BMI等比较,差异无统计学意义(均P>0.05),具有可比性。本研究符合《世界医学协会赫尔辛基宣言》相关要求。(1)纳入标准:①初产妇;②单胎足月妊娠;③产前无盆腔功能性障碍;④产前检查结果正常;⑤签署知情同意书。(2)排除标准:①精神疾病史;②合并妊娠期并发症;③患有肾脏、泌尿系疾病;④前置胎盘。
1.2 检测方法两组初产妇均于产后7~8周采用GE Voluson E8超声诊断仪进行盆底超声检查,于检查前排空膀胱,取膀胱截石位,探头频率为4~8 MHz进行检测,观察尿道倾斜角(urethral tilt angle,UTA)、膀胱尿道后角(posterior urethrovesical angle,PUA)、膀胱颈位置(bladder neck position,BNP)以及宫颈外口位置(cervical mouth position,CMP)等参数。同时采用加拿大TT公司生物反馈仪进行盆底肌肉肌电值检测并记录,主要包括前静息平均值、慢肌平均值、快肌最大值、混合肌平均值以及后静息平均值。
2 结果
2.1 产后早期盆底超声检查结果剖宫产组静息状态以及Valsalva状态下UTA、PUA均低于自然分娩组(均P<0.05),BNP、CMP均高于自然分娩组(均P<0.05)。见表1。
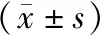
表1 两组产后早期盆底超声检查结果比较
2.2 产后盆底肌肉肌电值剖宫产组产后前静息平均值[(6.75±2.09)μV]、慢肌平均值[(20.34±4.78)μV]、快肌最大值[(39.95±8.37)μV]、混合肌平均值[(24.43±6.15)μV]以及后静息平均值[(6.71±2.68)μV]均高于自然分娩组[(4.56±1.38)、(4.57±1.46)、(13.90±3.49)、(27.58±6.25)、(16.53±5.26)μV],差异有统计学意义(均P<0.05)。
2.3 产后PFD发生情况自然分娩组发生压力性尿失禁6例、盆腔器官脱垂1例、性功能障碍1例、慢性盆腔疼痛3例,PFD发生率为21.74%。剖宫产组发生压力性尿失禁2例,PFD发生率为5.00%。剖宫产组PFD发生率低于自然分娩组,差异有统计学意义(χ2=4.991,P=0.025)。
3 讨论
近年来,PFD发生率逐年增长,严重干扰产妇产后恢复,故如何预防PFD已成为临床研究的重点。女性盆底由盆底器官以及支持结构包括神经、肌肉、筋膜等组成,其支持组织的损伤、松弛是引起PFD的重要原因[3]。正常情况下,盆底作为一个整体结构,会受到盆腔内器官持续的作用力,盆腔内器官主要包括直肠、膀胱、阴道和子宫,腹内压在平卧时为5~7 mmHg(1 mmHg=0.133 kPa)。盆底结构功能正常时,能够维持内部作用力与自身张力的动态平衡,但当内部作用力过大或自身盆底结构异常时,动态平衡被打破,就会引起机体出现各类盆底疾病[4]。
妊娠是引起盆底损伤的危险因素。一方面妊娠后随着孕周的增加,胎儿逐渐长大,羊水增多,子宫体积也随之增大,导致盆腔内压力增高,盆底组织前负荷升高,同时子宫的增大会使子宫作用力方向发生改变,压力方向从骶骨转向会阴,增加盆底组织承受压力[5]。另一方面妊娠期间孕妇体内雌孕激素水平发生较大改变,雌激素较少,影响胶原蛋白合成代谢,使合成速度减慢,分解速度加快,降低了盆底肌群的韧性和牵拉力。这两方面因素作用,导致对盆底支持组织作用力增大,增加肌肉负荷,使其肌肉收缩功能发生障碍。妊娠期可对盆底神经造成缺血、缺氧压迫,甚至撕脱神经接头,进一步阻碍盆底压力传导,使盆底支持功能降低[6]。分娩可因撕裂长度、方式以及缝合技术影响盆底肌肉功能,是引发PFD的独立危险因素。选择不同的分娩方式可对盆底功能与结构造成不同的影响,故探讨分娩方式对PFD的预防具有重要的临床意义。
本研究结果显示,剖宫产组静息状态以及Valsalva状态下UTA、PUA均低于自然分娩组,BNP、CMP均高于自然分娩组,与黄赛琼等[7]研究结果一致,说明剖宫产对盆底功能、结构影响更小。剖宫产组产后前静息平均值、慢肌平均值、快肌最大值、混合肌平均值以及后静息平均值均高于自然分娩组,说明剖宫产对盆底肌肉肌电值的影响较小。分析其原因,主要是由于剖宫产虽因手术操作损伤盆底肌肉、筋膜,对盆底正常解剖结构造成改变,还增加切口感染、盆腔粘连以及瘢痕妊娠等术后并发症,但避免了自然分娩直接损伤盆底支持组织,降低了对胶原纤维、弹性纤维等变性、断裂,对盆底器官支持力影响较小,降低了PFD的发生风险。同时自然分娩过程中可因胎头向下降而机械性牵扯与压迫阴部神经与盆底肌肉,延长神经传导时间,阴道的裂伤亦可加重损伤神经与肌肉。剖宫产组PFD发生率低于自然分娩组,说明剖宫产对产道刺激少,对盆底肌肉损伤较轻,减少了PFD的发生。但有研究认为对于多次妊娠的产妇来说,分娩方式对盆底组织的影响减弱[8],提示影响PFD发生的主要原因可能还是在于妊娠阶段的影响,需要研究进一步验证。
综上所述,剖宫产较自然分娩对初产妇产后早期盆底功能、结构以及肌肉肌电值的影响小,PFD发生率低于自然分娩,临床上应根据孕产妇具体情况及产后并发症发生风险,选择合适的分娩方式。
