小剂量长周期泼尼松对食管内镜黏膜下剥离术后食管狭窄的预防作用
2020-10-14樊怡茹孙淑珍王红建
樊怡茹,孙淑珍,王红建
(郑州大学第一附属医院 消化内五科,河南 郑州 450052)
随着消化内镜诊疗技术的不断发展,早期食管癌及癌前病变的诊出率不断提高,内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)成为目前根治早期消化道肿瘤的诊疗方法,具有创伤小、恢复快、安全性较高、疗效与外科手术相当等优点[1-3]。ESD虽可切除整块病变,但术后出现的食管狭窄等影响仍不容忽视。据统计,术中切除的病变管周≥1/2时,术后食管狭窄发生率为27.6%,若≥3/4,术后食管狭窄发生率高达94.1%[4],将引起吞咽困难、吸入性肺炎、反流等后果,严重影响患者的生活质量。因此,对于行大面积食管ESD的患者,如何最有效地预防术后的食管狭窄是改善预后的关键。泼尼松被认为具有强大的抑制炎症反应的作用,能减少胶原细胞的聚集,加快胶原细胞的分解,减轻结缔组织的增生[5],可用于ESD术后食管狭窄的预防和治疗。但目前具体选择何种使用方式、何种剂量、何种周期的泼尼松国际上仍存在争议。鉴于此,本研究创新性提出一种改良剂量口服泼尼松的方案,旨在观察口服改良剂量泼尼松对预防ESD术后食管狭窄的有效性及安全性,从而为临床用药提供指导。
1 资料与方法
1.1 临床资料选取2018年4月至2019年10月郑州大学第一附属医院收治的行食管ESD治疗的术后创面≥3/4周径的食管癌前病变及早期食管癌的92例患者。纳入标准:(1)病变只有1处;(2)ESD术后病理诊断为早期食管癌或癌前病变,肿瘤浸润深度不超过黏膜下层;(3)ESD术后无手术、放疗或化疗;(4)切除后病变周径≥3/4环周;(5)影像学证实无远处转移,无血管、淋巴结侵犯;(6)签署《糖皮质激素知情同意书》。排除标准:(1)存在糖皮质激素使用禁忌,如糖尿病、严重感染、过敏、骨质疏松等;(2)伴有心、肝、肾、肺等重要器官功能不全;(3)凝血功能障碍。本研究已通过郑州大学第一附属医院科研和临床试验伦理委员会书面批准。
1.2 ESD所有患者的ESD均由经验丰富的内镜医生完成。设备:胃镜为日本OLYMOUS公司GIF-260电子胃镜,KD-611IT刀、KD-620HOOK刀、Dual刀等相关附件为日本OLYMOUS公司。完善术前相关检查,排除手术禁忌证后,在全麻下行ESD。步骤:(1)白光内镜进镜观察食管,找到病变区域后用窄带成像内镜观察,标记黏膜病变区域,退镜;(2)内镜前端安置透明帽再次进镜,以Dual刀对食管病灶边缘4~5 mm进行标记;(3)以注射针在病灶周围进针至黏膜下层,注射生理盐水、亚甲蓝混合液致病灶表面黏膜隆起;(4)以HOOK、IT刀切开病灶周围黏膜,以HOOK、IT刀紧贴病灶将病灶与固有肌层完整分离;(5)剥离过程中电凝止血,热活检钳处理创面,取出切下病变送病理。
1.3 分组共纳入患者92例,根据是否口服泼尼松及剂量不同将患者分为对照组(A组)、常规剂量组(B组)、改良剂量组(C组)。对照组ESD术后接受常规治疗,未服用泼尼松。常规剂量组在对照组基础上,ESD术后第3天开始口服泼尼松(济宁市辰欣药业股份有限公司,国药准字H37021900),30 mg·d-1,随后逐渐减量(第1~8周每日用量分别为30、30、25、25、20、15、10、5 mg·d-1),第8周结束后停药。改良剂量组在对照组基础上,ESD术后第3天开始口服泼尼松,30 mg·d-1,每3周减5 mg(第1~18周用量分别为30、30、30、25、25、25、20、20、20、15、15、15、10、10、10、5、5、5 mg·d-1),服药第18周结束后停药。
1.4 随访及观察指标所有患者术后每2周进行1次电话随访,嘱患者感到吞咽困难时及时来院复查,并于1、3、6个月定期复查胃镜。主要观察指标为ESD术后食管狭窄的发生率。次要观察指标:(1)平均探条扩张次数;(2)术后第1次狭窄发生的时间,指术后患者出现吞咽困难,标准胃镜(9.8 mm直径)难以通过狭窄段;(3)激素相关不良反应,包括霉菌性食管炎、肺炎、口腔疱疹等。
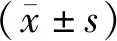
2 结果
2.1 一般资料纳入患者共92例,其中男53例,女39例;年龄为48~80(64.0±6.5)岁;病变部位以胸中、下段为主;术后病理诊断以高级别上皮内瘤变居多;病变周径以环周黏膜缺损≥3/4周为主。患者均为R0切除,水平及垂直切缘阴性。3组患者性别、年龄、病变部位、术后病理诊断、病变周径、浸润深度以及病变长度比较,差异无统计学意义(均P>0.05)。见表1。

表1 3组患者临床相关因素比较
2.2 主要观察指标A组食管狭窄率为 84.6%(22/26),B组为51.4%(18/35),C组为19.4%(6/31)。3组食管狭窄率比较,差异有统计学意义(χ2=24.135,P=0.001)。两两比较采用Bonferroni法校正性水平,A组与B组食管狭窄率比较,差异有统计学意义(χ2=8.405,P=0.004),A组与C组食管狭窄率比较,差异有统计学意义(χ2=24.097,P=0.001),B组与C组食管狭窄率比较,差异有统计学意义(χ2=7.308,P=0.007)。
2.3 次要观察指标
2.3.1内镜治疗次数 在术后的6个月内进行随访,A组、B组、C组因出现食管狭窄行机械性探条扩张的次数分别为9(7~10)、6(5~7)、4(3~5)次,差异有统计学意义(H=62.660,P=0.001)。两两比较,A组和B组术后6个月内进行探条扩张的次数差异有统计学意义(Z=-5.099,P=0.001),A组和C组术后6个月内进行探条扩张的次数差异有统计学意义(Z=-6.480,P=0.001),B组和C组术后6个月内进行探条扩张的次数差异有统计学意义(Z=-5.039,P=0.001)。
2.3.2食管狭窄首次发生时间 A组、B组、C组患者ESD术后出现首次食管狭窄的时间分别为(15.3±4.8)、(23.9±7.0)、(28.6±6.7)d,差异有统计学意义(F=35.915,P=0.001)。两两比较,A组和B组差异有统计学意义(P=0.001),A组和C组差异有统计学意义(P=0.001),B组和C组差异有统计学意义(P=0.013)。
2.4 相关不良反应B组有2例霉菌性食管炎(加服制霉菌素片后症状逐渐好转),1例肺炎(停药后症状逐渐好转),不良反应发生率为8.6%。C组有3例霉菌性食管炎(加服制霉菌素片后症状逐渐好转),2例轻度向心性肥胖(停药后症状逐渐好转),不良反应发生率为16.1%。B组与C组比较,差异无统计学意义(χ2=0.315,P=0.575)。所有出现不良反应的患者经停药或内科保守治疗后均已痊愈。
3 讨论
目前,食管ESD已被广泛应用于黏膜下浅表性食管癌、食管癌前病变和早期食管癌的治疗中,但术后食管狭窄的防治,仍是目前国内外的研究重点及难点。通常情况下,食管ESD术后出现狭窄需要进行多次机械性(球囊或者探条)扩张,增加了患者的经济负担,且扩张过程中存在的潜在出血、穿孔等发生风险也随之增加。但若不及时处理食管狭窄,患者将无法正常进食,降低术后生存质量。因此,预防食管ESD术后食管狭窄的发生非常重要。据现有相关研究表明,术中热力损伤,食管黏膜的破损与炎症反应,细胞因子表达异常,纤维细胞聚集,瘢痕的形成是食管狭窄的主要发生机制[6-7]。据现有的ESD术后发生食管狭窄的危险因素提示,病变浸润深度及病变周径为独立危险因素,当术中切除的病变管周≥3/4时,术后食管狭窄的发生率高达94.1%[4],病变深度≥M2期也是导致术后食管狭窄发生率高的原因[8]。因此,对于此类患者,术前需详细评估,术后需及时预防。
泼尼松可降低炎症反应,减少纤维结缔组织的生成,减轻组织损伤,抑制炎症细胞集聚及成纤维细胞的活性,进而抑制胶原合成,同时促进胶原降解,以抑制瘢痕形成,还可通过阻止纤维细胞的迁移和活化,抑制组织的纤维化[5,9],是目前最常用的预防食管ESD术后食管狭窄的方法。其应用途径主要包括口服、局部注射及局部应用凝胶,具体选择何种方式国内外仍存在争议。但局部注射泼尼松需要内镜医生在ESD中保留一部分黏膜下层,将泼尼松注射至保留的黏膜下层,难度较大,对术者要求较高,穿孔风险大,导致其临床推广受限。Yamaguchi等[10]使用的方案及Kataoka等[11]的方案研究均显示预防性口服泼尼松能降低食管狭窄发生率,减少术后EBD的次数。
本研究创新性地提出一种改良剂量口服泼尼松时间的方案,术后第3天开始给予口服泼尼松30 mg,每3周减5 mg(第1~18周激素用量分别为30、30、30、25、25、25、20、20、20、15、15、15、10、10、10、5、5、5 mg·d-1)来观察预防食管狭窄的疗效,发现C组患者的食管狭窄率低于B组及A组,且术后机械性探条扩张次数低于B组及A组,首次出现食管狭窄的时间长于B组及A组。这说明口服改良剂量泼尼松这种方案可以更好地预防ESD术后食管狭窄的发生,提高患者的生存质量。有研究报道,若大范围应用泼尼松,可能会造成严重感染等一系列并发症[12]。本试验纳入的患者在术后口服泼尼松前均完善肝炎全套、T-SPOT、病毒全套等检查,排除潜在感染的可能,在口服泼尼松过程中常规口服质子泵抑制剂,并加用钙剂预防骨质疏松,患者均未出现泼尼松使用的严重不良事件。区别于其他国内外用泼尼松预防食管狭窄的回顾性研究,本研究在纳患者入组时已经排除泼尼松禁忌证的患者,这样可以减少时间、技术等因素带来的误差。本研究中出现严重不良反应的患者人数较少,症状较轻,经内科保守治疗及停药后症状均完全缓解,说明口服小剂量长周期泼尼松具有较高的药物安全性,值得临床进一步研究及推广。但本研究样本量较小,得出的结论具有一定的局限性,期待更大样本量、多中心的研究,进一步探讨泼尼松在ESD术后预防食管狭窄中的价值。
