大脑中动脉瘤破裂合并侧裂内血肿与脑内血肿临床分析
2020-10-13陈宁军杜战锋李酉徳
陈宁军,杜战锋,李酉徳
1.西安医学院附属宝鸡医院神经外科,陕西 宝鸡 721006;2.铜川市人民医院神经外科,陕西 铜川 727001
动脉瘤破裂可引起不同类型的出血,其中最为常见的是蛛网膜下腔出血(subarachnoid hemorrhage,SAH),此外,合并侧裂内血肿(interhemispheric subdural hematomas,ISH)、脑实质内血肿(intracerebral hemorrhage,ICH)、脑 室 内 出 血(intraventricular haemorrhage,IVH)也较为多见,而合并硬脑膜下出血(subdural hematoma,SDH)则较少见[1]。研究发现,34%~43%的脑实质内出血为大脑中动脉(middle cerebral artery,MCA)动脉瘤出血引发,并且约37%的大脑中破裂动脉瘤会导致颅内血肿,出现血肿的位置可位于颞叶实质内、基底层、额叶等,被称之为ICH,出现血肿的位置位于侧裂池内,被称之为ISH[2]。临床诊疗中根据不同类型血肿影像学、临床特点鉴别有助于选择合适的治疗方式。目前区分ISH和ICH的主要方式是手术和非创伤性血管成像技术(CT angiography,CTA),在血肿内出现增强的侧裂血管影提示该血肿为ISH。随着DSA和CTA技术的不断发展,越来越多的研究致力于动脉瘤的发生、发展与并发症的预测和影像学指标之间的关系[3-4]。从CTA 上来研究区分ICH 和ISH 影像学指标具有重要临床价值。本文分析MCA动脉瘤破裂合并侧裂内血肿与脑内血肿的临床特点、预后及影像学特点,以期为临床治疗提供借鉴。
1 资料与方法
1.1 一般资料 回顾性选取2014 年12 月至2019 年12 月在西安医学院附属宝鸡医院接受治疗的MCA主干分叉部动脉瘤导致SAH,且伴有ISH或ICH的30 例患者,血肿量由CT 扫描证实在5 mL 以上,分为ICH组17例和ISH组13例。纳入标准:蛛网膜下腔出血侧裂内血肿ISH 或实质内血肿ICH 患者;入本院治疗前未接受其他治疗。排除标准:蛛网膜下腔出血为非动脉瘤导致;血肿类型分类不明显者;临床资料不全者。
1.2 治疗方法 根据患者影像学观察诊断结果选取不同手术方式:若中线偏移不明显、临床症状危重,选择介入治疗。若中线偏移明显,血肿量较大,患者出现脑疝前驱症状时,选择开颅夹闭术为主,同时据颅内压的水平,适当进行内减压或骨瓣减压(通过降低骨内压,减少腔内组织压迫,去骨瓣减压,增加局部血液循环,促进骨生)等治疗。患者应在入院48 h内完成手术操作。
1.3 观察指标 记录患者一般资料及CTA 影像学指标,包括血肿体积、动脉瘤侧别和大小、角度α(顶点位于MCA 分叉处,射线1 起至O 通过动脉瘤破裂口,射线2 与MCA 主干方向一致,测得α角)。手术所见及CTA影像在侧裂内是否有血管影出现来区分ISH和ICH。患者出院时使用格拉斯哥昏迷指数(Glasgow Coma Scale,GCS)评价,其中1 分、2 分、3 分为预后差,4分和5分为良好预后。依据第十五届世界神经外科大会上SANO等[5]提出的世界神经外科联盟分级量表(modified World Federation of Neurological Societies Scale,WFNS)对SAH 分级进行评分:Ⅰ级,按吩咐动作、正常交谈、自发睁眼(记1分);Ⅱ级,对疼痛刺激定位反应、言语错乱、语言吩咐睁眼(记2分);Ⅲ级,异常屈曲、只能说出(不适当)单词、疼痛刺激睁眼(记3分);Ⅳ级,异常伸展、只能发音、无睁眼(记4分);Ⅴ级,运动无反应、语言无发音、无睁眼(记5分)。
1.4 统计学方法 采用SPSS20.0 进行分析,计数资料以率形式表示,采用χ2检验,计量资料以均数±标准差(x-±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的临床资料比较 两组患者的年龄、性别、收缩压、高血压病史比较差异均无统计学意义(P>0.05),见表1。
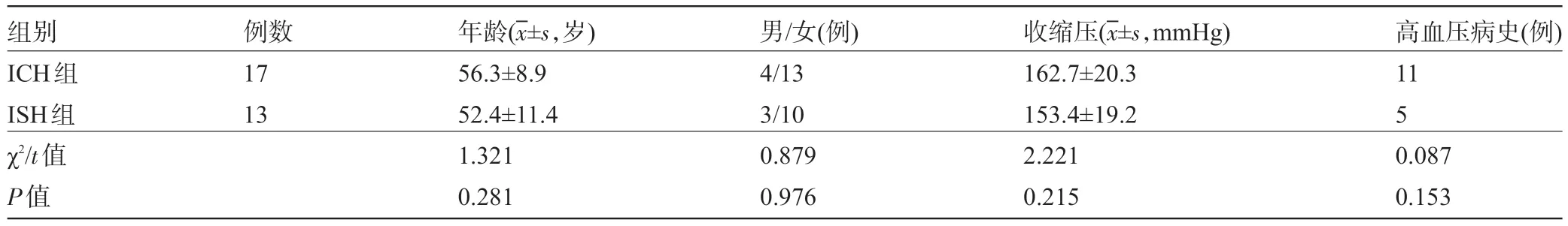
表1 两组患者的临床资料比较
2.2 两组患者出院后CTA 影像学指标比较 两组患者出院后的血肿侧别、动脉瘤大小比较差异均无统计学意义(P>0.05);ICH 组患者的左侧血肿占比、动脉瘤低于180°角度小于ISH组,血肿体积、动脉瘤超过180°、动脉瘤中线偏移超过5 mm 占比大于ISH 组,差异均有统计学意义(P<0.05),见表2和图1。
表2 两组患者CTA影像学指标比较[±s,例(%)]
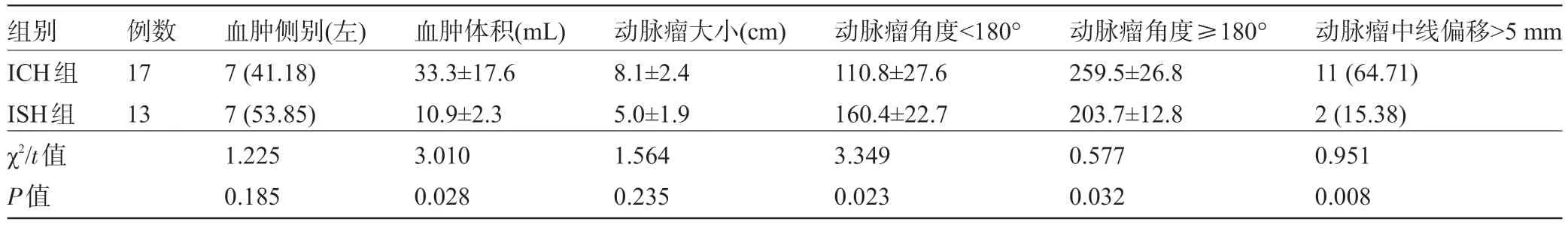
表2 两组患者CTA影像学指标比较[±s,例(%)]
组别ICH组ISH组χ2/t值P值例数17 13血肿侧别(左)7(41.18)7(53.85)1.225 0.185血肿体积(mL)33.3±17.6 10.9±2.3 3.010 0.028动脉瘤角度≥180°259.5±26.8 203.7±12.8 0.577 0.032动脉瘤中线偏移>5 mm 11(64.71)2(15.38)0.951 0.008动脉瘤大小(cm)8.1±2.4 5.0±1.9 1.564 0.235动脉瘤角度<180°110.8±27.6 160.4±22.7 3.349 0.023

图1 CTA影像学图像
2.3 两组患者的治疗方式和预后比较 ICH 组患者11 例选择开颅夹闭治疗,6 例选择血管内栓塞治疗;ISH组3例选择开颅夹闭治疗,10例选择血管内栓塞。治疗后,ISH组9例预后良好,占69.23%,ICH组6例预后良好,占35.29%,两组患者的预后良好率比较差异有统计学意义(χ2=5.229,P<0.05)。两组患者出院后WFNS分级量表、GCS评分比较差异均无统计学意义(P>0.05),见表3。
表3 两组患者出院后WFNS分级量表和GCS评分比较(±s,分)
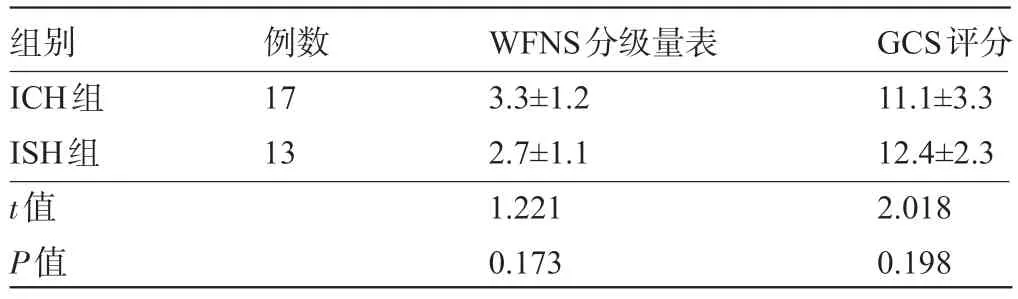
表3 两组患者出院后WFNS分级量表和GCS评分比较(±s,分)
组别ICH组ISH组t值P值例数17 13 WFNS分级量表3.3±1.2 2.7±1.1 1.221 0.173 GCS评分11.1±3.3 12.4±2.3 2.018 0.198
3 讨论
动脉瘤由动脉壁损伤病变引起,主要表现为搏动性肿块,其多出现在主动脉、肢体主干动脉、颈动脉等,有研究表明下腔出血常合并侧裂内血肿和脑实质内血肿[6-8]。有文献指出患者血肿量与预后呈负相关,SAH合并血肿患者预后差,同时患者血肿量越大其病情越危重[9-11]。ISH患者侧裂血管、脑水肿及脑血管痉挛发生率高,导致临床症状ISH比ICH严重[12-13]。ICH组患者早期手术较为简单,当患者脑组织出现水肿膨胀之后,为了保证不损伤侧裂血管,难以彻底清除侧裂内纤维黏连及血肿,血块如未清除完毕,则会释放含铁血红素,会对侧裂血管进行持续刺激导致并发症发生[14]。ICH 组相比之下出现血肿清除不彻底、迟发型脑缺血、术后脑水肿的可能性明显降低。
本研究结果显示,ICH 组患者血肿量明显大于ISH组,但入院时ICH组患者WFNS评级低于ISH组,差异无统计学意义。结果提示,在血肿量相似的前提下,ICH 组患者临床状态及预后好于ISH 组,说明ISH患者可能存在其他损害机制影响患者的预后,这说明ISH 组患者关键要控制好患者颅内压,达到改善预后的目的。目前临床上绝大多数动脉瘤为未破裂的动脉瘤,治疗时要充分考虑动脉瘤的形态、位置、大小,α值可以作为一个参考来诊断动脉瘤。有研究提出,采取血管内治疗临床效果较好,但是长期随访发现患者复发率较高[15-17]。本研究结果显示ICH、ISH 预后WFNS 分级量表、GCS 分级指标差异不明显,可能与ISH组血肿量小于ICH组血肿量有关。
综上所述,在对大脑中动脉动脉瘤破裂合并侧裂内血肿患者诊疗过程中,要充分考虑多种临床因素,针对性选择合理的治疗方式,对改善患者预后有积极作用,值得临床给予关注。
