经皮辅助关节囊微创入路髋关节置换术的临床观察和学习体会
2020-10-12乔高山顾英骏朱成栋朱乐银万春宝印文彩
乔高山 顾英骏 朱成栋 朱乐银 万春宝 印文彩
髋关节置换术是关节外科最成熟有效的治疗技术之一[1],但病人满意度仍然有提升的空间,更小的创伤,更快的康复期望,多种微创髋关节置换技术应运而生[2-5]。SuperPATH 微创入路是经梨状肌和臀小肌间隙的髋关节置换微创入路,有学者认为该入路是常规后侧入路改良而来,学习曲线短,易于掌握[4];也有学者认为该入路与常规入路在手术操作上存在较大差异,学习曲线较长[5]。
我科自2015 年11 月起采用SuperPATH 微创入路全髋关节置换术治疗髋关节疾患,取得了满意的临床效果。本文回顾性分析比较了2015 年11 月至2017 年11 月在本院采用SuperPATH 入路或常规入路行初次人工全髋关节置换术治疗的205例髋关节疾患病人的临床资料,以总结SuperPATH 入路髋关节置换术的临床观察和学习体会。
资料与方法
一、纳入与排除标准
纳入标准:①因股骨头坏死、骨性关节炎等髋部疾患而行人工全髋关节置换术治疗者;②股骨颈骨折Garden Ⅳ型而行人工全髋关节置换术治疗者;③置换手术采用SuperPATH 入路或常规入路;④既往无髋部手术史;⑤无意识障碍;⑥接受定期随访并配合相关治疗措施。
排除标准:①重度肥胖;②关节畸形;③关节僵硬者;④术前评估风险过大;⑤有髋部手术史;⑥髋部有感染灶。
二、一般资料
共纳入205 例,根据手术入路不同分为两组。采用SuperPATH 入路的102 例纳入SuperPATH 组,其中男36 例,女66 例,年龄为(75.2±18.9)岁;股骨头坏死37 例,股骨颈骨折58 例,骨性关节炎7 例。采用常规后外侧入路的103 例纳入常规组,其中男40 例,女63 例,年龄为(71.1±17.6)岁;股骨头坏死31 例,股骨颈骨折65 例,骨性关节炎7 例。两组病人的性别、年龄、相关疾病等一般资料比较,差异均无统计学意义(P均>0.05)。
三、手术方法
205例病人术前半小时均常规预防性应用抗生素,术中根据测量结果选择大小型号合适的假体。
(一)SuperPATH手术方法
病人取侧卧位,自大转子尖端向近端切开,长约6~8 cm。分离臀大肌筋膜,显露臀中肌,穿过臀中肌和臀小肌的间隙,将Cobb调位器置于梨状肌和臀小肌间隙,向两侧牵开,切开上方关节囊,于梨状窝顶点股骨开髓、扩髓,置入股骨柄假体。原位切除股骨头。距离股骨大转子顶端6~8 cm 股骨干后2 cm 左右建立经皮辅助通道,直视下对髋臼进行磨挫,置入髋臼假体[6]。试模复位后关节稳定,置入合适的组配式股骨颈、股骨头假体,复位髋关节(颈-头复位),修复关节囊,关闭切口(图1)。
(二)常规后外侧入路
病人取侧卧位,以大转子顶点为中心作弧形切口,长约15 cm。暴露并切断外旋肌群及关节囊,内旋内收使髋关节后脱位,于小转子上方1.5 cm 处行股骨颈截骨。显露髋臼,磨挫髋臼后置入髋臼假体。显露股骨近端,开髓、扩髓,置入股骨假体,股骨头试模后假体置入,复位髋关节(头-臼复位)[7],修复外旋肌及关节囊,留置引流管并关闭切口(图2)。
四、术后处理
两组病人术后常规予止痛、预防血栓、预防感染等处理。常规组术后下肢外展卧床1 周。Super-PATH组术后无需分腿固定,术后6 h起在医生指导下扶助行器下床活动。
五、观察指标
收集两组病人的切口长度、手术时间、术中出血量、下地活动时间、住院时间及并发症情况。以手术累积量为横坐标,每连续5 例的平均手术时间为纵坐标,绘制散点图拟合出线性回归曲线反应学习曲线,计算不同阶段曲线斜率反应学习曲线变化。
六、统计学分析
数据采用SPSS 20.0 统计学软件(IBM 公司,美国)进行分析,手术时间、术中出血量等符合正态分布的计量资料以均数±标准差(±s)表示,采用独立样本t 检验行组间数据比较;并发症例数等计数资料的组间比较采用χ2检验;以P<0.05为差异有统计学意义。
结 果
205 例病人随访6~25 个月,平均为12.3 个月。常规组的下地活动时间、住院时间和切口长度均较SuperPATH组长,术中出血量较SuperPATH组多,差异均有统计学意义(P均<0.05,表1)。两组的手术时间比较,差异无统计学意义(P>0.05)。
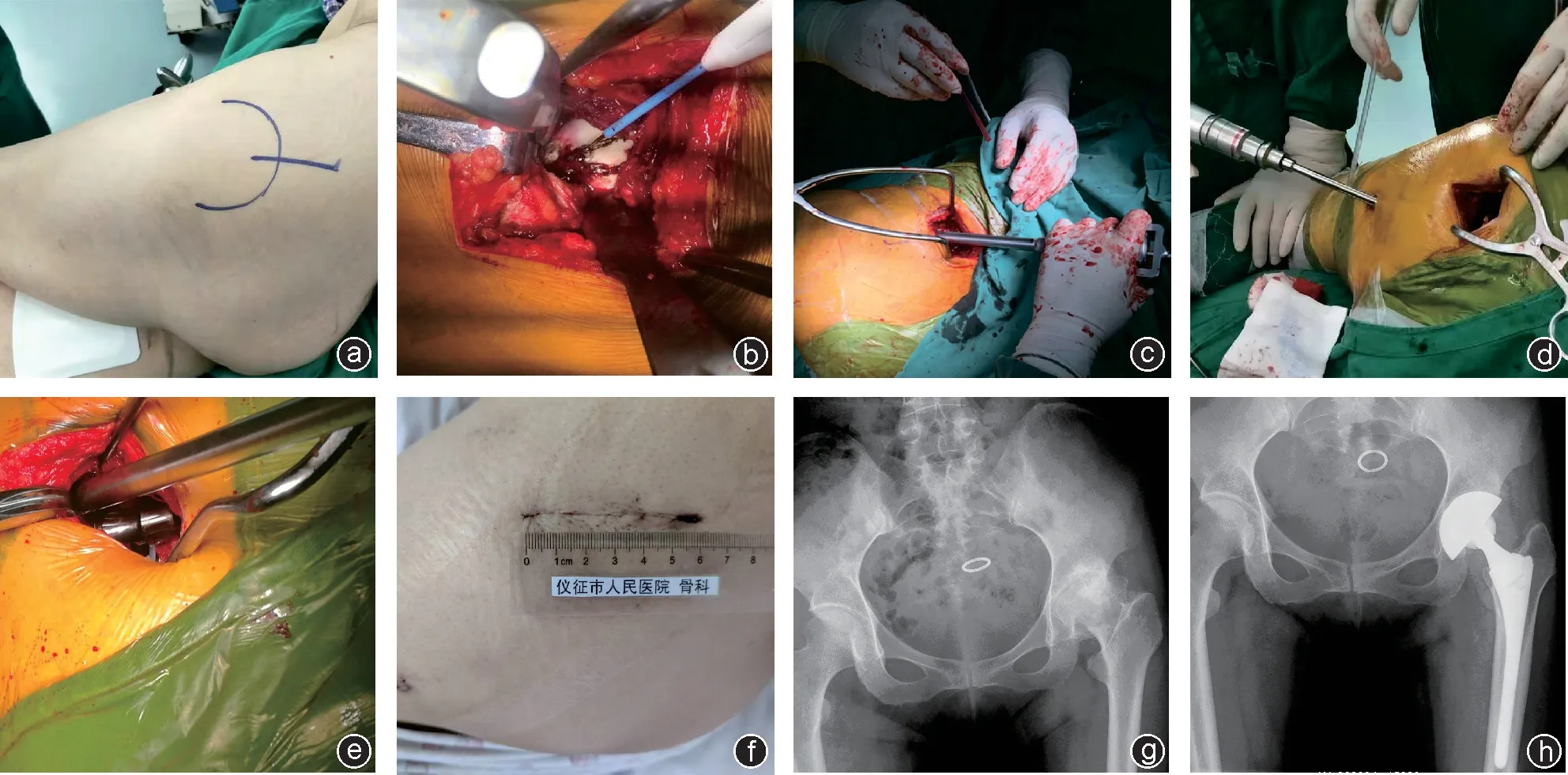
图1 病人,女,63岁,左侧股骨头坏死,行SuperPATH 入路全髋关节置换术治疗 a:体位及切口标志;b:肌间隙-上方关节囊入路;c:股骨成形、假体植入、股骨颈截骨;d:经皮辅助通道:髋臼磨挫、假体植入;e:复位髋关节(头-颈复位);f:切口外观;g:术前X线片显示左侧髋股骨头坏死塌陷;h:术后X线片显示假体位置良好
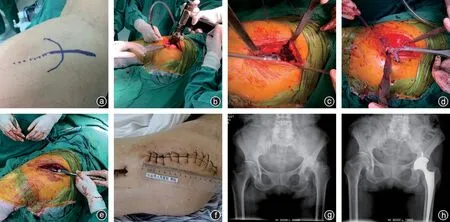
图2 病人,女,68岁,左侧股骨头坏死,行常规后外侧入路全髋关节置换术治疗 a:体位及切口标志;b:切断外旋肌群、关节后脱位、股骨颈截骨;c:髋臼磨挫、假体植入;d:股骨成形、假体植入;e:复位髋关节(头-臼复位);f:切口外观;g:术前X线片显示左侧髋股骨头坏死塌陷;h:术后X线片显示假体位置良好
表1 两组围手术期资料比较(±s)
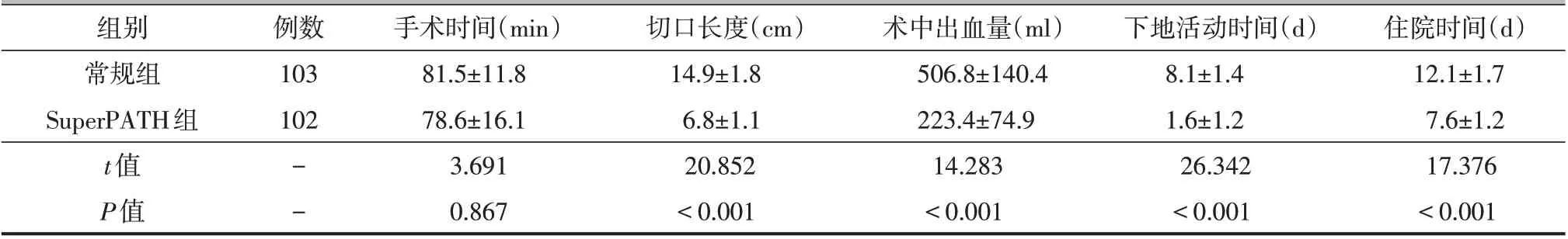
表1 两组围手术期资料比较(±s)
组别常规组SuperPATH组t值P值例数103 102--手术时间(min)81.5±11.8 78.6±16.1 3.691 0.867切口长度(cm)14.9±1.8 6.8±1.1 20.852<0.001术中出血量(ml)506.8±140.4 223.4±74.9 14.283<0.001下地活动时间(d)8.1±1.4 1.6±1.2 26.342<0.001住院时间(d)12.1±1.7 7.6±1.2 17.376<0.001
SuperPATH组发生脱位1例、假体周围骨折1例,并发症发生率为1.96%(2/102);常规组发生脱位3例、假体周围骨折4例、深静脉血栓1例、感染1例,并发症发生率为8.74%(9/103),两组的并发症发生率比较,差异有统计学意义(χ2=6.637,P<0.001)。
SuperPATH 组手术量在累积到30例前,平均手术时间长于常规组,累积到第30例后学习曲线有明显下降趋势,曲线斜率为-1.18,即手术时间有明显下降,累积到60例后依然持续下降(图3)。
讨 论
一、SuperPATH入路的优势
SuperPATH 入路由常规后侧入路改良而来,符合“动骨不伤筋”的微创理念,经肌间隙进入,不切断任何肌肉,保留关节囊,借助微创器械和手段植入组配式假体[8],具有创伤小、出血少、疼痛轻、快速康复等优势。
(一)创伤小
SuperPATH入路的SuperCAP技术,主切口经大转子顶点,长为6~8 cm。手术经梨状肌臀小肌的间隙进入髋关节,不需要切断周围肌肉或肌腱,完整保留了外旋肌群和关节囊,肌肉损伤小。SuperPATH入路的PATH通道技术,不需要外科脱位,过度扭转下肢,减少组织牵拉损伤,降低了下肢深静脉血栓的发生率。同时,创伤小也降低了感染的发生。本研究中,SuperPATH 组的切口长度均7 cm 左右,切口长度明显短于常规组,无下肢深静脉血栓、浅表/深部感染发生。
(二)出血少
常规全髋关节置换术需要切断外旋肌群和梨状肌,手术过程中还需要进行髋关节脱位以及过度松解,大面积肌肉软组织剥离、松解及关节脱位容易破坏组织周围血管;同时,老年病人常患高血压、血管硬化等疾病,损伤血管常不能正常回缩,导致术中、术后出血较多,有报道甚至可达700~2 000 ml[9]。而SuperPATH 入路中无血管界面,无需肌肉切断及关节脱位,术中出血量少[8]。本研究中,SuperPATH组的术中出血较少,均未放置引流管。
(三)疼痛轻
常规全髋关节置换术创伤大,术中需要外科脱位,都可造成术后疼痛较剧烈。大量研究表明,与传统术式相比,SuperPATH 微创人工全髋关节置换术后通过口服止痛药即可有效控制术后疼痛[10]。
(四)快速康复
常规全髋关节置换术显露广泛,需要切断部分外旋肌,破坏了原有解剖结构,术后患肢功能恢复时间长,假体脱位率高。SuperPATH 整合了SuperCAP技术的股骨侧准备技术和PATH技术的髋臼侧准备技术,利用了臀中肌和梨状肌间隙,不切断任何肌肉和肌腱,保留关节囊[4],最大程度地保护了髋关节周围“软组织封套”的完整性[10],从而保证了即刻关节稳定性和本体感觉。提高早期关节稳定性和关节动力是微创髋关节置换术后快速恢复更大范围活动的重要环节[6],SuperPATH 微创髋关节置换术术后无特殊功能限制(如下蹲穿鞋袜、侧卧),也无特殊康复训练要求,可早期下地,明显减少深静脉血栓形成及坠积性肺炎的风险。本研究中SuperPATH 组病人术后最快仅6 h 便可下地行走,下地时间为(1.6±1.2)d、住院时间为(7.6±1.2)d,均显著短于常规组的(8.1±1.4)d、(12.1±1.7)d,术后关节脱位、假体周围骨折等并发症发生率也明显低于常规组。
二、SuperPATH入路的学习曲线
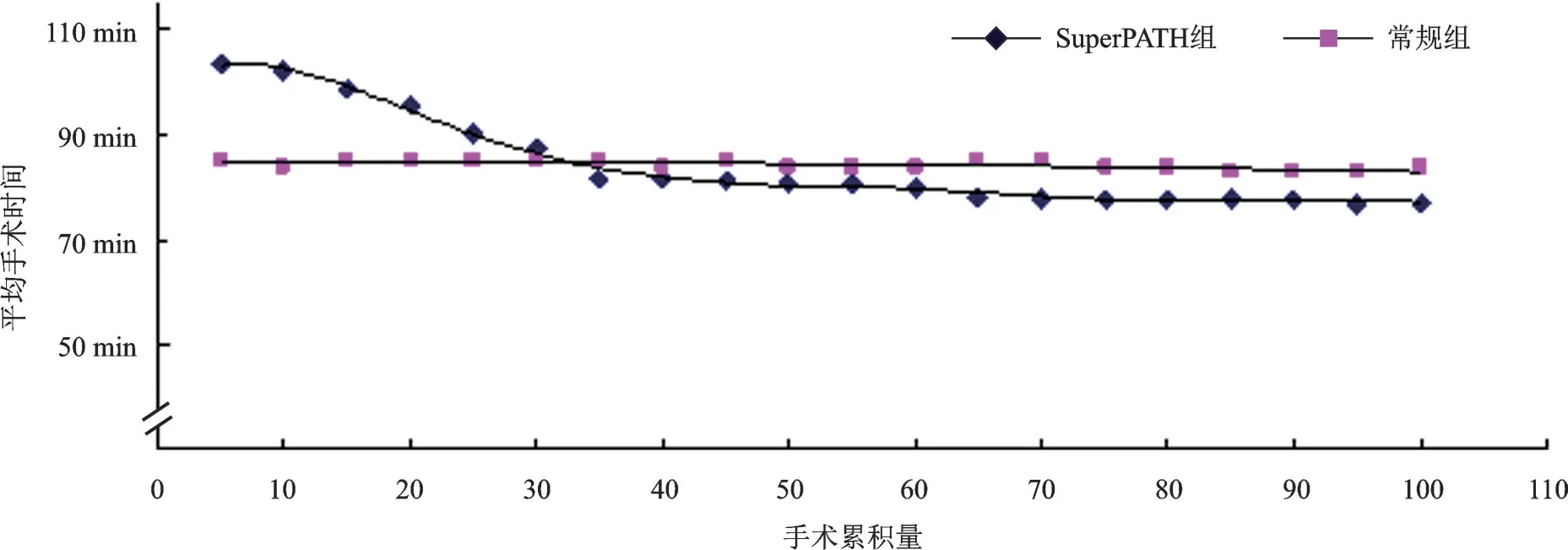
图3 手术时间随手术累积量的变化关系
SuperPATH 技术采用常规后入路的一部分,对于习惯传统后入路的医师容易上手,而且在手术过程中可即时延长切口转变成标准后侧入路,可进可退[5],但SuperPATH 与常规入路在手术操作上仍存在较大差异,要经过一定的学习过程。规范化、程序化的手术方式,100个以上连续性病例资料,可被用来学习曲线的基准的研究[11]。本研究(SuperPATH组102例、常规组103例)显示,SuperPATH组的手术时间在累积到30例前长于常规组,这可能与早期手术熟练度欠缺有关。累积到30 例后平均手术时间明显下降,累积到60例后依然持续下降,说明了SuperPATH 技术有一定的学习曲线,并且其学习曲线有较强的可扩展性[5]。这就要求手术医师不但要有丰富的常规后入路髋关节置换术经验,还要熟悉SuperPATH手术入路、手术器械和手术操作,不断提高手术技巧。
三、手术体会
1.软组织保护微创入路的精髓是肌肉、后方软组织的保护。肌肉的生理特性显示,当肌肉牵拉延长超过原长度的180%,将遭受不可逆损伤[12],因此术中应避免软组织过度牵拉。如果显露或复位困难,可行梨状肌适当松解,术毕予以缝合[13]。切口缝合时可行皮肤修整,避免引起皮肤坏死等。
2.股骨侧处理股骨头保留在原位,根据原始解剖前倾角度进行髓腔成形,置入股骨假体符合生理解剖前倾。扩髓过程中髓腔铰刀与梨状肌需靠近,对线打入股骨柄,以保证位于髓腔中心。
3.髋臼侧处理卵圆窝底是髋臼磨挫深度判断标准。与常规手术不同,常规小号锉容易挫太深,特别是骨质疏松,适当保留软骨下骨,避免磨挫太深。经皮通道磨挫髋臼时,骨钩插入髓腔锉将股骨牵向前方,通过通道,按(前倾角5°~25°、外展角30°~50°)“安全区”磨挫[14]及置入髋臼假体。本研究中Super-PATH组1例骨钩插入髓腔锉将股骨向前方牵拉时,骨钩滑脱致股骨大粗隆骨折,予以钢丝环扎固定,术后3个月愈合。
4.试模复位 SuperPATH组配式假体可以通过长短颈(头),前后倾(8°、15°),内外翻(8°、15°)多种试模测试调整股骨假体颈长、前倾角、偏心距。试模复位后,作各方向大幅度运动,看有无撞击和松紧度或脱位趋势,判断外展角及前倾角是否正确,最终选择最合适的组配式假体置入。本研究中SuperPATH组1例术后发生反复脱位,考虑软组织张力偏小,再次手术短颈改用长颈(+9 mm),未再脱位。
SuperPATH 微创全髋关节置换术创伤小、出血少、住院时间短、并发症发生率低,可实现快速康复,但SuperPATH 技术有一定的学习曲线[5],要求手术医师循序渐进,选择适当的适应证,熟练手术操作,不断提高手术技巧。
