浅谈无痛分娩技术在产科临床中的应用体会
2020-09-26关素真
关素真
(青海省西宁市第三人民医院,青海 西宁)
0 引言
女性分娩是自然生理过程,而产痛几乎无法完全避免,分娩过程中产生的剧烈疼痛贯穿整个产程,并且持续的剧烈疼痛可能对宫缩产生影响,导致宫缩抑制,影响正常分娩过程,导致产程延长。分娩时患者所出现的剧烈疼痛可造成患者神经内分泌异常,进而引发患者出现血管收缩等严重并发症,对产妇以及胎儿的健康造成一定程度的影响。据相关文献显示,我国的剖宫产率居亚洲首位,其主要是由于多数产妇害怕分娩时带来的疼痛[1]。随着医疗技术的不断发展,分娩镇痛逐渐被群众所熟知,硬膜外分娩镇痛方式是目前临床上最有效的分娩镇痛手法,其拥有起效快等优点,同时在产妇分娩过程中出现紧急事件需进行剖宫产时,可直接用于剖宫产麻醉[2]。本文对我院产科应用硬膜外分娩镇痛技术,产生显著的镇痛效果,现总结如下。
1 资料与方法
1.1 一般资料
截取自2018 年1 月至2018 年12 月本院收治的临产妇100 例,按照选择分娩方式的不同分为观察组和对照组,观察组采用无痛分娩技术方式分娩,对照组采用常规分娩方式进行,每组50 例,两组孕妇孕周等一般资料对比分析后表示无统计学意义(P>0.05),可开展实验。
1.2 方法
观察组实行无痛分娩技术,在产程启动后,无论宫口开到多大,只要产妇有分娩镇痛需求,在产科医生、麻醉医生、助产士充分评估后,无分娩镇痛禁忌证者,即可实施椎管内分娩镇痛。
腰硬联合麻醉+硬膜外病人自控镇痛具有起效快、镇痛完全、对胎儿无不良影响的优点。孕妇有专人管理,给予持续低流量吸氧(3 L/min),持续胎心监护、持续心电监护等处理。患者所用剂量选择硬膜外负荷的1/10~1/5,具有较高的安全性,同时对患者产生的副作用少。麻醉作用时间可达0.5 h 以上,随后经由硬膜外导管接病人自控泵,产妇可根据自身感受的分娩疼痛而选择给药剂量。
对照组:采用常规分娩的方式给予导乐、安慰、鼓励等护理。两组均在宫缩欠佳时给予缩宫素静点以加强宫缩。护理人员需及时观察产妇分娩疼痛情况等各项指标,如出现异常应及时进行处理。
由于不同产妇在分娩过程中存在的疼痛严重程度不同,因此对患者采用PCEA 分娩的方式,能够根据产妇具体的镇痛需求进行调整。通过CSEA+PCEA 的联合应用,给予产妇采用较低剂量的麻醉药物,减轻产妇疼痛感觉,同时此种麻醉方式不会对产妇的运动产生影响,可达到真正意义上的“可行走的硬膜外镇痛”。产妇即使在分娩镇痛后依旧可进行运动,可进食水,意识清醒,可配合分娩,使产妇在不影响正常生理活动的情况下顺利分娩,并且还灵活提供了剖宫产和器械助产的麻醉需要,从而缩短了麻醉时间,有利于母婴抢救。
1.3 镇痛疗效评定
显效:产妇感觉无痛或轻微疼痛;有效:产妇感觉到酸痛,疼痛程度可忍受;无效:产妇感觉到剧烈的腰腹疼痛。
1.4 统计学处理
2 结果
2.1 两组镇痛效果比较
观察组镇痛效果总有效率明显高于对照组患者,两组比较差异有统计学意义(P<0.05),见表1。
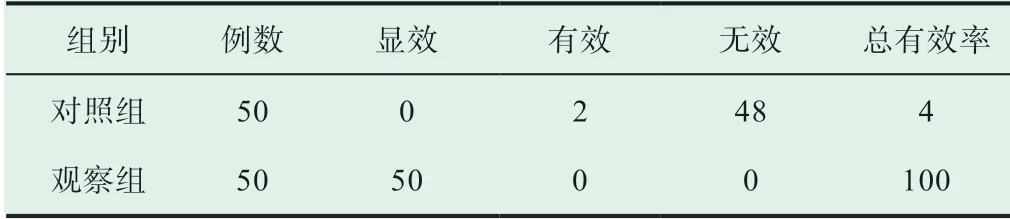
表1 两组镇痛效果比较(n, %)
2.2 两组产程时间比较
观察组第一产程、第二产程及总产程用时均明显短于对照组,两组比较具有统计学意义(P<0.05),表明无痛分娩可以缩短产程,见表2。
表2 两组产妇产程时间比较(±s)

表2 两组产妇产程时间比较(±s)
总产程(h)对照组 50 10.16±5.25 56.35±27.45 9.17±4.52 11.22±5.57观察组 50 8.24±3.16 50.58±26.31 8.59±5.27 9.23±3.48组别 例数 第一产程(h)第二产程(min)第三产程(min)
2.3 两组剖宫产率、产后出血、胎儿窘迫和新生儿窒息率情况比较
与对照组比较,观察组剖宫产率两组间差异有统计学意义(P<0.05),表明无痛分娩可以降低剖宫产率,而胎儿窘迫、产后2 h 出血量、新生儿窒息率比较无显著差异(P>0.05),见表3。
表3 两组剖宫产、产后出血、胎儿窘迫、新生儿窒息等比较[n(%),±s]

表3 两组剖宫产、产后出血、胎儿窘迫、新生儿窒息等比较[n(%),±s]
组别 例数 剖宫产 产后2 h 出血量(mL) 胎儿窘迫 新生儿窒息对照组 50 8(16) 206.00±10.76 1(2) 1(2)观察组 50 3(6) 200.23±9.48 1(2) 1(2)
3 讨论
近年来,无痛分娩在临床上应用越来越广泛,据文献调查显示,在美国使用的无痛分娩率超过85%,英国使用无痛分娩率高达90%,但我国无痛分娩率不到1%[3]。WHO 规定剖宫产率不应超过15%,而我国某些地区剖宫产率已超过50%,剖宫产率过高的主要原因是孕妇惧怕分娩疼痛。
分娩疼痛为一种明显应激反应,容易引发神经系统内分泌紊乱,导致产妇出现焦虑、抑郁及紧张的不良情绪,影响分娩的顺利进行及威胁母婴安全[4]。因此为了保证分娩的顺利进行,在实际的分娩过程中给予分娩镇痛,以减少疼痛造成的巨大产程损耗,预防疲劳所致难产情况,保证母婴健康。
在产妇分娩过程,分娩镇痛的方法通常是采取硬膜外麻醉的方式,该方法的麻醉及镇痛效果显著[5]。常规的硬膜外麻醉方式是单一的输注盐酸罗哌卡因,该药物是一种长效酰胺类局部麻醉药物,该药物的麻醉效果明显,可在痛觉传导纤维中发挥有效抑制神经的作用,可起到显著的镇痛效果。此外,盐酸罗哌卡因的运动阻滞时间也较短,不会对产妇的中枢神经系統、心血管系统造成较大影响,这使得用药安全性高,然而单纯采取盐酸罗哌卡因进行硬膜外麻醉的方式在镇痛上并不理想,这使得患者容易出现焦虑、抑郁及紧张等负性情绪,如此延长产妇的产程时间,不利于产妇的顺利分娩。为了进一步提高分娩镇痛效果,临床中推广在常规使用盐酸罗哌卡因镇痛的基础上,加用舒芬太尼辅助硬膜外麻醉,舒芬太尼是阿片受体激动剂,该药物可同γ- 氨基丁酸A 受体结合,开放氯离子通路,进而起到显著的麻醉效果[6]。此外,舒芬太尼也可保证血流动力学的稳定,让心肌具备良好血供,联合用药进行分娩镇痛,可以起到更显著的辅助效果,有效缓解产妇疼痛及缩短产程时间。
对产妇进行无痛分娩的方式进行分娩,可在产妇感觉到宫缩剧烈疼痛时给予产妇进行小剂量的镇痛药物麻醉,帮助减轻患者疼痛程度,这种方法可致使产妇盆底肌肉呈松弛状态,胎儿出生的过程阻力减小,更有利于胎儿顺利生产,减少产程,同时对产妇进行镇痛分娩可阻滞神经感觉,降低儿茶酚胺分泌,减少肾上腺素,减少产妇分娩时疼痛感觉,同时分娩针可直接抑制交感神经,使子宫收缩协调有力,宫口扩张加速,促使胎头下降;而胎头下降引起的神经体液反射使垂体后叶释放更多的催产素,有效促进产妇分娩,减少产妇分娩所需要的时间[7],有效缓解产妇对于分娩所产生的恐惧心理,进而缓解产妇分娩时的疼痛[8],同时分娩镇痛的方式也可降低产妇应激反应,改善胎盘血流情况,减少产妇分娩时间,在产妇分娩时第二产程需减少麻醉药物的具体使用药物剂量,需给予产妇足够的腹壁、盆底肌肉张力及其收缩力,此种方式仍不会对产妇的活动造成影响,产妇仍可正常活动,减轻患者疼痛程度的同时减少患者生产所需时间。
据临床试验显示,对产妇采用无痛分娩的方式,产妇所需生产时间较常规生产方式明显缩短,同时产妇在分娩中出血量以及产后出血量皆不会出现太大差异,由此证明不会对产妇以及胎儿造成任何伤害,产妇使用后生命体征明显处于平稳状态,产妇并未出现任何不良反应以及并发症;同时,由于在生产过程中胎儿出生的阻力减弱,因此影响胎头的俯屈及内旋转,从而降低产妇生产后的宫缩强度,因此,在产妇生产过程中需对产妇的各项生命体征进行严格的观察,以便患者出现异常时能做出及时有效的措施,帮助患者顺利生产,提高顺产率。
4 结论
就目前来讲,分娩疼痛是每一位产妇所担忧的最大的问题,大多数产妇由于害怕分娩时的疼痛而选择使用剖宫产,因此我国近年来的剖宫产率逐渐呈上升的趋势。分娩镇痛的方式可有效缓解产妇不良心理情绪,降低产妇生产时的产痛,减少产妇所需生产的时间,降低生产后出现新生儿窒息等不良情况的出现,促进自然分娩、降低剖宫产率。在产妇分娩时采取盐酸罗哌卡因复合舒芬大尼硬腰外麻醉的方式可以取得显著的镇痛效果,能缩短产妇各个产程的时间,且麻醉方法对母婴结局也无不良的影响,这使得产妇更易接受,因此,临床中可将该方法作为一种安全、有效且可靠的分娩镇痛方案,提高产妇分娩质量,提高护理质量,具有较高的临床作用价值,值得临床借鉴。
