加味参芪地黄汤治疗小儿过敏性紫癜性肾炎60例
2020-09-22
安吉县第三人民医院 浙江 安吉 313301
紫癜性肾炎(HSPN)是小儿过敏性紫癜最严重的并发症之一,临床主要表现为蛋白尿和(或)血尿,严重者可能发生肾功能衰竭,严重危害患儿生命。西医临床主要给予对症用药改善临床症状,包括糖皮质激素、抗凝、抗感染治疗等,但效果不是十分理想。笔者根据多年临床经验,采用加味参芪地黄汤治疗小儿HSPN,取得了较好的疗效。现将结果报道如下。
1 资料与方法
1.1 一般资料:选择2017年6月至2019年5月我院儿科收治的120例HSPN患儿为观察对象,按随机数字表法分为观察组和对照组,每组60例。观察组中男36例,女24例;年龄2~12岁,平均6.47±1.52岁;病程1~26天,平均8.21±1.65天。对照组中男38例,女22例;年龄3~12岁,平均6.51±1.60岁;病程1~27天,平均8.49±1.73天。两组患儿在性别、年龄、病程方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准:西医诊断参照中华医学会儿科学分会制定的《紫癜性肾炎的诊治循证指南》(试行)[1]中HSPN的诊断标准。中医诊断参照《中医病证诊断疗效标准》[2]拟定脾肾虚损、湿热瘀阻型小儿HSPN的诊断标准。主症:皮肤瘀点瘀斑、关节肿痛、腹痛;次症:口干口苦、胸闷痞满、头身困重、大便稀溏、小便短涩;舌脉:舌质红或有瘀点,苔黄或黄腻,脉滑或滑数。上述主要症状必备、次要症状具备2项,结合舌脉,即可诊断。
1.3 病例选择:纳入标准:①年龄1~14岁;②符合HSPN的西医诊断标准,辨证分型属于脾肾虚损、湿热瘀阻型;③病程≤30天;④监护人同意并且愿意配合完成研究的患儿。排除标准:①特发性血小板减少、单纯皮肤型及遗传性出血性毛细血管扩张等其他原因引起的紫癜;②合并系统性红斑狼疮、类风湿性关节炎等免疫系统疾病者;③伴有其他严重并发症;④对本研究治疗药物过敏者;⑤不能同意或配合本研究的患儿。
1.4 治疗方法:两组患儿均采用西医常规治疗,治疗期间注意休息,合理运动,避免感冒,饮食宜清淡,以易消化食物为主、保持大便通畅,同时注意脱敏饮食,尤其是对伴有腹痛症状的患儿。对照组在常规治疗基础上选用雷公藤多苷片(上海复旦复华药业有限公司,国药准字Z31020415,规格:每片10mg),口服,1.5mg/(kg·d);醋酸泼尼松片(浙江仙琚制药股份有限公司,国药准字H33021207,规格:每片5mg),口服,5mg/次,3次/天;双嘧达莫片(亚宝药业集团股份有限公司,国药准字H14020968,规格:每片25mg),口服,2.0mg/(kg·d);维生素C丸(吉林市鹿王制药股份有限公司,国药准字H20044566,规格:100mg/丸),口服,每次1丸,3次/天。观察组在对照组的基础上给予加味参芪地黄汤治疗,基本组成:黄芪、倒扣草各15g,党参、生地、赤芍、淫羊藿、山药、小蓟、牡丹皮、仙鹤草、白花蛇舌草、白术、茯苓各10g,甘草6g。随症加味:兼皮肤紫癜严重者,加地肤子、土茯苓;兼腹痛明显者,加香附;兼血尿重者,加泽泻、白茅根、三七粉;兼蛋白尿重者,加金樱子;兼外感风热者,加金银花、连翘。水煎150ml,每日1剂,分早晚2次温服。两组均以1个月为1个疗程,共治疗3个疗程。
1.5 观察指标:①中医症状积分:分别于治疗前、治疗后,采用自制量表评估中医症状积分,包括皮肤紫癜、关节肿痛、腹痛、口干口苦、胸闷痞满五个症状,各症状根据无、轻、中、重分别计分0分、2分、4分、6分。②尿微量蛋白:分别于治疗前、治疗后,采用免疫比浊法检测两组患儿尿微量白蛋白(mAlb)、β2-微球蛋白(β2-MG)的含量。③安全性评价:分别于治疗前、后,检测两组患儿的血便常规、肝功能及心电图,记录治疗期间的药物不良反应发生情况。
1.6 统计学方法:采用SPSS 21.0统计学软件进行本次研究数据的统计分析。计量资料与计数资料分别以均数±标准差(±s)、百分比(%)表示,比较分别采用t检验、χ2检验。检验水准为α=0.05。
2 结果
2.1 疗效标准:治愈:临床症状和体征消失,尿蛋白转阴性、尿潜血转阴性。显效:临床症状和体征消失,尿蛋白减少2个“+”、潜血减少2个“+”。有效:临床症状和体征消失或明显改善,尿蛋白减少1个“+”、潜血减少1个“+”。无效:临床症状、体征以及上述实验室指标均无改善,甚或加重。
2.2 两组临床疗效比较:观察组临床疗效总有效率为93.33%,显著高于对照组的78.33%(P<0.05)。见表1。
2.3 两组治疗前后中医症状积分比较:治疗前两组患儿的各项中医症状积分比较,差异无统计学意义(P>0.05);治疗后两组患儿的各项中医症状积分均显著降低,且观察组显著低于对照组(P<0.05)。见表2。

表1 两组患儿临床疗效比较
表2 两组治疗前后中医症状积分比较(±s,分)
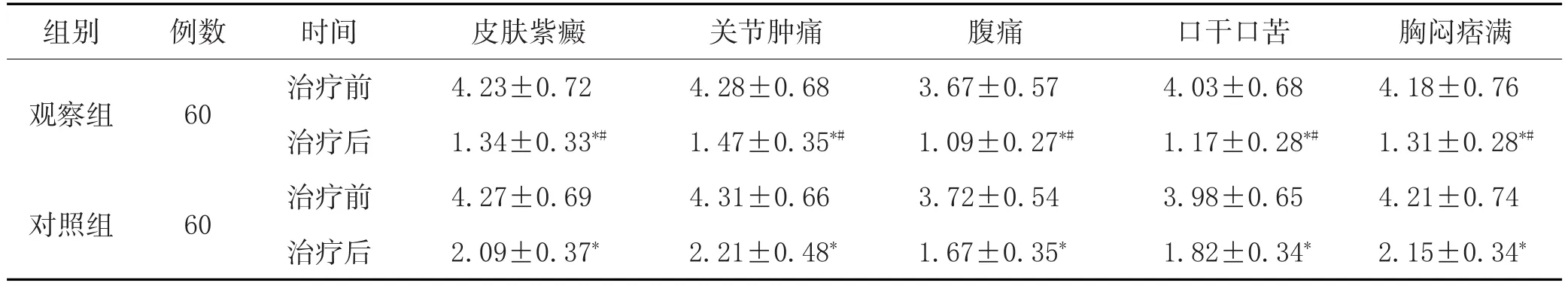
表2 两组治疗前后中医症状积分比较(±s,分)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别 例数观察组60对照组60时间治疗前治疗后治疗前治疗后皮肤紫癜4.23±0.72 1.34±0.33*#4.27±0.69 2.09±0.37*关节肿痛4.28±0.68 1.47±0.35*#4.31±0.66 2.21±0.48*腹痛3.67±0.57 1.09±0.27*#3.72±0.54 1.67±0.35*口干口苦4.03±0.68 1.17±0.28*#3.98±0.65 1.82±0.34*胸闷痞满4.18±0.76 1.31±0.28*#4.21±0.74 2.15±0.34*
2.4 两组治疗前后尿微量蛋白指标比较:治疗前两组患儿尿mAlb、β2-MG水平比较,差异无显著性(P>0.05);治疗后两组患儿尿mAlb、β2-MG水平均显著降低,且观察组上述指标较对照组改善更显著(P<0.05)。见表3。
表3 两组治疗前后尿mAlb、β2-MG指标比较(±s,mg/L)
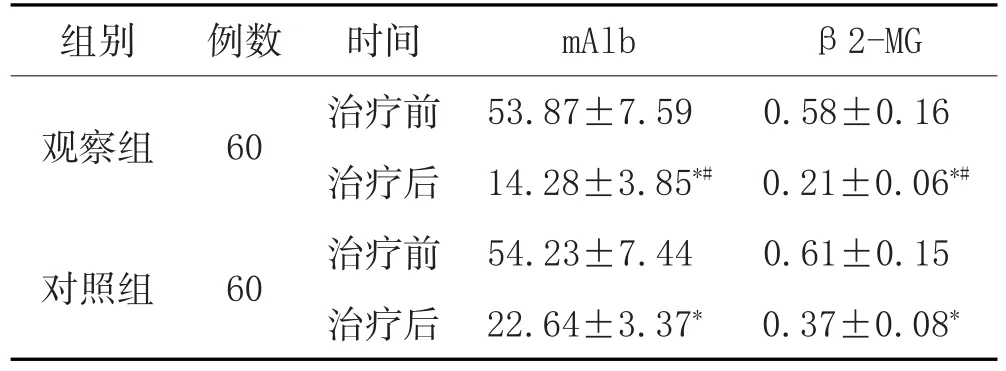
表3 两组治疗前后尿mAlb、β2-MG指标比较(±s,mg/L)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别 例数观察组60对照组60时间治疗前治疗后治疗前治疗后mAlb 53.87±7.59 14.28±3.85*#54.23±7.44 22.64±3.37*β2-MG 0.58±0.16 0.21±0.06*#0.61±0.15 0.37±0.08*
2.5 两组不良反应发生情况:治疗前后,两组患儿的血便常规、肝肾功能、心电图均未发现异常,治疗期间未发现明显药物不良反应发生。
3 讨论
中医学将HSPN归属于“紫斑”“水肿”“尿血”“发斑”等范畴。本病发生与小儿天赋异禀相关,其脏腑形气未充、娇嫩,气血亏虚,易受外界邪气之入侵,初期主要是风、湿、热邪致病,中期湿热之邪入营动血、灼伤血络、迫血妄行,血溢脉外而形成瘀血,发于肌肤则为赤斑,损伤肾脏则出现血尿或蛋白尿。病性总属本虚标实,脾肾虚损为本,湿热瘀毒为标。采用补益脾肾、清热利湿、活血化瘀为治,以加味参芪地黄汤治疗。方中黄芪、党参补气健脾,为君药。倒扣草、生地、赤芍、牡丹皮清热凉血,活血祛瘀,为臣药。淫羊藿温肾壮阳,祛风除湿;山药健脾养胃,补肾益精;白术、茯苓补脾燥湿;白花蛇舌草利水活血,清热解毒;小蓟利尿通淋,凉血止血;仙鹤草补虚兼收敛止血,共为佐药。甘草为使,调和诸药。诸药合用,共奏滋肾养阴、补脾祛湿、活血化瘀之功。本研究结果显示,治疗后观察组患儿的各项中医症状积分显著低于对照组,且观察组临床总有效率明显高于对照组,提示加味参芪地黄汤可改善HSPN患儿皮肤紫癜、关节肿痛、腹痛等临床症状体征,效果优于单用西药治疗。
mAlb是带负电荷的一种小分子蛋白,正常情况下不能通过肾小球基底膜,当肾小球滤过屏障受损时,尿mAlb水平升高。β2-MG是一种小分子球蛋白,在肾脏降解,易被肾小球滤过而被近端肾小管重吸收,尿β2-MG水平升高是反映肾小管重吸收功能损害或滤过负荷增加。本研究结果显示,治疗后观察组患儿的尿mAlb、β 2-MG水平显著低于对照组,提示加味参芪地黄汤能有效降低HSPN患儿尿mAlb、β2-MG水平,促进受损肾组织恢复。在不良反应方面,治疗期间两组患儿各项指标均未见明显异常,说明采用加味参芪地黄汤治疗HSPN患儿安全性高。
综上所述,加味参芪地黄汤治疗小儿HSPN具有较好的临床疗效,显著改善了患儿的临床症状,促进受损肾组织恢复,改善肾功能,且具有较高的安全性,优于单纯西药治疗的临床效果,这对于HSPN患儿的临床治疗具有一定的参考价值。
