多模态影像技术对三阴性乳腺癌的诊断价值
2020-09-21洪敏李云亭候春杰汤靖岚
洪敏 李云亭 候春杰 汤靖岚
三阴性乳腺癌(triple negative breast cancer,TNBC)约占乳腺癌的10%~17%,其具有特殊的病理特征。相关研究资料显示,TNBC患者人表皮生长因子受体-2(human epidermal growth factor receptor-2,HER-2)、雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)均表现为阴性[1-2]。此类乳腺癌好发于年轻女性,且早期即可出现远处转移,然而研究表明TNBC常规超声表现与钼靶X线检查结果相似,均易呈现良
性病变特征,因此极易误诊为良性乳腺疾病,从而延误治疗[3-4]。超声弹性成像技术对组织的弹性硬度可进行定量或定性分析,声脉冲辐射力成像(acoustic radiation force impulse imaging,ARFI)是基于二维基础的超声弹性成像技术,其基本原理是应用强脉冲激励组织,产生垂直于声束的剪切波,通过测量组织内剪切波速度(shear wave velocity,SWV)来估算组织的硬度特征,SWV越快表明组织硬度越大,恶性的可能性越大[5]。然而,超声弹性成像仅能反映组织的硬度情况,而无法评价肿块的形态特征。因此,本研究拟通过运用多模态影像技术(即常规超声检查联合超声弹性成像及钼靶X线检查)对TNBC进行诊断,从形态及硬度等多角度综合分析TNBC图像特征,以期协助临床减少TNBC的漏诊率。
1 对象和方法
1.1 对象 选取2014年7月至2018年7月磐安县人民医院收治的经术后病理检查确诊为TNBC的患者85例(TNBC 组),均为女性,年龄27~69(47.13±2.49)岁。纳入标准:(1)入院后均行手术治疗;(2)术后均经病理及免疫组化检查确诊为TNBC;(3)癌灶均为单发;(4)入院前均未行手术及放化疗。排除标准:(1)既往存在乳腺癌病史;(2)合并其他恶性肿瘤;(3)合并实质器官功能障碍性疾病;(4)合并免疫系统疾病;(5)无法配合检查者;(6)精神异常者。所有患者入院后均行常规超声检查、超声弹性成像检查及钼靶X线检查。选取同期良性乳腺疾病患者85例作为对照组,均为女性,年龄22~67(45.96±1.42)岁。纳入标准:(1)入院后均行手术治疗;(2)术后均经病理检查确诊为良性病灶;(3)病灶均为单发。排除标准同TNBC。本研究经磐安县人民医院医学伦理委员会审查通过,所有患者均知情同意。
1.2 检查方法
1.2.1 常规超声检查 采用日立二郎神、飞利浦IUElite和西门子S2000彩色多普勒超声诊断仪,探头频率6~13 MHz。嘱患者取平卧位,高举双手过头,多切面扫查乳腺、乳晕、腋窝,观察并记录肿块形态、大小、位置、内部回声、钙化及淋巴结转移等征象。
1.2.2 超声弹性成像 对病灶确认后选取ARFI弹性检查中的声触诊组织量化(virtual touch tissue quantification,VTQ)模式,选择乳腺肿块最大切面,嘱患者屏气,图像稳定后,获取实时SWV值,储存所得图像。
1.2.3 钼靶X线检查 使患者呈轴位、内侧斜位及外侧斜位,应用美国通用公司生产的Senographe DS型乳腺X线机进行拍摄,观察并记录乳腺肿块的钙化灶、形态、大小、边缘、结构及腋窝淋巴结等情况。
1.3 检查结果分析 根据美国乳腺影像报告数据系统(breast imaging reporting and data system,BI-RADS)分析常规超声检查、钼靶X线检查所得影像资料。诊断则按照BI-RADS分类标准,0:无法确定,需与其他相关检查结果结合进一步评估;Ⅰ:无异常表现;Ⅱ:良性病变;Ⅲ:可能为良性病变,但恶性率<2%,随访时间缩短至3~6个月以内;Ⅳ:可能为恶性病变,需结合病理检查确定;Ⅴ:恶性病变可能性较高,需进行手术将病变切除并行病理活检;Ⅵ:恶性病变。超声弹性成像检查时测量肿块各部位实时SWV值,需重复3次并计算其平均值。影像结果由2位影像科副主任医师进行分析,BI-RADS分类中,0~Ⅲ类为良性病变,Ⅳ~Ⅵ为恶性病变[6];超声检查和钼靶X线检查联合应用时,如果单一检查图像中BI-RADS分类为Ⅳ~Ⅵ类,则确定为恶性病变。术中切除肿块组织常规行病理和免疫组化检查,细胞表面ER及PR表达<10%则判定为阴性[7];HER-2表达分为4类,其中0及+为HER-2阴性;++时则需进行原位荧光检测,如果HER-2扩增,则为阳性;+++则直接判定为阳性[8]。TNBC即ER、PR、HER-2均为阴性。
1.4 统计学处理 采用SPSS 19.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料以率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 超声检查 85例TNBC患者中,出现腋窝淋巴结转移56例(65.88%);乳腺浸润性导管癌64例(75.29%);导管内原位癌合并浸润性导管癌12例(14.12%)。85例TNBC患者超声显示均为单发肿块,呈椭圆形、圆形41例(48.24%),不规则形状 44例(51.76%);肿块边缘清晰41例(48.24%);肿块内部为低回声67例(78.82%);肿块内部微钙化17例(20.00%)。TNBC肿块中后方回声显著减弱22例(25.88%),无显著改变43例(50.59%),见图1-2。超声弹性成像检查结果显示,TNBC组患者SWV值为(5.53±1.75)m/s,高于对照组的(2.79±1.04)m/s,差异有统计学意义(P<0.05),证明TNBC病灶的硬度更高。
2.2 钼靶X线检查 85例TNBC患者中,无异常表现21例(24.71%),显示肿块64例(75.29%);肿块合并微钙化41例(48.24%),仅显示单纯钙化 5例(5.88%),局灶非对称致密表现6例(7.06%)。64例肿块病灶中,形态规则及边缘清晰31例(48.44%),微钙化41例(64.06%),见图1-2。
2.3 钼靶X线检查与常规超声检查比较 钼靶X线检查与常规超声检查在TNBC病灶形态、边界清晰度方面比较差异均无统计学意义(均P>0.05);但钼靶X线检查肿块中有微钙化者明显多于常规超声检查,差异有统计学意义(P<0.05),见表 1。
2.4 钼靶X线检查、常规超声检查联合超声弹性成像检查及多模态影像技术诊断价值比较 钼靶X线检查、常规超声检查联合超声弹性成像检查及多模态影像技术对TNBC进行BI-RADS分类诊断,Ⅳ~Ⅵ类病灶的诊断准确率分别为64例(75.29%)、72例(84.71%)和80例(94.12%),多模态影像技术诊断准确率均高于单独应用钼靶X线检查和常规超声检查联合弹性成像检查,差异均有统计学意义(均P<0.05)。钼靶X线检查、常规超声检查联合超声弹性成像检查及多模态影像技术诊断TNBC的AUC分别为0.527、0.652及0.718,多模态影像技术明显高于前两者,差异均有统计学意义(均P<0.05),见图3。
3 讨论
TNBC早期即可出现远处转移,有研究认为,其出现脑、肺转移率较高,而骨转移发生率较低[9-10]。患者治疗后复发率较高,且生存时间较短[9-10],因此早期精确诊断对TNBC临床治疗方案选择及预后判断起着关键作用。常规超声检查与钼靶X线检查对TNBC乳腺肿块有一定诊断价值,但部分TNBC缺乏典型表现,常与良性肿块的影像学表现相重叠,往往造成误诊和漏诊,延误患者治疗。ARFI是一种检测组织硬度的新兴的超声检查技术,具有非依赖性、可重复性好等优点,正广泛应用于临床研究。它以剪切波在感兴趣区域组织中的传播速度来反映组织的软硬程度,SWV值越大,表明组织越硬,反之亦然[11-12]。

图1 导管内原位癌合并浸润性导管癌影像学及病理表现(a:钼靶X线图,左乳外上象限中带可见多发细盐样钙化灶,该处密度稍高,边缘不清;b:超声声像图,左乳见一低回声结节,形态尚规则,边界不清晰;c:病理检查示非特殊型浸润性癌伴高级别导管内癌;HE染色,×100)
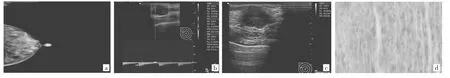
图2 乳腺浸润性导管癌影像学及病理表现(a:钼靶X线图,乳腺呈多量腺体型,内见多发小结节状、片状致密影;b-c:超声声像图,右乳见一低回声结节,形态欠规则,边界尚清晰,阻力指数:0.78;d:病理检查示右乳浸润性导管癌Ⅲ级;HE染色,×400)

表1 钼靶X线检查与超声检查TNBC结果比较[例(%)]

图3 钼靶X线检查、常规超声检查联合超声弹性成像检查及多模态影像技术诊断TNBC的ROC曲线
本研究85例TNBC患者的超声征象主要表现为实性肿块,均无肿块边缘毛刺征表现,同时肿块内微钙化、后方回声减弱表现亦较少见,与其他类型乳腺癌超声表现具有统计学差异。与Choi等[13]及Ko等[14]研究发现TNBC超声表现多有明显清楚的边界,较少伴有钙化及后方回声衰减的结果较一致。分析原因应与TNBC异型性较高,细胞分裂活跃,病灶在短时间内生长较快,导致超声表现呈膨胀性生长有关,故往往具有肿块较大、形态规则、边界清晰等类似于良性肿块的超声表现。
本研究85例TNBC患者钼靶X线检查,有21例无异常表现,显示肿块64例,单纯钙化5例,局灶性非对称致密表现6例,所有患者均未见毛刺征。与张慧等[15]研究的结论相似,其通过对比分析发现,TNBC肿块钼靶表现毛刺征少于非TNBC肿块,而且边缘多清晰。本研究中钼靶X线检查结果显示钙化患者46例,其中肿块合并微钙化41例,显著高于超声对微钙化的检出率,对诊断恶性病变较超声更具优势。而本研究钼靶X线检查有21例TNBC未见明显异常,故虽然钼靶X线检查对钙化的检出有显著优势,但仍亦造成漏诊。分析其原因可能和乳腺致密度、肿块病灶深度有关,如果乳腺腺体致密,肿块位于较深位置,则不易发现肿块,另外TNBC的单纯钙化表现相对少见,可能为导管原位癌发生率较低所致[16]。
与良性病灶相比,TNBC病灶的SWV值明显增高,提示SWV值可反映乳腺肿瘤的良恶性,其值随着乳腺恶性程度增高而增大。其原理为随着乳腺恶性肿瘤程度越高,肿瘤间质浸润能力越强,间质纤维结缔组织增生反应越强,表现出肿瘤硬度越高,脆性越大[17-18]。
本研究还证实,多模态影像技术对TNBC患者Ⅳ~Ⅵ类病灶的诊断准确率明显高于钼靶X线检查及常规超声检查联合超声弹性成像检查,与罗慧等[19]关于TNBC的多模态影像表现的研究结果较一致。因常规超声检查与钼靶X线检查在病灶形态及边缘清晰度方面比较差异均无统计学意义,因此多模态影像技术的优势可能主要来源于钼靶X线检查更灵敏的钙化显示率及超声弹性成像检查对组织硬度的直接评价。据此,笔者建议临床联合应用常规超声检查、超声弹性成像检查与钼靶X线检查以提高TNBC的诊断率。
综上所述,多模态影像技术在诊断TNBC方面具有更高的准确率,较单一应用常规超声检查、超声弹性成像检查及钼靶X线检查对TNBC的诊断优势更为明显,适合临床医师选择应用。
