我国部分地区病原学检测阴性肺结核诊断质量现状分析
2020-09-16刘二勇王前周林张国钦张修磊马永成杨枢敏王毳孟庆琳陈明亭林明贵屠德华
刘二勇 王前 周林 张国钦 张修磊 马永成 杨枢敏 王毳 孟庆琳 陈明亭 林明贵 屠德华
细菌学及病理学检查是结核病确诊的依据,病原学检测阴性的肺结核患者由于缺乏结核病的确诊依据,存在过诊和误诊的风险,有时会将其他疾病误诊为病原学检测阴性肺结核,或将非活动性肺结核误诊为活动性肺结核。对于误诊的患者,如采用不合理的治疗方法,会延误对患者进行准确治疗,增加患者不良反应发生的风险,也会造成医疗资源的浪费。本研究对国内4个省的8个县(区)结核病定点医疗机构开展调查,通过查阅病原学检测阴性肺结核患者的病历,以及阅读病原学检测阴性肺结核患者胸部影像学检查资料的方法,分析我国病原学检测阴性肺结核的诊断现状,为完善和改进病原学检测阴性肺结核的诊断策略提供科学依据。
资料和方法
一、研究对象
依据各省自愿的原则,选择山东、青海、甘肃和辽宁4个省的8个县(区)的结核病定点医疗机构,从《中国疾病预防控制信息系统》的子系统《结核病信息管理系统》中收集2017年6月1日至2018年5月 31日登记的所有病原学检测阴性并完成治疗的肺结核患者(含结核性胸膜炎,不含肺外结核),剔除胸部X线摄影(简称“胸片”)等检查资料不全、无法复核诊断的患者,以及在《结核病信息管理系统》登记后,当地结核病防治机构(简称“结防机构”)又排除了肺结核诊断的患者。最终收集1761例。
病原学检测阴性肺结核指无结核分枝杆菌病原学证据,按照《WS 288—2017 肺结核诊断》[1]相关标准临床诊断为活动性肺结核的患者。包括病原学检测阴性和未行病原学检测的患者。
二、研究方法
1.现场复核内容:包括患者的病案资料、影像学检查资料和实验室检查结果。病案资料包括患者基本情况、就诊信息、既往史、检查结果、诊断结果和治疗情况;住院治疗的患者同步调取住院病历进行复核。胸部影像学检查包括胸部X线摄影、数字X线摄影、CT,复核调阅上述影像学检查的存档片和(或)放射科电脑储存的图片;合格的胸部影像学检查图片指肺野清晰、摄影曝光时的电压合适。实验室检查结果包括痰涂片、痰培养和分子生物学检测结果;合格痰标本患者数指初诊时留取了3次痰样本且按规范流程制作了痰涂片的患者例数,无痰或唾液痰制作的痰涂片为不合格痰标本。
2.复核小组成员:复核小组成员由首都医科大学附属北京胸科医院、清华大学附属北京清华长庚医院、中国防痨协会及中国疾病预防控制中心的专家组成,讨论设计了《病原学检测阴性肺结核患者现场复核表》,并赴各调查点进行现场复核。
3.质量控制:采用统一的《病原学检测阴性肺结核患者现场复核表》进行复核。复核小组成员进行了统一培训,并开展预调查。全部复核对象的确诊必须由复核小组集体讨论确定。收集的数据资料以平行双录入的方式进行录入及核对,确保信息记录准确无误。
三、统计学处理
采用EPINFO 6.0软件进行资料收集,SPSS 18.0软件进行统计学分析。计数资料采用“率(%)”或“构成比(%)”表示,组间差异的比较采用χ2检验,以P<0.05为差异有统计学意义。
结 果
一、基本情况
1761例病原学检测阴性的肺结核患者中,初治患者1478例(83.9%),复治患者283例(16.1%);1310例(74.4%)来自因症就诊,378例(21.5%)来自转诊,73例(4.1%)来自主动发现,即体检发现;1471例(83.5%)记录了咳嗽、咳痰、发热、咯血、胸痛中任何一种结核病的可疑症状,290例(16.5%)无症状。
二、病原学检查情况
1761例病原学检测阴性的肺结核患者中,97.7%(1721/1761)的患者进行了痰涂片检查,其中进行3次痰涂片者占92.8%(1634/1761),2次痰涂片者占2.8%(49/1761),1次痰涂片者占2.2%(38/1761)。27.1%(478/1761)的患者进行了痰培养检查,24.5%(431/1761)的患者进行了分子生物学检查,17.8%(313/1761)的患者进行了病理学检查。
三、肺结核实验室检查及诊断性治疗情况
1053例患者未做结核菌素皮肤试验,占59.8%;1149例未做γ干扰素释放试验,占65.2%;977例未做抗结核抗体检测,占55.5%。表1中的6项检查方法中,3项阳性或有效的患者有22例(1.2%),2项有269例(15.3%),1项有528例(30.0%);其余942例均未开展上述检查(53.5%),仅凭胸部影像学检查进行诊断。见表1。

表1 1761例研究对象不同检查方法开展情况
四、胸部影像学检查情况
1761例胸部影像学检查患者中,胸部影像存储图片合格者1465例(83.2%),不合格者296例(16.8%);存在问题主要有影像模糊、摄影时曝光电压不合适、存储图片保存不当造成损坏等。
1.复核诊断情况:经专家复核诊断,1761例当地诊断为病原学检测阴性的肺结核患者中,1591例(90.3%)判读一致,170例(9.7%)经复核为非活动性肺结核。170例非活动性肺结核患者中,经核实150例(88.3%)为陈旧性肺结核,8例(4.7%)为肺部或胸部炎症,6例(3.5%)为肿瘤,6例(3.5%)为囊肿、先天发育异常或异物等情况。
2.患者胸部影像学表现:经专家复核诊断的1591例活动性肺结核患者,按照第二、第四前肋来划分肺野上中下区域,累及上中下肺野病变的占比分别为88.2%(1403/1591)、80.5%(1281/1591)和60.0%(954/1591);170例判定为非活动性肺结核患者,累及上中下肺野病变的占比分别为78.2%(133/170)、51.2%(87/170)和21.2%(36/170);活动性肺结核患者上中下肺野累及的占比均高于非活动性肺结核患者,差异均有统计学意义(P值均<0.05)。活动性肺结核患者累及4~6肺野的构成比为44.8%,明显高于非活动性肺结核患者的24.1%,差异有统计学意义(P<0.05)。90%以上的活动性肺结核患者胸部影像学检查表现为渗出性炎症片状影和增生性结节状影,非活动性肺结核患者该两种影像学表现占比分别为41.8%和65.9%,差异均有统计学意义(P值均<0.05)。空洞和胸膜病变在活动性肺结核患者中的占比分别为32.2%和36.1%,高于非活动性肺结核患者的5.9%和14.1%,差异均有统计学意义(P值均<0.05)。非活动性肺结核患者发现钙化灶者占比为20.6%,高于活动性肺结核患者的11.6%,差异有统计学意义(P<0.05)。纤维条索状影在两组患者中的占比差异无统计学意义(P>0.05)。见表2。
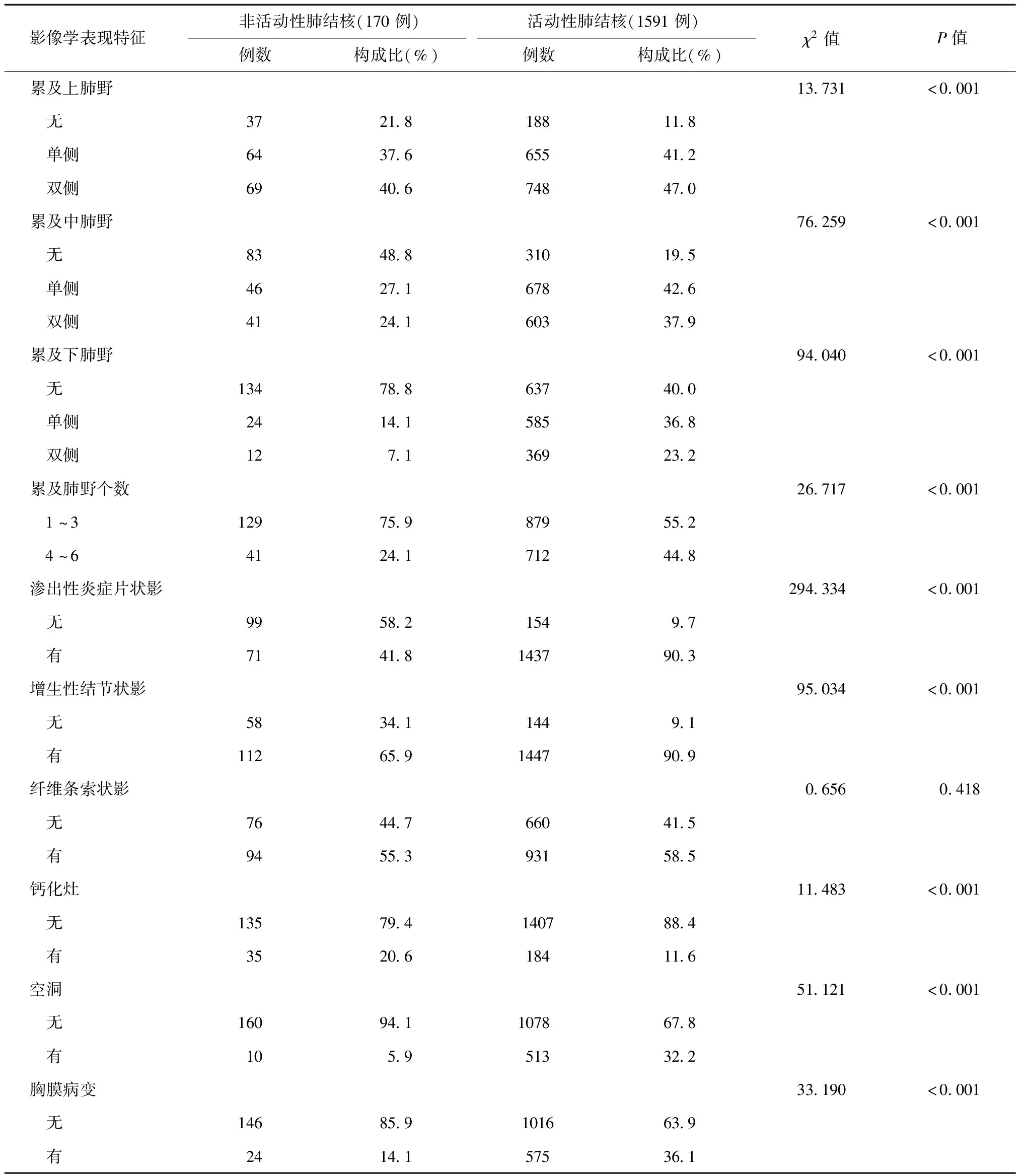
表2 专家复核诊断的胸部影像学表现特征在两组患者中的分布
讨 论
结核分枝杆菌细菌学、分子生物学和病理学检查阳性是肺结核的确诊依据[1-2]。然而在临床诊疗实践中,由于实验室条件、患者因素等原因,部分患者病原学检测阴性或无法开展病原学检测,须依据影像学、实验室检查及诊断性治疗等进行活动性肺结核的临床诊断。2019年WHO[3]报告估计,2018年全球结核病患者中45%缺乏病原学诊断依据,较2017年的44%[4]略有增高。我国作为全球30个结核病高负担国家之一,2018年报告的结核病患者中63%缺乏病原学确诊依据,尽管比2017年的69%有所降低,但临床诊断占比仍然处于全球最高水平[3-4]。2010年全国第五次结核病流行病学抽样调查显示,全国病原学检测阴性肺结核的患病率为340/10万,远高于菌阳肺结核的患病率(119/10万)[5]。缺乏病原学确诊依据的肺结核临床诊断难度更大,更容易出现误诊和过诊的情况[6-8]。目前,对于病原学检测阴性肺结核诊断重新核实的研究相对较少,缺乏相应的比较。本次研究显示,登记的病原学检测阴性肺结核患者中有9.7%存在误诊或过诊。经复核为非活动性肺结核的患者中,88.3%为陈旧性肺结核,即存在过诊和过治的问题;而更为严重的是其余11.7%的患者为肺部或胸部炎症、肿瘤或其他疾病,耽误了对其他疾病的正确治疗。提示应提高县(区)结核病定点医疗机构对病原学检测阴性肺结核的诊断水平。
按照肺结核的诊断标准,患者初诊时要求有3次痰涂片检查结果[1]。在纳入研究的对象中,有2.3%的患者未开展痰涂片检查,4.9%的患者仅开展1次或2次痰涂片检查。说明在病原学检测阴性患者的诊断中,仍存在痰检不符合规范的情况。在涂片阴性的情况下,开展痰培养检查和分子生物学检测可有效提高病原学检测阳性率[9-10]。张国钦等[10]对初诊患者同时开展了痰涂片、痰培养和分子生物学检查,在确诊的活动性肺结核患者中阳性率分别为32.8%、54.6%和51.5%,综合病原学阳性率可达61.5%。但本研究纳入的患者中,开展痰培养和分子生物学检测的患者占比仅分别为27.1%和24.5%。可以预见,提高初诊患者3次痰涂片检查率,增加痰培养和分子生物学检测,一部分患者有可能被检测为阳性。本研究结果提示,目前我国县(区)结核病定点医疗机构并没有充分开展各种病原学诊断,因此下一步工作应进一步提高县(区)结核病定点医疗机构对初诊患者查痰的规范性,促进痰培养、分子生物学检测的开展,以提高活动性肺结核患者病原学诊断率及诊断的准确性。
在缺乏病原学诊断依据的情况下,结核感染的实验室检查及诊断性治疗是重要提示依据[1],各项结核感染的实验室检查指标对病原学检测阴性肺结核的诊断有较大参考意义[11]。在本次调查中,开展结核菌素皮肤试验、γ干扰素释放试验和结核抗体检测的开展率均未超过50%。此外,在本研究对象中,超过50%或近50%的患者没有开展表1所示的实验室检查及诊断性治疗,而仅仅依靠胸部影像学检查进行诊断。在缺乏肺结核确诊依据的情况下,胸部影像学检查是诊断活动性肺结核的必要检查项目,但由于其缺乏特异性,仅凭胸部影像学检查进行诊断往往容易导致误诊或过诊[6]。在实验室诊断未能开展的情况下,诊断性抗感染治疗可以排除一部分细菌性肺炎的患者,但在研究对象中仅52.6%的患者进行了诊断性抗感染治疗。病原学检测阴性肺结核的诊断应该根据患者的临床症状、体征、实验室检查等进行综合判断[1]。因此,本研究结果提示有必要进一步规范县(区)结核病定点医疗机构对病原学检测阴性肺结核的诊断流程,制订专门针对病原学检测阴性肺结核的诊断流程及诊断标准。
对比经专家复核诊断活动性肺结核患者和非活动性肺结核患者的胸部影像学检查表现,可以看出活动性肺结核患者在病变的累及范围上高于非活动性肺结核患者,前者渗出性炎症片状影、增生结节状影、空洞和胸膜病变的检出率也明显高于后者,但非活动性肺结核患者有更大概率出现钙化灶。肺部均匀的片状阴影应该属于所有渗出性炎症的共性表现,若片状阴影同时与增生性结节状影,或与变质性(干酪坏死)病变并存时,则显然有助于肺结核的诊断。但也应注意到,通过胸部影像学检查,并没有哪一项特征可以明确区分活动性肺结核和非活动性肺结核。对于胸部影像学检查发现有可疑肺结核病变的患者,仍应考虑多种可能性,进行细致的甄别[6]。
本研究结果显示,经县(区)级结核病定点医疗机构诊断登记的病原学检测阴性肺结核患者有9.7%的错误诊断率;其中,将非活动性肺结核过诊为活动性肺结核是错误诊断的主要原因,其次是将炎症和肿瘤误诊为病原学检测阴性肺结核。县(区)级结核病定点医疗机构在诊断病原学检测阴性肺结核患者时,存在如下主要问题:痰培养和分子生物学检测的开展率较低,实验室检查开展率不高,诊断不规范,仅依据胸部影像学检查进行诊断的比率较高。本研究结果提示:应进一步促进县(区)级结核病定点医疗机构开展结核分枝杆菌病原学检测,进一步规范县(区)级结核病定点医疗机构对病原学检测阴性肺结核的诊断行为,并且亟需制订病原学检测阴性肺结核的诊断流程与诊断标准。
