保留左结肠动脉的腹腔镜直肠癌根治术在高龄患者中的应用研究
2020-09-16曹金鹏李志澄罗特东陈振声
曹金鹏,计 勇,杨 平,余 思,李志澄,罗特东,张 健,陈振声
(佛山市第一人民医院胃肠外科,广东 佛山,528000)
随着人类寿命的延长,直肠癌的发病年龄已趋于高龄化[1]。随着国际上多个大型多中心随机对照临床试验长期肿瘤学效果的相继报道,腹腔镜手术在直肠癌患者中的应用地位已逐步获得认可,正普遍成为直肠癌的首选术式[2-3]。目前,腹腔镜直肠癌手术在高龄患者中的应用逐渐增多,亦显示出较好的短长期疗效[4]。对于直肠癌根治术,保留左结肠动脉是否影响肿瘤的根治性,能否降低术后吻合口漏等并发症发生率,仍是目前国内外研究的焦点[5]。保留左结肠动脉腹腔镜直肠癌根治术在高龄患者中的应用国内外鲜有报道。现回顾分析2011年1月至2019年12月我院行腹腔镜直肠癌根治术的高龄患者,将保留左结肠动脉与肠系膜下动脉根部结扎患者进行对比,以探讨保留左结肠动脉腹腔镜直肠癌根治术治疗高龄患者的安全性与可行性。
1 资料与方法
1.1 临床资料 回顾分析2011年1月至2019年12月我院胃肠外科行腹腔镜直肠癌前切除术患者的资料,入组标准:(1)≥70岁;(2)术前病理检查确诊为腺癌;(3)术前评估肿瘤局部浸润≤cT4a,且无远处转移;(4)可耐受腹腔镜手术与麻醉;(5)此前未行结直肠手术。排除标准:(1)<70岁;(2)因肿瘤梗阻、穿孔、出血而行急诊手术;(3)术前检查或术中证实有远处转移;(4)术前诊断有同时性或异时性多原发肠癌。最终纳入123例行保留左结肠动脉腹腔镜直肠癌前切除术患者,并与期间110例行肠系膜下动脉根部结扎腹腔镜直肠癌前切除术的患者进行对比。保留左结肠动脉腹腔镜直肠癌前切除术组(低位结扎组)中男71例,女52例,平均(75.5±4.5)岁;肠系膜下动脉根部结扎腹腔镜直肠癌前切除术组(高位结扎组)中男61例,女49例,平均(75.4±4.6)岁。存在合并症的患者积极进行围手术期处理。术前均行腹部MRI等检查,依据检查结果进行术前临床分期及定位。
1.2 手术方法 两组均采用内侧入路、常规五孔法施术,气腹压力维持在12~14 mmHg。高位结扎组:清扫253组淋巴结后,距肠系膜下动脉根部约1 cm处用血管夹夹闭血管后切断,胰腺下缘夹闭并切断肠系膜下静脉。低位结扎组:清扫253组淋巴结后,左结肠动脉根部下方处用血管夹夹闭肠系膜下动脉后切断,在同样水平切断肠系膜下静脉。均于Toldt间隙分离左半结肠。中低位直肠癌患者,遵循TME原则,沿骶前间隙分离并超过尾骨尖,离断直肠系膜于远端肛尾附着处,直肠前壁在Denonvillier筋膜后间隙分离。直肠分离至肛提肌平面,“裸化”直肠远端断离/吻合部,用切割缝合器于肿瘤下缘2 cm处离断直肠,整个分离操作过程注意保护神经、输尿管。扩大脐上或下腹切口至4~6 cm,保护切口后取出近端肠管,切除肿瘤近端肠管10 cm,荷包缝合埋入钉钻头后还纳腹腔,重建气腹。在腹腔镜直视下经肛门插入吻合器,完成低位/超低位结肠-直肠吻合。对于全身情况较差、存在吻合漏高危因素的患者,行预防性回/结肠造口。吻合前如发现拟吻合处肠管有张力,需进一步游离结肠脾曲。
1.3 观察指标 (1)患者术前临床资料;(2)手术相关指标:中转开腹率、预防性肠造口率、手术时间、术中出血量、获取淋巴结数量;(3)术后恢复指标:肛门排气时间、进流质时间、住院时间;(4)术后并发症:切口感染、吻合口漏、吻合口出血、肠梗阻、盆腔感染、肺炎、尿潴留、泌尿系感染、深静脉血栓、再次手术。
1.4 统计学处理 采用SPSS 17.0软件进行数据分析。术前指标均衡性检验,术中、术后效果指标检验中计量资料采用t检验,计数资料采用χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组术前临床资料的比较 两组年龄、性别、BMI、腹部手术史、合并症、ASA分级、肿瘤大小、肿瘤距肛缘位置、新辅助放化疗例数、TNM分期差异无统计学意义(P>0.05)。见表1。
2.2 两组手术相关指标及术后恢复指标的比较 两组均无手术死亡病例。低位结扎组中5例(4.1%)中转开腹,原因为:腹腔粘连2例,肿瘤侵犯小肠1例,肿瘤侵犯左输尿管1例,高碳酸血症1例;高位结扎组6例(5.5%)中转开腹,原因为:腹腔粘连2例,肠管破裂1例,骶前静脉出血1例,高碳酸血症2例;两组中转开腹率差异无统计学意义(P>0.05)。低位结扎组与高位结扎组预防性回/结肠造口的比例分别为14例(11.4%)与19例(17.3%),差异无统计学意义(P>0.05)。两组手术时间、术中出血量、获得淋巴结数量及术后肛门排气时间、进流质时间、住院时间差异均无统计学意义(P>0.05)。见表2。
2.3 两组术后并发症的比较 低位结扎组中术后27例(22.0%)发生并发症,高位结扎组发生32例(29.1%),两组并发症发生率差异无统计学意义(P>0.05),其中低位结扎组发生3例(2.4%)吻合口漏,高位结扎组发生9例(8.2%),两组术后吻合口漏发生率差异有统计学意义(P<0.05)。7例发生切口感染,经门诊切口换药治疗;吻合口出血患者中,1例行保守止血治疗,1例行内镜下止血治疗;肠梗阻6例、盆腔感染5例、肺炎13例、泌尿系感染4例,均行抗炎等保守治疗;尿潴留17例,均予以重置尿管,2~3 d后拔除;深静脉血栓2例,均行溶栓治疗;再次手术1例,原因为吻合口漏。患者均治愈出院。两组术后吻合口出血、切口感染、肠梗阻、盆腔感染、肺炎、尿潴留、泌尿系感染、深静脉血栓、再次手术发生率差异均无统计学意义(P>0.05)。见表3。
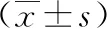
表1 两组患者术前临床资料的比较

续表1
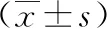
表2 两组手术相关指标及术后恢复指标的比较

表3 两组术后并发症发生率的比较[n(%)]
3 讨 论
结直肠癌的发病率在世界范围内已居癌症的第3位,其中,直肠癌发病年龄高峰为75~80岁[6]。相较开腹手术,腹腔镜直肠癌根治术尤其腹腔镜全直肠系膜切除术,除具有术中损伤小、出血少、术后肠功能恢复快、术后住院时间短等优势外,亦可获得更好的长期生存优势[7]。腹腔镜直肠癌根治术在高龄患者中亦显示出相同结果,正逐渐成为高龄直肠癌患者的首选术式[8]。对于直肠癌手术尤其直肠癌前切除术,是否需要及能否保留左结肠动脉的争论已有一个多世纪,至今仍无定论[5]。最近,基于较大数据的直肠癌患者临床手术相关资料研究结果显示,保留左结肠动脉对患者更有益[9]。我们在多年腹腔镜直肠癌手术经验的基础上,对部分高龄直肠癌患者施行了保留左结肠动脉的手术,取得较好的临床效果。
对于直肠癌根治术,甚至包括乙状结肠癌根治术,是否保留左结肠动脉,首先研究的焦点是手术的可行性。从解剖学分析,肠系膜下动脉分型常分为三型,但也有分为二型、四型,甚至更多型的研究,更多分型的依据主要是乙状结肠动脉根部的起源具有较多变异[10]。此外,Bertrand等[11]的研究显示,19.9%的患者肠系膜下动脉直接分为三支,17.6%的患者左结肠动脉根部与肠系膜下动脉根部距离大于5 cm。国内蔡嘉伟等[12]的研究显示,在肠系膜下动脉根部水平,17.1%的患者左结肠动脉在肠系膜下静脉内侧走行,49.3%的患者左结肠动脉紧贴肠系膜下静脉外侧走行,39.0%的患者左结肠动脉在肠系膜下静脉外侧并远离其上行。在肠系膜下静脉的处理方面,亦有在近左结肠动脉根部处结扎或胰腺下方肠系膜下静脉根部结扎的处理方式;其中,2/3的患者左结肠动脉与肠系膜下静脉之间的距离<2 cm,对于此类患者,如果在胰腺下方肠系膜下静脉根部结扎,损伤左结肠动脉的几率会增加[13]。此外,如果在胰腺下方肠系膜下静脉根部结扎,左结肠动脉上方肠系膜会留有一缺口,可增加术后小肠内疝的发生率,还会增加肠系膜静脉回流的压力[14]。理论上,上述这些血管的解剖特点均给直肠癌患者血管根部淋巴结清扫技术提出了较高的挑战,尤其肥胖患者,难度更大。因此,Kobayashi等[15]的研究显示,对于腹腔镜直肠癌根治术患者尤其男性,保留左结肠动脉较不保留左结肠动脉淋巴结清扫时间长,差异有统计学意义(P<0.05)。但随着对肠系膜下动脉解剖学结构研究的逐步深入,目前更多的研究显示,两组手术时间差异无统计学意义[16]。我们的结果显示,腹腔镜高龄直肠癌前切除术患者,低位结扎组与高位结扎组的手术时间、术中出血量差异无统计学意义。虽然此前有研究显示,保留左结肠动脉会减少淋巴结的获取数量,影响肿瘤的根治性,从而进一步影响预后甚至长期生存[17]。但大部分研究显示,保留左结肠动脉不影响肿瘤的根治性,且长期生存无差异[18]。本研究结果亦显示,两组淋巴结获取数量[(15.2±3.8) vs. (16.0±4.2)]差异无统计学意义(P>0.05)。
关于是否保留左结肠动脉,另一研究的焦点是通过进一步保留肠管的血运能否有助于肠管吻合,并降低吻合口漏等并发症发生率,从而进一步改善预后。对于腹腔镜直肠癌前切除术,如果在肠系膜下动脉近根部结扎,吻合口近端降结肠血供是由结肠中动脉的边缘血管弓供给。Komen等[18]采用多普勒超声监测,与保留左结肠动脉相比,高位结扎患者吻合口近端降结肠端的血流明显降低(1.48 vs. 0.91,P=0.04)。对于高龄直肠癌患者,合并血管等疾病者较多,这种差异会更明显。此外,5%的患者存在脾曲边缘血管弓(Riolan弓)缺如,这直接导致在高位结扎时降结肠缺血,从而影响吻合口血运,导致吻合口漏[19]。因此Hinoi等[20]在腹腔镜中低位直肠癌手术中发现,高位结扎组吻合口漏发生率(14.5% vs. 7.1%)高于低位结扎组,差异有统计学意义(P=0.024)。最近Sörelius等[9]的一项针对全国范围14 657例直肠癌患者的大样本研究结果显示,高位结扎组肠系膜缺血率、再手术率均较低位结扎组高。Nayeri等[21]的研究显示,与高位结扎组相比,低位结扎组术后并发症尤其Ⅲ~Ⅳ级严重并发症发生率降低。我们针对高龄患者的研究显示,低位结扎组术后总并发症发生率较高位结扎组有下降趋势,但差异无统计学意义,其中低位结扎组术后吻合口漏发生率低于高位结扎组,差异有统计学意义。
最近有研究显示[22],低位结扎组较高位结扎组不但具有较好的术后肠功能预后,而且能降低生殖泌尿系统的失功能发生率。此外,Maeda等[23]的研究显示,保留左结肠动脉另一潜在的好处是1.7%~2.9%的结直肠癌患者术后会再发肠癌,对于首次保留左结肠动脉的患者,如果再发横结肠癌,则可行根部结扎结肠中动脉且能保留部分左半结肠,不至于切除大部分结肠,从而使患者获益,但在高龄患者中的应用需进一步研究。Prevot等[24]提出,不论低位结扎抑或高位结扎肠系膜下动脉均应考虑以下原则:(1)首先考虑肿瘤的根治性即淋巴结清扫的彻底性;(2)尽最大可能保留肠管血供的血管;(3)尽最大可能保留自主神经,以避免生殖泌尿系统、肛门直肠功能失常。
我们相信,随着术前三维CT血管重建技术、术中多普勒激光超声、血管荧光造影(尤其吲哚青绿血管荧光造影)技术的成熟,保留左结肠动脉的腹腔镜直肠癌根治术在高龄直肠癌患者中的应用会逐渐增多,可能成为首选术式。当然,这有待多中心随机对照高级别研究等进一步证实。
