地佐辛联合氟比洛芬酯对妇科肿瘤手术患者镇静、镇痛及血浆炎症细胞因子水平的影响
2020-09-15薛永耐刘洋黄脉一吴小川
薛永耐,刘洋,黄脉一,吴小川
武警重庆市总队医院麻醉科,重庆 400000
妇科肿瘤手术作为妇科手术中难度最大、最复杂的手术,手术创伤较大,术后疼痛和炎症反应明显[1]。因此,临床常通过采取术后镇痛的方式以达到减轻患者术后疼痛、缓解炎症状态的目的[2]。地佐辛是常用的阿片类镇痛药物,能有效缓解术后疼痛[3]。氟比洛芬酯是非甾体类靶向镇痛药物,在缓解术后疼痛的同时能缓解患者的炎症状态[4]。本研究拟探讨地佐辛联合氟比洛芬酯术后镇痛对妇科肿瘤手术患者血浆炎症细胞因子及免疫功能的影响,以期为临床提供参考,现报道如下。
1 对象与方法
1.1 研究对象
选取2015年5月至2018年1月于武警重庆市总队医院拟于全身麻醉下行开腹妇科肿瘤手术的156例患者。纳入标准:年龄≥18岁;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅲ级。排除标准:合并风湿性疾病;合并免疫系统疾病;合并感染性疾病;近半年有糖皮质激素或免疫抑制剂服用史;长期服用抗感染药物;长期饮酒;合并严重糖尿病;合并神经系统疾病;合并其他部位恶性肿瘤。按照随机数字表法将156例妇科肿瘤患者分为芬太尼组(F组)和地佐辛联合氟比洛芬酯组(DF组),每组78例。F组患者的年龄为20~65岁,平均年龄为(42.7±9.3)岁;体重为38~87 kg,平均体重为(59.4±8.8)kg;ASA分级:Ⅰ级41例,Ⅱ级24例,Ⅲ级13例;原发疾病:宫颈癌23例,子宫内膜癌25例,卵巢癌13例,子宫肌瘤12例,输卵管卵巢囊肿5例;手术方式:经腹肌瘤剔除术6例,全子宫切除术33例,广泛性子宫切除术加盆腔淋巴结清扫术22例,全子宫切除术及双侧附件切除术17例。DF组患者的年龄为20~65岁,平均年龄为(43.3±9.1)岁;体重为38~87 kg,平均体重为(60.3±9.2)kg;ASA分级:Ⅰ级39例,Ⅱ级27例,Ⅲ级12例;原发疾病:宫颈癌21例,子宫内膜癌27例,卵巢癌14例,子宫肌瘤9例,输卵管卵巢囊肿7例;手术方式:经腹肌瘤剔除术7例,全子宫切除术27例,广泛性子宫切除术加盆腔淋巴结清扫术25例,全子宫切除术及双侧附件切除术19例。两组患者的年龄、体重、ASA分级、原发疾病和手术方式比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,患者及家属均对本研究知情同意并签署知情同意书。
1.2 麻醉方法
术前常规禁饮、禁食,开放静脉通道,常规监测生命体征并气管插管呼吸机辅助呼吸。麻醉诱导:丙泊酚2 mg/kg和舒芬太尼0.4 μg/kg。麻醉维持:丙泊酚2 mg/(kg·h)、瑞芬太尼0.2~0.4 μg/(kg·min)、苯磺酸顺式阿曲库铵0.5~0.8 mg/(kg·h)。
1.3 术后镇痛方法
两组患者清醒后,均行静脉自控镇痛。F组的术后镇痛泵配方为芬太尼0.01 mg/kg+托烷司琼6 mg,DF组的镇痛泵配方为地佐辛30 mg+氟比洛芬酯150 mg+托烷司琼6 mg,配置于100 ml生理盐水中。初始负荷剂量为4 ml,背景剂量为2 ml/h,单次患者自控镇痛(patient controlled analgesia,PCA)剂量为0.5 ml,锁定时间为15 min,镇痛时间为48 h。
1.4 观察指标
1.4.1 不良反应发生情况 记录并比较两组患者术后24 h内的不良反应发生情况,不良反应包括恶心、呕吐、头晕、皮肤瘙痒。
1.4.2 镇静、疼痛评分 观察并比较两组患者术后不同时刻[麻醉诱导前(T0)、术后2 h(T1)、术后24 h(T2)、术后48 h(T3)、术后 72 h(T4)]的疼痛和镇静评分。采用Ramsay镇静评分量表评价镇静情况[5]:不安静、烦躁计1分;安静、合作计2分;嗜睡,能听从指令计3分;睡眠状态,可唤醒计4分;呼唤反应迟钝计5分;深睡状态,呼唤不醒计6分。镇静满意计2~4分,镇静过度计5~6分。采用视觉模拟评分量表(visual analogue scale,VAS)对疼痛程度进行评分[6]:无痛计0分,轻微疼痛计1~3分,中度疼痛计4~6分,重度疼痛计7~9分,剧痛难忍计10分。
1.4.3 炎症细胞因子水平 于术后不同时刻[麻醉诱导前(T0)、术后 2 h(T1)、术后 24 h(T2)、术后 48 h(T3)和术后 72 h(T4)]采集静脉血 5 ml,以 3000 r/min的速度离心处理,吸取上清,采用德国AID iSpot Reader荧光酶联免疫斑点图像分析仪进行分析,采用酶联免疫吸附试验法(enzyme linked immunosorbent assay,ELISA)测定并比较两组患者T0~4时刻的血浆炎症细胞因子水平,血浆炎症细胞因子包括肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6,IL-6)水平。
1.5 统计学方法
采用SPSS 18.0软件对数据进行统计分析,计量资料以均数±标准差(±s)表示,多组间比较采用重复测量方差分析,多组间两两比较采用LSD-t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不良反应发生情况的比较
DF组患者恶心、呕吐的发生率分别为2.56%、1.28%,均明显低于F组的21.79%、11.54%,差异均有统计学意义(χ2=13.484、6.838,P<0.01)。DF组无头晕、皮肤瘙痒病例,F组头晕、皮肤瘙痒的发生率分别为6.41%、1.28%。两组患者头晕、皮肤瘙痒的发生率比较,差异均无统计学意义(P>0.05)。
2.2 两组患者术后Ramsay镇静和VAS评分的比较
两组患者术后T0~4时刻的Ramsay镇静评分比较,差异有统计学意义(F时间=1075.065,P时间<0.01);两组患者的Ramsay镇静评分组间比较,差异有统计学意义(F组间=186.229,P组间<0.01);两组患者的Ramsay镇静评分在时间和组间存在交互作用(F交互=32.188,P交互<0.01)。两组患者术后 T0~4时刻的的VAS评分比较,差异有统计学意义(F时间=1767.551,P时间<0.01);两组患者的VAS评分组间比较,差异无统计学意义(F组间=0.123,P组间>0.05);两组患者的VAS评分在时间和组间存在交互作用(F交互=187.393,P交互<0.01)。(表1)
表1 两组患者术后不同时刻的Ramsay镇静和VAS评分(±s)
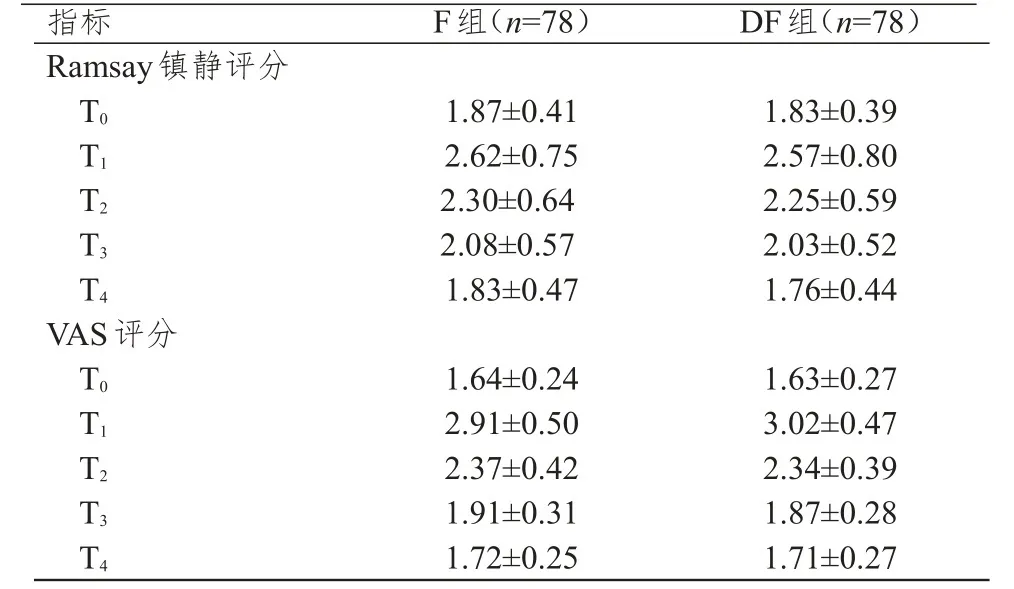
表1 两组患者术后不同时刻的Ramsay镇静和VAS评分(±s)
指标R a m s a y镇静评分T 0 T 1 T 2 T 3 T 4 V A S评分T 0 T 1 T 2 T 3 T 4 F组(n=7 8)1.8 7±0.4 1 2.6 2±0.7 5 2.3 0±0.6 4 2.0 8±0.5 7 1.8 3±0.4 7 1.6 4±0.2 4 2.9 1±0.5 0 2.3 7±0.4 2 1.9 1±0.3 1 1.7 2±0.2 5 D F组(n=7 8)1.8 3±0.3 9 2.5 7±0.8 0 2.2 5±0.5 9 2.0 3±0.5 2 1.7 6±0.4 4 1.6 3±0.2 7 3.0 2±0.4 7 2.3 4±0.3 9 1.8 7±0.2 8 1.7 1±0.2 7
2.3 两组患者血浆炎症细胞因子的比较
两组患者术后 T0~4时刻的 TNF-α水平比较,差异有统计学意义(F时间=1856.696,P时间<0.01);两组患者的TNF-α水平组间比较,差异有统计学意义(F组间=42.993,P组间<0.01);两组患者的TNF-α水平在时间和组别存在交互作用(F交互=527.738,P交互<0.01)。两组患者术后T0~4时刻的的IL-6水平比较,差异有统计学意义(F时间=214038.904,P时间<0.01);两组患者的IL-6水平组间比较,差异有统计学意义(F组间=366.573,P组间<0.01);两组患者的IL-6水平在时间和组别存在交互作用(F交互=524.110,P交互<0.01)。F组患者T1、T2、T3时刻的TNF-α和IL-6水平均高于DF组,差异均有统计学意义(P<0.05)。(表2)
表2 两组患者炎症细胞因子水平的比较(ng/ml,±s)

表2 两组患者炎症细胞因子水平的比较(ng/ml,±s)
注:*与同时刻DF组比较,P<0.05
指标T N F-α T 0 T 1 T 2 T 3 T 4 2 2.7±3.4 5 2.3±5.6*1 2 7.8±1 8.5*1 0 1.6±1 5.7*2 3.8±3.5 2 3.2±3.1 4 3.4±5.9 1 1 3.1±1 7.4 8 1.5±1 3.3 2 4.3±3.8 I L-6 T 0 T 1 T 2 T 3 T 4 1 6.3±2.4 4 5.2±4.4*1 4 6.4±1 0.5*9 0.4±7.5*1 7.4±2.8 1 5.8±2.1 2 9.7±3.8 1 3 1.2±9.6 7 8.5±6.3 1 6.8±2.6 F组(n=7 8)D F组(n=7 8)
3 讨论
妇科肿瘤手术是妇产科手术中最复杂的手术,患者多为中老年妇女,常合并多种基础疾病,如原发性高血压、心脏病、糖尿病等,术中脏器位于盆腔深处,术中常要求腹肌松弛满意,因此,妇科肿瘤手术对麻醉的要求较高[7]。不仅如此,妇科肿瘤手术因术中损伤较大,患者于术后常合并较为明显的疼痛反应,临床上多采取静脉自控镇痛的方式缓解患者的痛苦。
术后静脉自控镇痛经静脉途径给药,操作方便,可操作药物广泛,起效快,适用范围广,临床应用广泛[8]。术后静脉自控镇痛可选用麻醉性镇痛药物和非甾体镇痛药物,也可两者联合使用,加强镇痛效果,如地佐辛联合氟比洛芬酯。
地佐辛属于阿片类镇痛药物,为κ受体激动剂,多应用于急性疼痛的镇痛,镇痛效果较好,不良反应较少[9]。陈敬锋等[10]对87例妇科恶性肿瘤患者的镇痛疗效和免疫功能进行研究发现,地佐辛的术后镇痛效果满意,安全可靠,对机体的免疫抑制作用较芬太尼轻,有利于患者术后恢复。另两项研究亦表明,地佐辛术后镇痛不仅安全有效,还能减轻术后应激反应[11-12]。地佐辛不但对妇科手术术后镇痛有效,而且对腹腔镜妇科手术的超前镇痛效果安全、满意,不良反应少[13]。
氟比洛芬酯作为一种临床常用的非甾体类靶向镇痛药物,能够抑制脊髓与外周环氧化酶的合成,进一步减少前列腺素的生成,从而发挥镇痛的作用[14]。氟比洛芬酯在妇科肿瘤手术中应用广泛,与其他镇痛药物相比,不良反应少,安全性高。一项140例妇科肿瘤手术患者的临床研究表明,氟比洛芬酯能减少妇科肿瘤手术后芬太尼的用量,提高镇痛效果,且不良反应少,不影响凝血功能和术后胃肠功能恢复[15]。另一项80例妇科肿瘤手术患者的临床研究表明,妇科恶性肿瘤患者术后应用氟比洛芬酯的镇痛效果满意,不仅不良反应少,还能平衡血清炎性细胞因子水平[16]。
为了减少妇科肿瘤手术术后患者的疼痛,临床上常使用地佐辛联合氟比洛芬酯进行术后静脉自控镇痛,此种镇痛方式能明显减少术后炎症反应,有利于患者术后恢复。贾素馨等[17]对80例老年妇科腹腔镜手术患者进行了研究,结果发现,地佐辛联合氟比洛芬酯能降低术后患者血清中的IL-6和C反应蛋白(C-reactive protein,CRP)水平,减少术后炎症应激反应。王晓娜等[18]选取了90例子宫切除术患者进行研究,结果发现,地佐辛联合氟比洛芬酯的术后持续镇痛效果优于等效剂量的吗啡或地佐辛与吗啡联合应用,且不良反应明显减少。
本研究发现,与芬太尼相比,地佐辛联合氟比洛芬酯静脉自控镇痛能明显减少妇科肿瘤手术患者恶心、呕吐的发生率。两组患者T0~4时刻的镇静和VAS评分组间比较以及同一时间点不同分组的镇静评分比较,差异均有统计学意义(P<0.05),而两组患者的VAS评分比较,差异无统计学意义(P>0.05);两组患者T0~4时刻的镇静和VAS评分在时间和组间均存在交互作用(P<0.05),表明两组患者的镇痛、镇静治疗均有效,镇痛效果相当,镇静效果满意。两组患者术后T0~4时刻的TNF-α和IL-6水平比较,差异均有统计学意义(P<0.05),说明地佐辛联合氟比洛芬酯与芬太尼均可以减少妇科肿瘤手术患者的炎症反应;两组患者的TNF-α水平组间比较,差异有统计学意义(P<0.01);两组患者的TNF-α水平在时间和组别上存在交互作用(P<0.01),表明地佐辛联合氟比洛芬酯静脉自控镇痛能明显减少患者术后的炎症反应,有利于患者预后。
综上所述,对于妇科肿瘤手术患者,地佐辛联合氟比洛芬酯的术后镇痛效果优于芬太尼,并且不良反应较小,有利于改善机体炎症状态。但是,本研究也存在一定的局限性,例如在开展实验时未严格采用盲法;未对患者进行长期随访;仅检测了促炎细胞因子水平,未评估抑炎细胞因子水平。另外,地佐辛联合氟比洛芬酯是否适合于其他手术后的镇痛,值得进一步探讨。
